Tratamiento del cáncer de piel
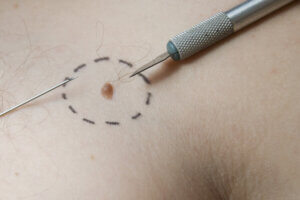
El cáncer de piel es una de las neoplasias malignas más comunes alrededor del mundo. En términos generales, esta enfermedad se puede dividir en dos grandes grupos: el carcinoma no-melanoma y el melanoma. Por fortuna, existen múltiples opciones de tratamiento para el cáncer de piel.
El carcinoma no-melanoma es el tipo más frecuente, pudiendo observarse en más del 80 % de los casos, según relatan diversos estudios. Este grupo está compuesto por el carcinoma de células basales y el de células escamosas. Por su parte, el melanoma es uno de los tipos menos frecuentes, sin embargo, de los más peligrosos.
Cirugía en el tratamiento del cáncer de piel
La cirugía para extirpar el tumor es el tratamiento estándar para todos los tipos de cáncer de piel, siendo mucho más efectiva cuando los mismos se encuentran en sus estadios iniciales. Es importante destacar que existen variados procedimientos que pueden ser útiles, sin embargo, los mismos dependerán de las características de cada lesión.
La mayoría de los carcinomas no-melanomas tienen una extensión limitada, por lo que los procedimientos empleados tienden a ser menos invasivos. Además, estas operaciones tienen un porcentaje de éxito mayor, ya que es más probable resecar la mancha roja o tumoración en su totalidad.
En este sentido, entre los procedimientos que se pueden realizar destacan los siguientes:
- Escisión simple: esta cirugía se realiza aplicando un anestésico local en la lesión, para luego proceder a resecar la misma en su totalidad. Es posible extirpar un área de tejido con apariencia normal cercana a la lesión con la finalidad de quitar todas las células anormales.
- Curetaje y electrodesecación: durante la cirugía se extrae una porción de la lesión con un instrumento llamado cureta. Luego se emplea un electrodo para detener el sangrado y destruir las células cancerosas remanentes. Estudios demuestran que consume menos tiempo y recursos que una escisión simple.
- Criocirugía: se trata de un procedimiento de gran utilidad en el tratamiento de carcinomas in situ de pequeño tamaño. Consiste en congelar y destruir el tejido anormal sin afectar el tejido sano circundante.
- Cirugía de Mohs: es una cirugía en la que la lesión se observa a través de un microscopio. El especialista desecará en capas delgadas hasta que no observe células anormales, lo que permite conservar la mayor cantidad de tejido sano posible.
Las cirugías para los melanomas suelen ser más extensas y se reseca una mayor cantidad de tejido sano. En algunos casos puede ser necesaria la intervención de un cirujano plástico para lograr resultados más estéticos después de la intervención. Los márgenes de tejido sano resecado son amplios, pudiendo llegar hasta los 2 centímetros.
Riesgos asociados
Los riesgos de las cirugías descritas con anterioridad no difieren de aquellos presentados en cualquier otro procedimiento menor. En este sentido, el mayor problema sería el sangrado profuso por una lesión vascular. También existe la posibilidad de reaccionar de forma adversa a la anestesia.
La infección, cicatrización anormal o desfiguración de la herida también son riesgos que se deben considerar. Sin embargo, la cirugía plástica suele ser la mejor opción para restaurar la forma habitual de la piel.
Quimioterapia
Esta una opción de tratamiento para todo tipo de cáncer. Consiste en el uso de medicamentos que disminuyen las células cancerosas. Este efecto lo logran mediante dos vías diferentes; bien sea por la destrucción de las células que se replican a gran velocidad o al impedir su multiplicación.
La quimioterapia como tratamiento para el cáncer de piel se emplea en aquellos pacientes con una tasa de recurrencia elevada después de realizar la cirugía. También es de utilidad en las personas que presentan metástasis.
La forma más empleada para los carcinomas no-melanomas es la aplicación tópica en forma de cremas o lociones. Uno de los medicamentos es el 5-fluoracilo, que ha mostrado una gran efectividad en múltiples enfermedades cutáneas, incluido el cáncer de piel.
Riesgos asociados
Esta opción terapéutica es capaz de atacar diversas células sanas en el organismo que se multiplican con rapidez. De esta manera, la quimioterapia puede generar una gran cantidad de efectos secundarios en los pacientes, entre los que destacan los siguientes:
- Recuento bajo de células sanguíneas.
- Pérdida del cabello.
- Nauseas y vómitos.
- Diarrea.
- Pérdida del apetito.
- Aparición de úlcera bucales o estomatitis.
Radioterapia en el tratamiento del cáncer de piel
Se trata de una opción terapéutica que emplea rayos X de alta energía u otro tipos de radiación para destruir las células cancerosas. La radioterapia más utilizada en la actualidad es de haz externo, en la que una máquina emite la radiación hacia el interior del organismo.
La radioterapia de haz externo es capaz de destruir las células cancerígenas ubicadas en la superficie de la piel sin generar grandes efectos sistémicos. Además, puede reducir el tamaño de los tumores muy grandes antes de una cirugía.
En el caso de los melanomas, la radioterapia suele ser de utilidad cuando existe metástasis a los ganglios linfáticos cercanos, sobre todo después de la extirpación quirúrgica. Esta técnica también se puede emplear como cuidado paliativo en los casos de metástasis óseas, para disminuir la probabilidad de sufrir algún tipo de fractura.
Riesgos asociados
Uno de los mayores riesgos de usar radioterapia durante un tiempo prolongado es que aumenta la probabilidad de reaparición del cáncer de piel en la zona donde fue aplicada. En este sentido, este tratamiento está contraindicado en los pacientes jóvenes o con ciertas patologías hereditarias.
La misma también puede generar cambios locales en la piel, entre los que destacan los siguientes:
- Irritación, que puede variar desde un simple enrojecimiento hasta ampollas y descamación.
- Cambios en la coloración de la piel.
- Caída del cabello.
- Daño a las glándulas salivales en los casos de cáncer en la cara o el cuello.
Terapias dirigidas
Otra opción de tratamiento para el cáncer de piel son las terapias dirigidas. No son más que el uso de medicamentos específicos que identifican y atacan a las células cancerosas. Esta opción terapéutica emplea 2 tipos de fármacos diferentes: los inhibidores de la transducción de señales y los inhibidores de la angiogénesis.
Los primeros interceptan la comunicación entre las células cancerosas, lo que impide el crecimiento de los carcinomas no-melanomas y de los melanomas. La interrupción de la comunicación también puede favorecer la destrucción de estas células dañinas.
Los medicamentos utilizados dependerán del tipo específico de cáncer que se posea. En este sentido, el de células basales suele tratarse con unos fármacos llamados vismodegib o sonidegib. Por su parte, para los melanomas se prescriben vemurafenib, dabrafenib y encorafenib, así como compuestos inhibidores del gen MEK.
Por su parte, los inhibidores de la angiogénesis impiden el proceso de formación de nuevos vasos sanguíneos, por lo que el tumor no tendrá una irrigación adecuada. Estos fármacos tratarán de bloquear el factor de crecimiento del endotelio vascular, una sustancia que ha sido asociada a diversos tipos de carcinomas no-melanomas.
Riesgos asociados
En términos generales, estos medicamentos suelen causar menos efectos secundarios que la quimioterapia y la radioterapia, por lo que ha adquirido gran popularidad. Sin embargo, algunos pacientes pueden desarrollar los siguientes síntomas:
- Engrosamiento, irritación y erupciones en la piel.
- Sensibilidad al sol.
- Dolor de cabeza.
- Fiebre.
- Caída del cabello.
- Hipertensión arterial (con los inhibidores de la angiogénesis).

Inmunoterapia
Este tratamiento utiliza al propio sistema inmunitario de los pacientes para combatir el cáncer de piel. Los medicamentos en cuestión restauran y dirigen la inmunidad contra las células cancerosas, fomentando la destrucción de las mismas.
Algunos estudios demuestran que casi todos los tipos de cáncer de piel son muy sensibles a la inmunoterapia, la que puede tener una efectividad por encima del 40 %. La mayoría de los fármacos empleados son inhibidores de puntos de control inmunitario, haciendo posible que los linfocitos T ataquen a las células cancerosas.
Los medicamentos más utilizados son el cemiplimab y el pembrolizumab. Se emplean para tratar el carcinoma de células escamosas avanzado o diseminado. La inyección de una sustancia llamada interferón también es de utilidad en el tratamiento de este tipo de cáncer, mientras que una crema con imiquimod se usa en el cáncer de células basales.
Riesgos asociados
Los efectos secundarios de este tratamiento para el cáncer de piel son leves en la mayoría de los casos, incluyendo síntomas como fiebre, dolores de cabeza, problemas con la memoria, mialgias y fatiga. Sin embargo, puede haber un aumento de la presión arterial.
Cuidados paliativos en el cáncer de piel
Los cuidados paliativos son un conjunto de técnicas empleadas en aquellas personas con estadios avanzados de la enfermedad. Allí, la curación ya no es una opción. En este sentido, el principal objetivo es reducir la repercusión de los síntomas.
Este tipo de cuidados puede mejorar los síntomas físicos, como el dolor, el cansancio, la falta de apetito y todos los efectos secundarios de los tratamiento ya mencionados. También se aborda la parte psicológica, evitando trastornos como la ansiedad o la depresión. Además, ayudan al paciente a lidiar con la enfermedad y a vivir con ella.
Es importante destacar que los cuidados paliativos pueden iniciar en cualquier momento de la enfermedad, desde su diagnóstico hasta el final de la vida. De hecho, los pacientes con cáncer de piel pueden recibirlos a la par del proceso curativo para prolongar la expectativa de vida.
Estilo de vida después del tratamiento para el cáncer de piel
El diagnóstico de cáncer de piel puede cambiar de forma drástica la vida de cualquier persona. Muchos pacientes continúan con el temor de que el cáncer vuelva a aparecer.
El riesgo de recurrencia en esta enfermedad es elevado. En este sentido, es importante realizar visitas de seguimiento periódicas al especialista una vez haya finalizado el tratamiento del cáncer de piel. La frecuencia de las mismas pueden variar cada 3, 6 o 12 meses.
Durante las visitas al médico es posible que se indiquen diversos análisis de sangre o pruebas de imagen. Esto con la finalidad de determinar si existe algún signo o síntoma de reaparición.
Una vez superada la enfermedad y todas las pruebas de control, es importante no descuidar el cuidado de la piel en ningún momento. En este sentido, los pacientes deberán evitar la exposición prolongada al sol y utilizar protección contra la radiación UV de forma constante.
El cáncer de piel es una de las neoplasias malignas más comunes alrededor del mundo. En términos generales, esta enfermedad se puede dividir en dos grandes grupos: el carcinoma no-melanoma y el melanoma. Por fortuna, existen múltiples opciones de tratamiento para el cáncer de piel.
El carcinoma no-melanoma es el tipo más frecuente, pudiendo observarse en más del 80 % de los casos, según relatan diversos estudios. Este grupo está compuesto por el carcinoma de células basales y el de células escamosas. Por su parte, el melanoma es uno de los tipos menos frecuentes, sin embargo, de los más peligrosos.
Cirugía en el tratamiento del cáncer de piel
La cirugía para extirpar el tumor es el tratamiento estándar para todos los tipos de cáncer de piel, siendo mucho más efectiva cuando los mismos se encuentran en sus estadios iniciales. Es importante destacar que existen variados procedimientos que pueden ser útiles, sin embargo, los mismos dependerán de las características de cada lesión.
La mayoría de los carcinomas no-melanomas tienen una extensión limitada, por lo que los procedimientos empleados tienden a ser menos invasivos. Además, estas operaciones tienen un porcentaje de éxito mayor, ya que es más probable resecar la mancha roja o tumoración en su totalidad.
En este sentido, entre los procedimientos que se pueden realizar destacan los siguientes:
- Escisión simple: esta cirugía se realiza aplicando un anestésico local en la lesión, para luego proceder a resecar la misma en su totalidad. Es posible extirpar un área de tejido con apariencia normal cercana a la lesión con la finalidad de quitar todas las células anormales.
- Curetaje y electrodesecación: durante la cirugía se extrae una porción de la lesión con un instrumento llamado cureta. Luego se emplea un electrodo para detener el sangrado y destruir las células cancerosas remanentes. Estudios demuestran que consume menos tiempo y recursos que una escisión simple.
- Criocirugía: se trata de un procedimiento de gran utilidad en el tratamiento de carcinomas in situ de pequeño tamaño. Consiste en congelar y destruir el tejido anormal sin afectar el tejido sano circundante.
- Cirugía de Mohs: es una cirugía en la que la lesión se observa a través de un microscopio. El especialista desecará en capas delgadas hasta que no observe células anormales, lo que permite conservar la mayor cantidad de tejido sano posible.
Las cirugías para los melanomas suelen ser más extensas y se reseca una mayor cantidad de tejido sano. En algunos casos puede ser necesaria la intervención de un cirujano plástico para lograr resultados más estéticos después de la intervención. Los márgenes de tejido sano resecado son amplios, pudiendo llegar hasta los 2 centímetros.

Riesgos asociados
Los riesgos de las cirugías descritas con anterioridad no difieren de aquellos presentados en cualquier otro procedimiento menor. En este sentido, el mayor problema sería el sangrado profuso por una lesión vascular. También existe la posibilidad de reaccionar de forma adversa a la anestesia.
La infección, cicatrización anormal o desfiguración de la herida también son riesgos que se deben considerar. Sin embargo, la cirugía plástica suele ser la mejor opción para restaurar la forma habitual de la piel.
Quimioterapia
Esta una opción de tratamiento para todo tipo de cáncer. Consiste en el uso de medicamentos que disminuyen las células cancerosas. Este efecto lo logran mediante dos vías diferentes; bien sea por la destrucción de las células que se replican a gran velocidad o al impedir su multiplicación.
La quimioterapia como tratamiento para el cáncer de piel se emplea en aquellos pacientes con una tasa de recurrencia elevada después de realizar la cirugía. También es de utilidad en las personas que presentan metástasis.
La forma más empleada para los carcinomas no-melanomas es la aplicación tópica en forma de cremas o lociones. Uno de los medicamentos es el 5-fluoracilo, que ha mostrado una gran efectividad en múltiples enfermedades cutáneas, incluido el cáncer de piel.
Riesgos asociados
Esta opción terapéutica es capaz de atacar diversas células sanas en el organismo que se multiplican con rapidez. De esta manera, la quimioterapia puede generar una gran cantidad de efectos secundarios en los pacientes, entre los que destacan los siguientes:
- Recuento bajo de células sanguíneas.
- Pérdida del cabello.
- Nauseas y vómitos.
- Diarrea.
- Pérdida del apetito.
- Aparición de úlcera bucales o estomatitis.
Radioterapia en el tratamiento del cáncer de piel
Se trata de una opción terapéutica que emplea rayos X de alta energía u otro tipos de radiación para destruir las células cancerosas. La radioterapia más utilizada en la actualidad es de haz externo, en la que una máquina emite la radiación hacia el interior del organismo.
La radioterapia de haz externo es capaz de destruir las células cancerígenas ubicadas en la superficie de la piel sin generar grandes efectos sistémicos. Además, puede reducir el tamaño de los tumores muy grandes antes de una cirugía.
En el caso de los melanomas, la radioterapia suele ser de utilidad cuando existe metástasis a los ganglios linfáticos cercanos, sobre todo después de la extirpación quirúrgica. Esta técnica también se puede emplear como cuidado paliativo en los casos de metástasis óseas, para disminuir la probabilidad de sufrir algún tipo de fractura.
Riesgos asociados
Uno de los mayores riesgos de usar radioterapia durante un tiempo prolongado es que aumenta la probabilidad de reaparición del cáncer de piel en la zona donde fue aplicada. En este sentido, este tratamiento está contraindicado en los pacientes jóvenes o con ciertas patologías hereditarias.
La misma también puede generar cambios locales en la piel, entre los que destacan los siguientes:
- Irritación, que puede variar desde un simple enrojecimiento hasta ampollas y descamación.
- Cambios en la coloración de la piel.
- Caída del cabello.
- Daño a las glándulas salivales en los casos de cáncer en la cara o el cuello.
Terapias dirigidas
Otra opción de tratamiento para el cáncer de piel son las terapias dirigidas. No son más que el uso de medicamentos específicos que identifican y atacan a las células cancerosas. Esta opción terapéutica emplea 2 tipos de fármacos diferentes: los inhibidores de la transducción de señales y los inhibidores de la angiogénesis.
Los primeros interceptan la comunicación entre las células cancerosas, lo que impide el crecimiento de los carcinomas no-melanomas y de los melanomas. La interrupción de la comunicación también puede favorecer la destrucción de estas células dañinas.
Los medicamentos utilizados dependerán del tipo específico de cáncer que se posea. En este sentido, el de células basales suele tratarse con unos fármacos llamados vismodegib o sonidegib. Por su parte, para los melanomas se prescriben vemurafenib, dabrafenib y encorafenib, así como compuestos inhibidores del gen MEK.
Por su parte, los inhibidores de la angiogénesis impiden el proceso de formación de nuevos vasos sanguíneos, por lo que el tumor no tendrá una irrigación adecuada. Estos fármacos tratarán de bloquear el factor de crecimiento del endotelio vascular, una sustancia que ha sido asociada a diversos tipos de carcinomas no-melanomas.
Riesgos asociados
En términos generales, estos medicamentos suelen causar menos efectos secundarios que la quimioterapia y la radioterapia, por lo que ha adquirido gran popularidad. Sin embargo, algunos pacientes pueden desarrollar los siguientes síntomas:
- Engrosamiento, irritación y erupciones en la piel.
- Sensibilidad al sol.
- Dolor de cabeza.
- Fiebre.
- Caída del cabello.
- Hipertensión arterial (con los inhibidores de la angiogénesis).

Inmunoterapia
Este tratamiento utiliza al propio sistema inmunitario de los pacientes para combatir el cáncer de piel. Los medicamentos en cuestión restauran y dirigen la inmunidad contra las células cancerosas, fomentando la destrucción de las mismas.
Algunos estudios demuestran que casi todos los tipos de cáncer de piel son muy sensibles a la inmunoterapia, la que puede tener una efectividad por encima del 40 %. La mayoría de los fármacos empleados son inhibidores de puntos de control inmunitario, haciendo posible que los linfocitos T ataquen a las células cancerosas.
Los medicamentos más utilizados son el cemiplimab y el pembrolizumab. Se emplean para tratar el carcinoma de células escamosas avanzado o diseminado. La inyección de una sustancia llamada interferón también es de utilidad en el tratamiento de este tipo de cáncer, mientras que una crema con imiquimod se usa en el cáncer de células basales.
Riesgos asociados
Los efectos secundarios de este tratamiento para el cáncer de piel son leves en la mayoría de los casos, incluyendo síntomas como fiebre, dolores de cabeza, problemas con la memoria, mialgias y fatiga. Sin embargo, puede haber un aumento de la presión arterial.
Cuidados paliativos en el cáncer de piel
Los cuidados paliativos son un conjunto de técnicas empleadas en aquellas personas con estadios avanzados de la enfermedad. Allí, la curación ya no es una opción. En este sentido, el principal objetivo es reducir la repercusión de los síntomas.
Este tipo de cuidados puede mejorar los síntomas físicos, como el dolor, el cansancio, la falta de apetito y todos los efectos secundarios de los tratamiento ya mencionados. También se aborda la parte psicológica, evitando trastornos como la ansiedad o la depresión. Además, ayudan al paciente a lidiar con la enfermedad y a vivir con ella.
Es importante destacar que los cuidados paliativos pueden iniciar en cualquier momento de la enfermedad, desde su diagnóstico hasta el final de la vida. De hecho, los pacientes con cáncer de piel pueden recibirlos a la par del proceso curativo para prolongar la expectativa de vida.
Estilo de vida después del tratamiento para el cáncer de piel
El diagnóstico de cáncer de piel puede cambiar de forma drástica la vida de cualquier persona. Muchos pacientes continúan con el temor de que el cáncer vuelva a aparecer.
El riesgo de recurrencia en esta enfermedad es elevado. En este sentido, es importante realizar visitas de seguimiento periódicas al especialista una vez haya finalizado el tratamiento del cáncer de piel. La frecuencia de las mismas pueden variar cada 3, 6 o 12 meses.
Durante las visitas al médico es posible que se indiquen diversos análisis de sangre o pruebas de imagen. Esto con la finalidad de determinar si existe algún signo o síntoma de reaparición.
Una vez superada la enfermedad y todas las pruebas de control, es importante no descuidar el cuidado de la piel en ningún momento. En este sentido, los pacientes deberán evitar la exposición prolongada al sol y utilizar protección contra la radiación UV de forma constante.
- Telich Tarriba J, Monter Plata A, Víctor Baldín A, Apellaniz Campo A. Diagnóstico y tratamiento de los tumores malignos de piel. Acta méd. Grupo Ángeles. 2017; 15( 2 ): 154-160.
- Reschly MJ, Shenefelt PD. Controversies in skin surgery: electrodessication and curettage versus excision for low-risk, small, well-differentiated squamous cell carcinomas. J Drugs Dermatol. 2010;9(7):773-6.
- Prince G, Cameron M, Fathi R, Alkousakis T. Topical 5-fluorouracil in dermatologic disease. International Journal of Dermatology. 2018;57(10):1259-1264.
- Johnson K, Wilgus T. Multiple Roles for VEGF in Non-Melanoma Skin Cancer: Angiogenesis and Beyond. Journal of Skin Cancer. 2012;2012:1-6.
- Paulson K, Lahman M, Chapuis A, Brownell I. Immunotherapy for skin cancer. International Immunology. 2019;31(7):465-475.
- Guy GP Jr, Machlin SR, Ekwueme DU, Yabroff KR. Prevalence and costs of skin cancer treatment in the U.S., 2002-2006 and 2007-2011. Am J Prev Med. 2015;48(2):183-187.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.







