Sarna: síntomas, causas y tratamiento

Escrito y verificado por el biólogo Samuel Antonio Sánchez Amador
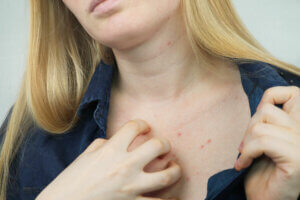
La sarna es una enfermedad de la piel provocada por el ácaro parásito Sarcoptes scabiei. Se estima que afecta a 300 millones de personas en todo el mundo, pero los pacientes jóvenes, ancianos, inmunocomprometidos y no neurotípicos son los que están más en riesgo de contagiarse y sufrir complicaciones asociadas.
La sarna está presente en todo el mundo, pero es mucho más común en zonas tropicales pobres con alta densidad de población. Tal y como indica la Organización Mundial de la Salud (OMS), hasta el 10 % de los niños se ven afectados por la enfermedad en áreas con pocos recursos económicos. Si quieres conocerlo todo sobre este cuadro clínico, sigue leyendo.
¿Qué es la sarna?
La sarna, escabiosis o scabies (por su traducción al inglés) es una enfermedad que causa una intensa picazón en la piel, provocada por la acción del arácnido microscópico Sarcoptes scabiei (Sarcoptidae). En realidad, el picor surge por los hábitos de la hembra del ácaro, que genera túneles en el estrato córneo del hospedador para depositar sus huevos.
Es una ectoparasitosis muy frecuente en ciertas regiones. En general, se produce por el contacto directo entre la piel de un infectado y una persona sana, pero también puede puede transmitirse a través de fómites (sábanas, toallas y ropa). Como veremos en líneas posteriores, otros animales infectados no son muy peligrosos para los humanos.
Conociendo al parásito
Es necesario realizar un recorrido extenso a nivel biológico por la morfología y vida de Sarcoptes scabiei, pues el primer paso para tratar cualquier patología es conocer al agente causal a la perfección. Vamos a ello.
Morfología
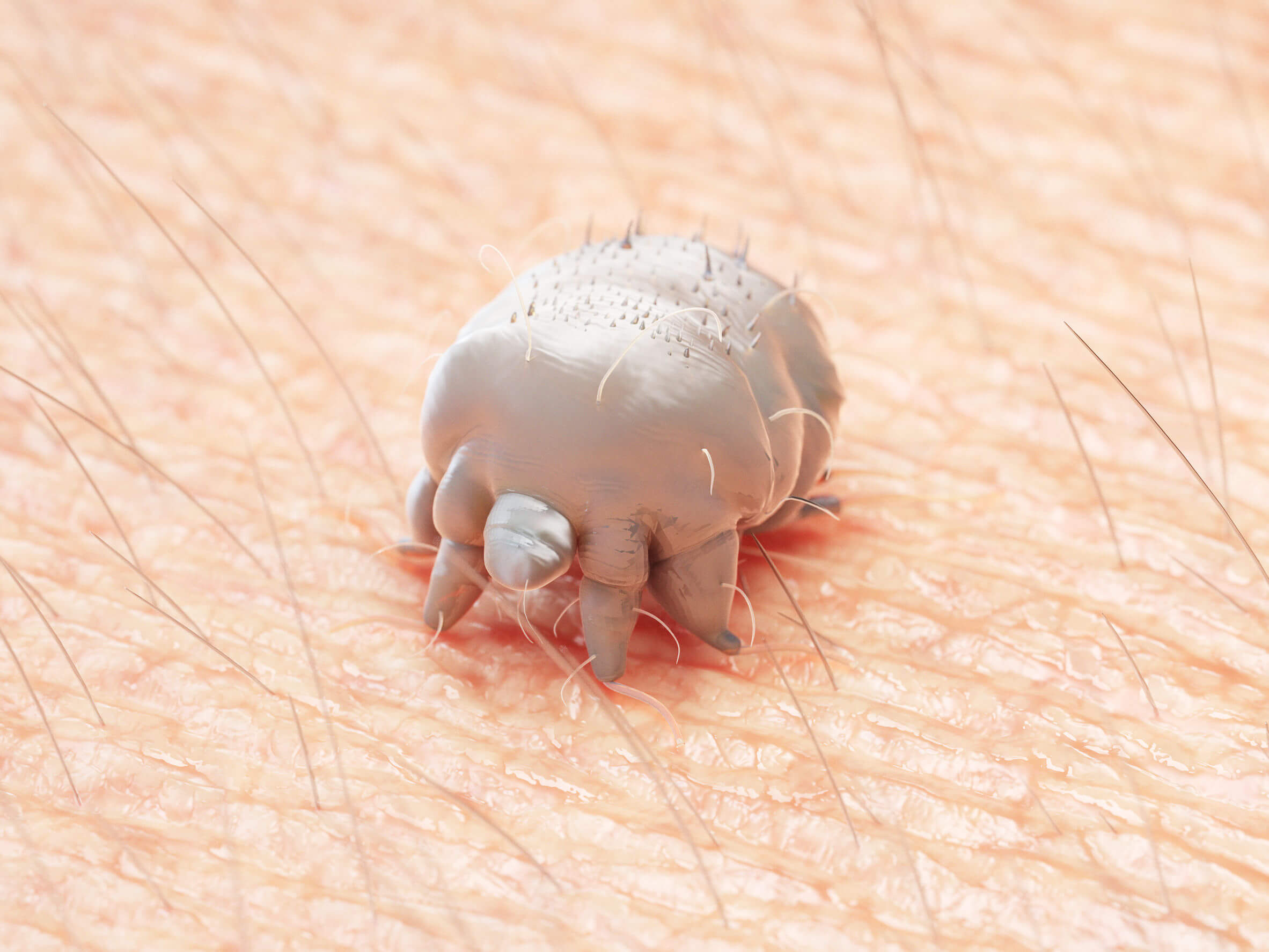
El invertebrado que aquí nos atañe es un artrópodo englobado en la subclase Acarina (ácaros y afines). Pertenece a la clase Arachnida (junto con vinagrillos, opiliones, arañas y escorpiones), es parte del orden Astigmata y a nivel de familia se encuentra en el taxón Sarcoptidae.
Tal y como indica el portal Elsevier, este parásito no puede observarse a simple vista. Estamos ante una pequeña criatura con 8 extremidades y un cuerpo redondo que presenta un dimorfismo sexual muy acuciado: las hembras miden unas 400 micras, mientras que los machos no superan nunca las 250.
Estos artrópodos son reconocibles al microscopio por su forma oval, cuerpo aplastado de forma convexa y presencia de múltiples espinas cuticulares. No se dividen en planos corporales del tipo cabeza-tórax-abdomen y, además, su cuerpo esta recubierto de finas cerdas características.
Ciclo vital
Este parásito pasa por 4 estadios diferentes, según el momento de la infección: huevo, larva, ninfa y adulto. Cuando llega a la piel del hospedador, la hembra comienza a cavar túneles en su estrato córneo de la epidermis y pone unos 2-3 huevos al día. Estos son ovales y dan lugar a una larva en cuestión de 3-8 días máximo.
Este proceso puede durar semanas y, mientras se abre paso, la hembra secreta una serie de sustancias que son reconocidas como alérgenos por el organismo, lo que da lugar a la inflamación y picor intenso que exploraremos después. El pico de prurito se presenta en la noche, que es cuando las hembras alcanzan el cénit de su actividad.
Vamos a ahorrarnos las particularidades biológicas del ciclo, pues basta con saber que las larvas deben desarollarse en los folículos pilosos del hospedador para convertirse en ninfas y luego en adultos. En cosa de unos 20 días, lo que antes eran huevos ahora son parásitos reproductores, etapa en la cual los machos fecundan a las hembras y se reactiva el proceso.
Una hembra es capaz de poner 30 huevos antes de morir.
Variedades e infección
Cabe destacar que Sarcoptes scabiei presenta diversas variedades, especializadas según el hospedador al que infectan. La de los humanos es la var. hominis, la de los perros es var. canis, la de los cerdoes es var. suis y así sucesivamente, pasando por alpacas, conejos, ovejas y cabras, entre otros mamíferos.
Un perro puede trasmitir la sarna a su tutor, pero los efectos son mínimos. Como el parásito no está especializado en el hospedador humano, comenzará a cavar sus túneles en la epidermis, pero morirá al poco tiempo. Así pues, se pueden dar como mucho cuadros de picor localizados esporádicos que no van a más.
Síntomas de la sarna
Este recorrido por las particularidades del patógeno era necesario, pues ya hemos descrito muchos de sus mecanismos patológicos por el camino. De todas formas, tal y como indica el portal NCBI, la sarna se puede presentar en 3 variantes distintas, que cursan con síntomas más o menos diferentes. Te las presentamos.
1. Sarna clásica
En general, solo de 10 a 15 hembras de Sarcoptes están implicadas en el cuadro de sarna clásica. Esta es la variante más común de la enfermedad, en la que el paciente siente un picor intenso en la piel, sobre todo durante la noche y en momentos de calor.
Además, se pueden observar a simple vista las galerías excavadas por las hembras bajo la piel, en forma de líneas débiles de 1 a 15 milímetros de largo. Como el sistema inmunitario reacciona ante los alérgenos producidos por el invertebrado, también se presenta enrojecimiento localizado y pápulas (por infiltración de polimorfonucleares).
En las personas sanas, los lugares de infección suelen ser el interior de las muñecas, los costados de los dedos, alrededor de pezones, nalgas y, en resumen, cualquier superficie corporal que presente pliegues cutáneos. El picor empeora el cuadro clínico, pues el rascado por parte del hospedador favorece la sobreinfestación en otras zonas del cuerpo.
Las personas que se exponen por primera vez al parásito tardan de 2 a 8 semanas en presentar síntomas, mientras que las reinfecciones se manifiestan mucho antes.
2. Sarna nodular
El portal SANIPE define a la sarna nodular como una variante de la patología que cursa con nódulos muy pruriginosos, de color rojo-marronáceo, que simulan la apariencia de un linfoma.
Se cree que esta reacción localizada se debe a un mecanismo de hipersensibilidad a la hembra del ácaro. Los nódulos erimatosos se presentan con preferencia en los genitales, ingles y axilas, es decir, zonas típicamente cubiertas del exterior.
3. Sarna costrosa o sarna noruega
Tal y como indica la web de Dermatología Peruana, esta es una variante muy rara de la sarna común. En pacientes con desórdenes neurológicos o inmunosupresión el número de hembras de Sarcoptes se multiplica con rapidez, lo que da lugar a la presencia de placas costrosas verrucoides diseminadas por el cuerpo.
Esta variante ha sido descrita sobre todo en ancianos, personas no neurotípicas y pacientes con el sistema inmunitario deprimido (VIH positivos, por ejemplo). La densidad de parásitos por segmento de la piel hace que el infectado pueda presentar millones de hembras de ácaros en toda su superficie epidérmica.
Diagnóstico

La sarna se confunde por lo general con otras patologías epidérmicas, como eccemas, impétigo, tiña y psoriasis. Sin ir más lejos, según estudios, hasta el 43 % de los niños diagnosticados con eccemas de forma anual tienen en realidad una sarna sarcóptica.
El síntoma principal que provoca sospechas es la presencia de un picor muy intenso en el paciente, sobre todo si este empeora en la noche. De todas formas, son necesarias varias pruebas para confirmar la condición, entre las que se encuentran las siguientes:
- Raspadura de la epidermis: se obtienen una serie de muestras de la piel del paciente que se observan al microscopio. Aunque las hembras no estén presentes en el segmento recogido, se pueden ver los túneles y huevos.
- Pruebas de tinta: si se cubre la lesión con una tinta especial y luego se lava la superficie con alcohol, se pueden ver los túneles teñidos bajo la capa superficial.
- Dermatoscopía: observación bajo el microscopio de la piel del paciente de forma directa. Esta prueba es una de las más fiables, pero no es fácil de llevar a cabo en regiones de bajo ingreso, sobre todo por la falta de material.
Tratamiento
Tal y como indica la Clínica Mayo, el tratamiento de la sarna consiste en eliminar la infestación con medicamentos. La permitrina es una sustancia con propiedades insecticidas y acaricidas, así que se usa en forma tópica al 5 % en muchísimos casos. Este abordaje consiste en 2 aplicaciones totales, una vez a la semana durante 2 semanas.
De todas formas, Sarcoptes puede llegar a desarrollar resistencia y el paciente está en riesgo en un porcentaje mínimo de casos de sufrir reacciones alérgicas. Por ello, a veces se recurre también a la ivermectina administrada de forma oral, si bien la FDA (Food and Drugs Administration) no ha aprobado su uso para el tratamiento de la sarna.
Otras opciones medicamentosas son el lindano tópico, sulfuro precipitado al 5 %, malatión e ivermectina tópica. De todas formas, el tratamiento depende completamente de la higienización del entorno del paciente, así que en muchos casos la reincidencia tras el abordaje clínico está casi asegurada.
Prevención de la sarna
La prevención pasa por tratar a todas las personas del núcleo familiar del enfermo, aunque estas no presenten síntoma alguno. Además, es necesario un diagnóstico correcto ya que, como hemos dicho en líneas previas, hasta casi la mitad de los infantes con sarna son diagnosticados con otras patologías epidérmicas pruriginosas.
Esta falta de instrumental y conocimiento en muchas regiones permite a Sarcoptes campar a sus anchas en la población, saltando sin dificultad de hospedador en hospedador. Para poner fin a esta situación, organismos públicos y enfermos deben aunar sus esfuerzos, teniendo en cuenta los siguientes pilares:
- Si se detecta un caso, hay que tratar a todos los miembros del hogar del enfermo, independientemente de sus síntomas.
- Para prevenir procesos de reinfección, todos los miembros de la familia deben ser tratados al mismo tiempo.
- Todo el material físico que haya estado en contacto con el paciente (ropa, sábanas, toallas, accesorios, etc.) debe ser lavado con agua caliente en ciclos de centrifugación específicos.
- Los niños infectados deben permanecer en sus casas hasta un día después de haber finalizado por completo el tratamiento.
- Es necesario mejorar las condiciones de saneamiento en los países de bajo ingreso. Además, toda región debe contar con personal especializado capaz de detectar correctamente un caso de sarna.
Si no se cumplen estas medidas, de poco sirven los tratamientos con permitrina e ivermectina. Para que se pueda cortar un brote epidemiológico es necesario acabar con todos los hospedadores de forma acompasada, ya que si no, las probabilidades de reinfección tras el tratamiento se multiplican de forma exponencial.
Una patología de difícil solución
El problema de la sarna en la actualidad no se encuentra en el patógeno per se, sino en las condiciones sociosanitarias de muchas regiones del planeta. Por falta de infraestructura médica la sarna es infradiagnosticada y, por tanto, los hospedadores pueden transmitir la enfermedad a todos sus allegados sin siquiera saberlo.
Por ello, la acción para parar la sarna va mucho más allá de la responsabilidad individual, ya que recae en organismos públicos internacionales, pues son los únicos capaces de destinar fondos a las regiones más desfavorecidas e implementar controles y protocolos de saneamiento. Solo así se puede parar la transmisión de Sarcoptes scabiei.
La sarna es una enfermedad de la piel provocada por el ácaro parásito Sarcoptes scabiei. Se estima que afecta a 300 millones de personas en todo el mundo, pero los pacientes jóvenes, ancianos, inmunocomprometidos y no neurotípicos son los que están más en riesgo de contagiarse y sufrir complicaciones asociadas.
La sarna está presente en todo el mundo, pero es mucho más común en zonas tropicales pobres con alta densidad de población. Tal y como indica la Organización Mundial de la Salud (OMS), hasta el 10 % de los niños se ven afectados por la enfermedad en áreas con pocos recursos económicos. Si quieres conocerlo todo sobre este cuadro clínico, sigue leyendo.
¿Qué es la sarna?
La sarna, escabiosis o scabies (por su traducción al inglés) es una enfermedad que causa una intensa picazón en la piel, provocada por la acción del arácnido microscópico Sarcoptes scabiei (Sarcoptidae). En realidad, el picor surge por los hábitos de la hembra del ácaro, que genera túneles en el estrato córneo del hospedador para depositar sus huevos.
Es una ectoparasitosis muy frecuente en ciertas regiones. En general, se produce por el contacto directo entre la piel de un infectado y una persona sana, pero también puede puede transmitirse a través de fómites (sábanas, toallas y ropa). Como veremos en líneas posteriores, otros animales infectados no son muy peligrosos para los humanos.
Conociendo al parásito

Es necesario realizar un recorrido extenso a nivel biológico por la morfología y vida de Sarcoptes scabiei, pues el primer paso para tratar cualquier patología es conocer al agente causal a la perfección. Vamos a ello.
Morfología
El invertebrado que aquí nos atañe es un artrópodo englobado en la subclase Acarina (ácaros y afines). Pertenece a la clase Arachnida (junto con vinagrillos, opiliones, arañas y escorpiones), es parte del orden Astigmata y a nivel de familia se encuentra en el taxón Sarcoptidae.
Tal y como indica el portal Elsevier, este parásito no puede observarse a simple vista. Estamos ante una pequeña criatura con 8 extremidades y un cuerpo redondo que presenta un dimorfismo sexual muy acuciado: las hembras miden unas 400 micras, mientras que los machos no superan nunca las 250.
Estos artrópodos son reconocibles al microscopio por su forma oval, cuerpo aplastado de forma convexa y presencia de múltiples espinas cuticulares. No se dividen en planos corporales del tipo cabeza-tórax-abdomen y, además, su cuerpo esta recubierto de finas cerdas características.
Ciclo vital
Este parásito pasa por 4 estadios diferentes, según el momento de la infección: huevo, larva, ninfa y adulto. Cuando llega a la piel del hospedador, la hembra comienza a cavar túneles en su estrato córneo de la epidermis y pone unos 2-3 huevos al día. Estos son ovales y dan lugar a una larva en cuestión de 3-8 días máximo.
Este proceso puede durar semanas y, mientras se abre paso, la hembra secreta una serie de sustancias que son reconocidas como alérgenos por el organismo, lo que da lugar a la inflamación y picor intenso que exploraremos después. El pico de prurito se presenta en la noche, que es cuando las hembras alcanzan el cénit de su actividad.
Vamos a ahorrarnos las particularidades biológicas del ciclo, pues basta con saber que las larvas deben desarollarse en los folículos pilosos del hospedador para convertirse en ninfas y luego en adultos. En cosa de unos 20 días, lo que antes eran huevos ahora son parásitos reproductores, etapa en la cual los machos fecundan a las hembras y se reactiva el proceso.
Una hembra es capaz de poner 30 huevos antes de morir.
Variedades e infección
Cabe destacar que Sarcoptes scabiei presenta diversas variedades, especializadas según el hospedador al que infectan. La de los humanos es la var. hominis, la de los perros es var. canis, la de los cerdoes es var. suis y así sucesivamente, pasando por alpacas, conejos, ovejas y cabras, entre otros mamíferos.
Un perro puede trasmitir la sarna a su tutor, pero los efectos son mínimos. Como el parásito no está especializado en el hospedador humano, comenzará a cavar sus túneles en la epidermis, pero morirá al poco tiempo. Así pues, se pueden dar como mucho cuadros de picor localizados esporádicos que no van a más.
Síntomas de la sarna
Este recorrido por las particularidades del patógeno era necesario, pues ya hemos descrito muchos de sus mecanismos patológicos por el camino. De todas formas, tal y como indica el portal NCBI, la sarna se puede presentar en 3 variantes distintas, que cursan con síntomas más o menos diferentes. Te las presentamos.
1. Sarna clásica
En general, solo de 10 a 15 hembras de Sarcoptes están implicadas en el cuadro de sarna clásica. Esta es la variante más común de la enfermedad, en la que el paciente siente un picor intenso en la piel, sobre todo durante la noche y en momentos de calor.
Además, se pueden observar a simple vista las galerías excavadas por las hembras bajo la piel, en forma de líneas débiles de 1 a 15 milímetros de largo. Como el sistema inmunitario reacciona ante los alérgenos producidos por el invertebrado, también se presenta enrojecimiento localizado y pápulas (por infiltración de polimorfonucleares).
En las personas sanas, los lugares de infección suelen ser el interior de las muñecas, los costados de los dedos, alrededor de pezones, nalgas y, en resumen, cualquier superficie corporal que presente pliegues cutáneos. El picor empeora el cuadro clínico, pues el rascado por parte del hospedador favorece la sobreinfestación en otras zonas del cuerpo.
Las personas que se exponen por primera vez al parásito tardan de 2 a 8 semanas en presentar síntomas, mientras que las reinfecciones se manifiestan mucho antes.
2. Sarna nodular
El portal SANIPE define a la sarna nodular como una variante de la patología que cursa con nódulos muy pruriginosos, de color rojo-marronáceo, que simulan la apariencia de un linfoma.
Se cree que esta reacción localizada se debe a un mecanismo de hipersensibilidad a la hembra del ácaro. Los nódulos erimatosos se presentan con preferencia en los genitales, ingles y axilas, es decir, zonas típicamente cubiertas del exterior.
3. Sarna costrosa o sarna noruega
Tal y como indica la web de Dermatología Peruana, esta es una variante muy rara de la sarna común. En pacientes con desórdenes neurológicos o inmunosupresión el número de hembras de Sarcoptes se multiplica con rapidez, lo que da lugar a la presencia de placas costrosas verrucoides diseminadas por el cuerpo.
Esta variante ha sido descrita sobre todo en ancianos, personas no neurotípicas y pacientes con el sistema inmunitario deprimido (VIH positivos, por ejemplo). La densidad de parásitos por segmento de la piel hace que el infectado pueda presentar millones de hembras de ácaros en toda su superficie epidérmica.
Diagnóstico

La sarna se confunde por lo general con otras patologías epidérmicas, como eccemas, impétigo, tiña y psoriasis. Sin ir más lejos, según estudios, hasta el 43 % de los niños diagnosticados con eccemas de forma anual tienen en realidad una sarna sarcóptica.
El síntoma principal que provoca sospechas es la presencia de un picor muy intenso en el paciente, sobre todo si este empeora en la noche. De todas formas, son necesarias varias pruebas para confirmar la condición, entre las que se encuentran las siguientes:
- Raspadura de la epidermis: se obtienen una serie de muestras de la piel del paciente que se observan al microscopio. Aunque las hembras no estén presentes en el segmento recogido, se pueden ver los túneles y huevos.
- Pruebas de tinta: si se cubre la lesión con una tinta especial y luego se lava la superficie con alcohol, se pueden ver los túneles teñidos bajo la capa superficial.
- Dermatoscopía: observación bajo el microscopio de la piel del paciente de forma directa. Esta prueba es una de las más fiables, pero no es fácil de llevar a cabo en regiones de bajo ingreso, sobre todo por la falta de material.
Tratamiento
Tal y como indica la Clínica Mayo, el tratamiento de la sarna consiste en eliminar la infestación con medicamentos. La permitrina es una sustancia con propiedades insecticidas y acaricidas, así que se usa en forma tópica al 5 % en muchísimos casos. Este abordaje consiste en 2 aplicaciones totales, una vez a la semana durante 2 semanas.
De todas formas, Sarcoptes puede llegar a desarrollar resistencia y el paciente está en riesgo en un porcentaje mínimo de casos de sufrir reacciones alérgicas. Por ello, a veces se recurre también a la ivermectina administrada de forma oral, si bien la FDA (Food and Drugs Administration) no ha aprobado su uso para el tratamiento de la sarna.
Otras opciones medicamentosas son el lindano tópico, sulfuro precipitado al 5 %, malatión e ivermectina tópica. De todas formas, el tratamiento depende completamente de la higienización del entorno del paciente, así que en muchos casos la reincidencia tras el abordaje clínico está casi asegurada.
Prevención de la sarna
La prevención pasa por tratar a todas las personas del núcleo familiar del enfermo, aunque estas no presenten síntoma alguno. Además, es necesario un diagnóstico correcto ya que, como hemos dicho en líneas previas, hasta casi la mitad de los infantes con sarna son diagnosticados con otras patologías epidérmicas pruriginosas.
Esta falta de instrumental y conocimiento en muchas regiones permite a Sarcoptes campar a sus anchas en la población, saltando sin dificultad de hospedador en hospedador. Para poner fin a esta situación, organismos públicos y enfermos deben aunar sus esfuerzos, teniendo en cuenta los siguientes pilares:
- Si se detecta un caso, hay que tratar a todos los miembros del hogar del enfermo, independientemente de sus síntomas.
- Para prevenir procesos de reinfección, todos los miembros de la familia deben ser tratados al mismo tiempo.
- Todo el material físico que haya estado en contacto con el paciente (ropa, sábanas, toallas, accesorios, etc.) debe ser lavado con agua caliente en ciclos de centrifugación específicos.
- Los niños infectados deben permanecer en sus casas hasta un día después de haber finalizado por completo el tratamiento.
- Es necesario mejorar las condiciones de saneamiento en los países de bajo ingreso. Además, toda región debe contar con personal especializado capaz de detectar correctamente un caso de sarna.
Si no se cumplen estas medidas, de poco sirven los tratamientos con permitrina e ivermectina. Para que se pueda cortar un brote epidemiológico es necesario acabar con todos los hospedadores de forma acompasada, ya que si no, las probabilidades de reinfección tras el tratamiento se multiplican de forma exponencial.
Una patología de difícil solución
El problema de la sarna en la actualidad no se encuentra en el patógeno per se, sino en las condiciones sociosanitarias de muchas regiones del planeta. Por falta de infraestructura médica la sarna es infradiagnosticada y, por tanto, los hospedadores pueden transmitir la enfermedad a todos sus allegados sin siquiera saberlo.
Por ello, la acción para parar la sarna va mucho más allá de la responsabilidad individual, ya que recae en organismos públicos internacionales, pues son los únicos capaces de destinar fondos a las regiones más desfavorecidas e implementar controles y protocolos de saneamiento. Solo así se puede parar la transmisión de Sarcoptes scabiei.
- Sarna, OMS. Recogido a 16 de marzo en https://www.who.int/es/news-room/fact-sheets/detail/scabies#:~:text=Se%20estima%20que%2C%20en%20cualquier,causada%20por%20Sarcoptes%20scabiei%20var.
- Escabiosis, Farmacia Profesional (Elsevier). Recogido a 16 de marzo en https://www.elsevier.es/es-revista-farmacia-profesional-3-articulo-escabiosis-13069998#:~:text=La%20sarna%2C%20conocida%20en%20t%C3%A9rminos,plagas%20que%20atormentaron%20a%20los
- Gilson, R. L., Basit, H., & Soman-Faulkner, K. (2019). Scabies (Sarcoptes Scabiei).
- Término Sarna nodular, sanipe. Recogido a 16 de marzo en http://www.sanipe.es/OJS/index.php/RESP/article/view/206/457#:~:text=Sarna%20nodular.,reacciones%20de%20hipersensibilidad%20al%20%C3%A1caro.
- Sarna costrosa (Sarna noruega), reporte de casos clínicos. Dermatología peruana. Recogido a 16 de marzo en https://sisbib.unmsm.edu.pe/bvrevistas/dermatologia/v08_n1/sarna.htm#:~:text=La%20sarna%20costrosa%20es%20una,predominio%20de%20palmas%20y%20plantas.
- Banerji, A. (2015). Scabies. Paediatrics & child health, 20(7), 395-398.
- Sarna, Mayoclinic. Recogido a 16 de marzo en https://www.mayoclinic.org/es-es/diseases-conditions/scabies/diagnosis-treatment/drc-20377383
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.







