Queratosis actínica
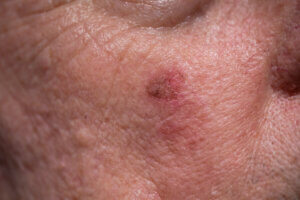
La queratosis actínica es una enfermedad cutánea que se produce en zonas de piel expuesta al sol de forma crónica, generando una proliferación intraepidérmica anormal de queratinocitos. Estas son las células que predominan en la capa más superficial de la piel.
Por esta razón, es más frecuente observarla en la cara, la parte posterior del cuello y en manos y antebrazos. Es la tercera enfermedad de piel más frecuentemente tratada por los dermatólogos.
Aunque es una condición que no representa un riesgo para la vida, si no es tratada evoluciona a una lesión maligna conocida como carcinoma de células escamosas. Cuanto mayor sea el número de lesiones en la piel, mayor es el riesgo de evolucionar a cáncer.
Síntomas y factores de riesgo de la queratosis actínica
Esta enfermedad de la piel se presenta como lesiones que se observan en regiones del cuerpo expuestas al sol y que tienen las siguientes características:
- Son secas, escamosas o rugosas.
- Tienen un tamaño entre 1 y 2 centímetros.
- El color es similar al de la piel que la rodea, rojizas o marrones.
- Pueden causar picazón, dolor o sangrado frente a traumatismos leves, como el paso de una hojilla al afeitarse.
La evolución de esta enfermedad es variable. Hay estudios que han descrito que pueden desaparecer espontáneamente (25 % de los casos), que pueden persistir sin progresar a cáncer (15 al 53 %) o avanzar a un carcinoma de células escamosas.
Entre los factores de riesgo conocidos tenemos lo siguientes:
- Edad mayor a 60 años.
- Sexo masculino.
- Piel blanca de fototipos I y II de Fitzpatrick.
- Exposición a rayos ultravioletas (UV).
- Antecedentes de queratosis actínica en el pasado o de cáncer de piel.
- Enfermedades genéticas como la xerodermia, el síndrome de Rothmund o de Bloom.
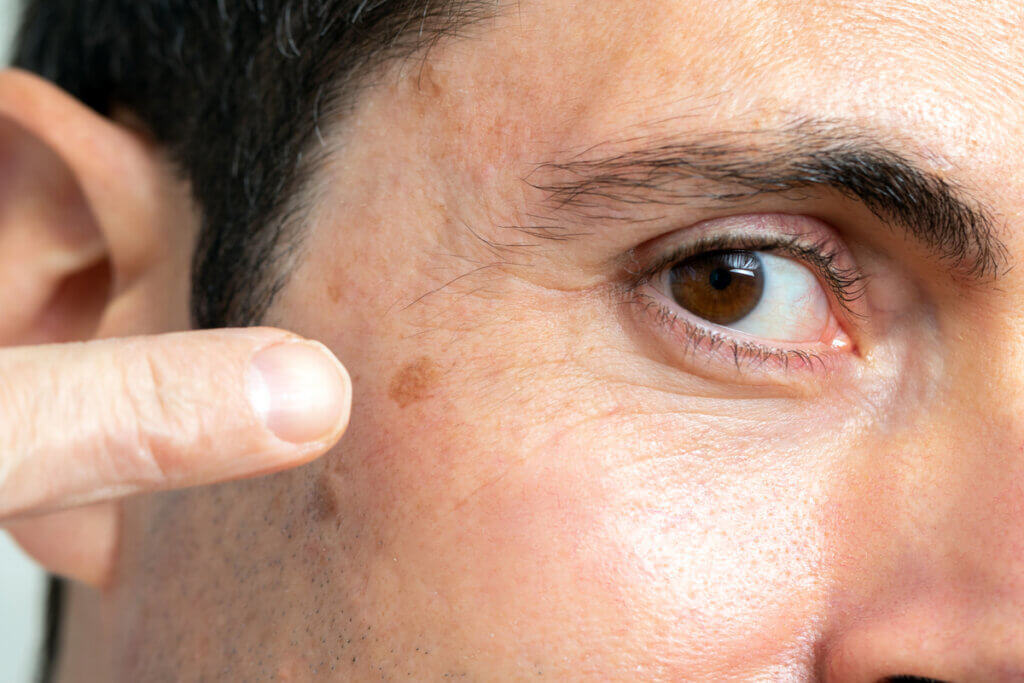
Diagnóstico de la queratosis actínica
Si se presentan lesiones en la piel con las características antes mencionadas, se debe acudir a un dermatólogo. El medico realizará preguntas sobre los antecedentes y el grado de exposición al sol.
Luego realizará un examen físico completo y detallado de las lesiones, prestando especial atención a la cantidad, su tamaño y distribución. Algunas veces puede utilizar un dermatoscopio, que permite apreciar la profundidad y la extensión de las manchas.
Luego, se considerará la toma de biopsia por raspado o por sacabocado. Esta decisión se reserva para los siguientes casos:
- Diagnóstico incierto.
- Pacientes sin repuesta al tratamiento.
- Para evaluar si la queratosis actínica ha progresado a carcinoma de células escamosas.
Existen variantes o tipos de queratosis actínica que se pueden diferenciar de forma clínica, es decir, mediante la evaluación del médico. Estas son las queratosis actínicas hiperqueratósica, las atróficas, las pigmentadas y las liquenoides.
Diagnósticos diferenciales
A pesar de que el diagnostico se realiza de forma clínica, algunas veces las lesiones pueden parecerse a otras enfermedades de la piel. A continuación mencionamos algunas sospechas diferenciales:
- Queratosis seborreica.
- Enfermedad de Bowen.
- Carcinoma de células basales de la piel.
- Lupus eritematoso discoide.
- Lentigo solar.
Tratamiento de la queratosis actínica
Existen dos grupos grandes de tratamientos: el de las lesiones aisladas y el del campo de cancerización. La primera forma trata las lesiones de forma individual, mientras que la segunda aborda la queratosis cuando se ha esparcido y hay múltiples lesiones.
Para el tratamiento de lesiones aisladas las opciones son las siguientes:
- Crioterapia: congelación de lesiones utilizando nitrógeno líquido.
- Curetaje o raspado: remover la lesión.
- Cirugía: remoción de la lesión para estudio histopatológico si el diagnóstico no es claro o si hay sospecha de carcinoma de células escamosas.
En cambio, para aplicar un campo de cancerización, se dispone de lo siguiente:
- Dermoabrasión: uso de material abrasivo para remover capas superficiales.
- Exfoliación con láser ablativo: produce eliminación de la capa externa de la piel y calienta la piel subyacente, estimulando el crecimiento de nuevas fibras de colágeno.
- Peeling químico: uso tópico de un agente cáustico, como el ácido tricloroacético.
- Terapia fotodinámica: uso tópico de una sustancia fotosensibilizadora que es expuesta a una longitud de onda de luz específica.
- Medicamentos tópicos: 5-fluorouracilo (5-FU), imiquimod (IMQ), ingenol mebutato (IM).

¿Qué hacer si ya se ha diagnosticado la queratosis actínica?
Para prevenir la progresión y empeoramiento de los síntomas, Skin Cancer Foundation propone unas recomendaciones:
- Chequeo físico completo una vez al mes: consiste en autoexaminarse rutinariamente una vez al mes ante un espejo para evaluar la aparición de nuevas manchas. De encontrar algo anormal, hay que acudir al dermatólogo. Algunos médicos recomiendan tomar fotos periódicamente para seguir la evolución de las lesiones.
- Visita anual con el dermatólogo: también es importante la evaluación por un ojo experto. Las consultas anuales con un dermatólogo no deben olvidarse, a pesar de no observar cambios de las lesiones de queratosis actínica.
- Aplicar hábitos de prevención: la mejor forma de prevenir y tratar la queratosis actínica es disminuir la exposición solar mediante el uso de bloqueadores solares de al menos 30 FPS (factor de protección solar). Hay que utilizar ropa con manga larga que cubra la mayor parte de la piel, así como sombreros y lentes de sol.
No ignorar los signos de advertencia
La queratosis actínica es una lesión pre-maligna común de la piel. Aunque no progrese, tiene un gran impacto en la calidad de vida de las personas que lo padecen, por la sensación quemante, la picazón y el sangrado que a veces acompaña al manchado.
Toda persona que tiene la condición debe estar en control con un dermatólogo. Además, es prioritario reducir la exposición a los rayos UV.
La queratosis actínica es una enfermedad cutánea que se produce en zonas de piel expuesta al sol de forma crónica, generando una proliferación intraepidérmica anormal de queratinocitos. Estas son las células que predominan en la capa más superficial de la piel.
Por esta razón, es más frecuente observarla en la cara, la parte posterior del cuello y en manos y antebrazos. Es la tercera enfermedad de piel más frecuentemente tratada por los dermatólogos.
Aunque es una condición que no representa un riesgo para la vida, si no es tratada evoluciona a una lesión maligna conocida como carcinoma de células escamosas. Cuanto mayor sea el número de lesiones en la piel, mayor es el riesgo de evolucionar a cáncer.
Síntomas y factores de riesgo de la queratosis actínica
Esta enfermedad de la piel se presenta como lesiones que se observan en regiones del cuerpo expuestas al sol y que tienen las siguientes características:
- Son secas, escamosas o rugosas.
- Tienen un tamaño entre 1 y 2 centímetros.
- El color es similar al de la piel que la rodea, rojizas o marrones.
- Pueden causar picazón, dolor o sangrado frente a traumatismos leves, como el paso de una hojilla al afeitarse.
La evolución de esta enfermedad es variable. Hay estudios que han descrito que pueden desaparecer espontáneamente (25 % de los casos), que pueden persistir sin progresar a cáncer (15 al 53 %) o avanzar a un carcinoma de células escamosas.
Entre los factores de riesgo conocidos tenemos lo siguientes:
- Edad mayor a 60 años.
- Sexo masculino.
- Piel blanca de fototipos I y II de Fitzpatrick.
- Exposición a rayos ultravioletas (UV).
- Antecedentes de queratosis actínica en el pasado o de cáncer de piel.
- Enfermedades genéticas como la xerodermia, el síndrome de Rothmund o de Bloom.

Diagnóstico de la queratosis actínica
Si se presentan lesiones en la piel con las características antes mencionadas, se debe acudir a un dermatólogo. El medico realizará preguntas sobre los antecedentes y el grado de exposición al sol.
Luego realizará un examen físico completo y detallado de las lesiones, prestando especial atención a la cantidad, su tamaño y distribución. Algunas veces puede utilizar un dermatoscopio, que permite apreciar la profundidad y la extensión de las manchas.
Luego, se considerará la toma de biopsia por raspado o por sacabocado. Esta decisión se reserva para los siguientes casos:
- Diagnóstico incierto.
- Pacientes sin repuesta al tratamiento.
- Para evaluar si la queratosis actínica ha progresado a carcinoma de células escamosas.
Existen variantes o tipos de queratosis actínica que se pueden diferenciar de forma clínica, es decir, mediante la evaluación del médico. Estas son las queratosis actínicas hiperqueratósica, las atróficas, las pigmentadas y las liquenoides.
Diagnósticos diferenciales
A pesar de que el diagnostico se realiza de forma clínica, algunas veces las lesiones pueden parecerse a otras enfermedades de la piel. A continuación mencionamos algunas sospechas diferenciales:
- Queratosis seborreica.
- Enfermedad de Bowen.
- Carcinoma de células basales de la piel.
- Lupus eritematoso discoide.
- Lentigo solar.
Tratamiento de la queratosis actínica
Existen dos grupos grandes de tratamientos: el de las lesiones aisladas y el del campo de cancerización. La primera forma trata las lesiones de forma individual, mientras que la segunda aborda la queratosis cuando se ha esparcido y hay múltiples lesiones.
Para el tratamiento de lesiones aisladas las opciones son las siguientes:
- Crioterapia: congelación de lesiones utilizando nitrógeno líquido.
- Curetaje o raspado: remover la lesión.
- Cirugía: remoción de la lesión para estudio histopatológico si el diagnóstico no es claro o si hay sospecha de carcinoma de células escamosas.
En cambio, para aplicar un campo de cancerización, se dispone de lo siguiente:
- Dermoabrasión: uso de material abrasivo para remover capas superficiales.
- Exfoliación con láser ablativo: produce eliminación de la capa externa de la piel y calienta la piel subyacente, estimulando el crecimiento de nuevas fibras de colágeno.
- Peeling químico: uso tópico de un agente cáustico, como el ácido tricloroacético.
- Terapia fotodinámica: uso tópico de una sustancia fotosensibilizadora que es expuesta a una longitud de onda de luz específica.
- Medicamentos tópicos: 5-fluorouracilo (5-FU), imiquimod (IMQ), ingenol mebutato (IM).

¿Qué hacer si ya se ha diagnosticado la queratosis actínica?
Para prevenir la progresión y empeoramiento de los síntomas, Skin Cancer Foundation propone unas recomendaciones:
- Chequeo físico completo una vez al mes: consiste en autoexaminarse rutinariamente una vez al mes ante un espejo para evaluar la aparición de nuevas manchas. De encontrar algo anormal, hay que acudir al dermatólogo. Algunos médicos recomiendan tomar fotos periódicamente para seguir la evolución de las lesiones.
- Visita anual con el dermatólogo: también es importante la evaluación por un ojo experto. Las consultas anuales con un dermatólogo no deben olvidarse, a pesar de no observar cambios de las lesiones de queratosis actínica.
- Aplicar hábitos de prevención: la mejor forma de prevenir y tratar la queratosis actínica es disminuir la exposición solar mediante el uso de bloqueadores solares de al menos 30 FPS (factor de protección solar). Hay que utilizar ropa con manga larga que cubra la mayor parte de la piel, así como sombreros y lentes de sol.
No ignorar los signos de advertencia
La queratosis actínica es una lesión pre-maligna común de la piel. Aunque no progrese, tiene un gran impacto en la calidad de vida de las personas que lo padecen, por la sensación quemante, la picazón y el sangrado que a veces acompaña al manchado.
Toda persona que tiene la condición debe estar en control con un dermatólogo. Además, es prioritario reducir la exposición a los rayos UV.
- Dianzani c et al. Current therapies for actinic keratosis. International Journal of Dermatology. 2020. doi: 10.1111/ijd.14767
- Sinclair R et al. A review of actinic keratosis, skin field cancerisation and the efficacy of topical therapies. Australasian Journal of Dermatology. 2020. doi: 10.1111/ajd.13447
- Carmena-Ramón R. Queratosis actínica: nuevo concepto y actualización terapéutica. Elsevier. 2017; 48(8): 492-497. DOI: 10.1016/j.aprim.2017.01.004
- Marques E, Chen T. Actinic Keratosis. StatPearls [Internet]. [Última actualización abril 2021; citado julio 2021]. Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK557401/
- Roldán R, Carlos B. Campo de cancerización, queratosis actínica y carcinoma espinocelular: un modelo de progresión documentado mediante dermatoscopia y microscopía de reflectancia confocal. Dermatología CMQ. 2015; 13(3): 240-245.
- Skin Cancer Foundation. Actinic Keratosis Warning Signs [Última actualización enero 2021; citado julio 2021]. Disponible en: https://www.skincancer.org/skin-cancer-information/actinic-keratosis/actinic-keratosis-warning-signs-and-images/
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.







