Antihistaminiques: action et classification

Les antihistaminiques sont des médicaments qui sont utilisés pour réduire ou éliminer les effets de différentes allergies. Pour obtenir cet effet, ils bloquent les récepteurs de l’histamine.
Seuls les agents dont le principal résultat thérapeutique est une modulation négative des récepteurs de l’histamine H1 sont appelés antihistaminiques. Cependant, comme il existe plusieurs types de récepteurs de l’histamine, les médicaments peuvent être classés en fonction du récepteur sur lequel ils agissent.
Histoire des antihistaminiques
Le premier antihistaminique H1 découvert était le pipéroxan. Les scientifiques Jeff Forneau et Daniel Bovet étaient responsables de cette découverte en 1933. Ils l’ont découvert au cours de leurs efforts pour développer un modèle animal pour l’anaphylaxie à l’Université Ryerson, à Toronto.
Bovet a remporté le prix Nobel de physiologie et médecine en 1957 pour cette découverte. Grâce à la découverte du pipéroxan, de nombreux autres antihistaminiques H1 ont été développés au cours des décennies suivantes. Ceux-ci sont classés, comme nous le verrons plus loin, en fonction de leur structure chimique et les agents au sein de chaque groupe ont des propriétés similaires.
En savoir plus sur l’histamine
Pour connaître le fonctionnement et l’efficacité de ces médicaments, il est essentiel de comprendre les aspects fondamentaux de cette substance. Ainsi, l’histamine est un composé qui agit dans le corps comme une hormone et comme un neurotransmetteur.
Comme nous le savons déjà, elle joue un rôle fondamental dans les réactions allergiques et dans le système immunitaire. C’est-à-dire dans les aspects liés aux corps étrangers qui pénètrent dans l’organisme.
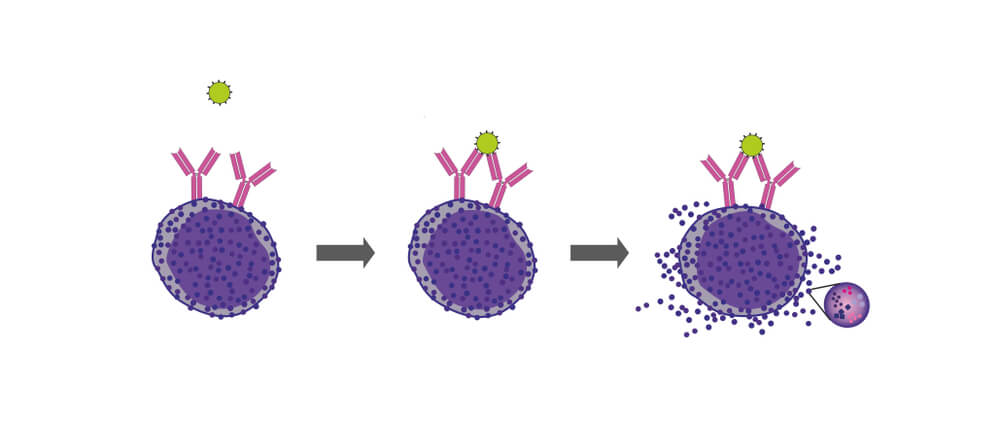
L’histamine est stockée dans des cellules appelées mastocytes dans le tissu conjonctif et dans les cellules basophiles du sang. En dehors des groupes cellulaires, l’histamine se trouve également dans le cerveau.
D’autre part, elle est synthétisée à l’intérieur des cellules et son précurseur est l’acide aminé (unités qui composent les protéines) L-histidine.
Concernant sa libération, elle peut être cytotoxique ou exocytotique. Dans le premier cas, l’histamine brise les membranes de la cellule qui la contient et, dans le second cas, elle est libérée par fusion préalable de celles-ci sans dommage cellulaire.
La libération est immunologique, avec de multiples agents physiques et chimiques qui provoquent la libération d’histamine. Parmi les effets observés après sa sortie on trouve :
- Vasodilatation.
- Hypotension.
- Œdème.
- Bronchoconstriction.
- Stimulation de la sécrétion gastrique.
- Réponses immunitaires et inflammatoires.
- Démangeaisons et douleur.
D’autres effets lorsque les agents sont injectés dans la circulation générale sont :
- Tachycardie.
- Maux de tête lancinants.
- Urticaire.
- Choc anaphylactique avec d’autres médiateurs.
Enfin, le rôle de l’histamine dans la mémoire, l’activité cognitive, le sommeil et l’éveil est également évident.
Médicaments antihistaminiques
Comme nous l’avons mentionné, ces médicaments sont classés en fonction du récepteur sur lequel ils vont agir. Voyons maintenant les points suivants concernant ces médicaments :
- Antihistaminiques H1.
- Actions pharmacologiques et applications thérapeutiques.
- Effets indésirables.
- Pharmacocinétique.
- Antihistaminiques H2, H3 et H4.
- Inhibiteurs de la libération d’histamine.
Antihistaminiques H1
Au sein de ce groupe, ils se répartissent selon la classification suivante.
1ère génération
Ce sont des médicaments qui bloquent les récepteurs centraux et périphériques, puisqu’ils traversent la barrière hémato-encéphalique, qui protège le cerveau. Pour cette raison, comme nous le verrons plus loin, ils produisent sédation et somnolence.
Ce ne sont pas des médicaments sélectifs. Ils bloquent donc également d’autres récepteurs tels que les récepteurs cholinergiques, adrénergiques, de la sérotonine et de la dopamine.
En revanche, ce sont des médicaments que les femmes enceintes ne doivent pas prendre, car ils peuvent traverser le placenta et affecter le fœtus. Ce sont des médicaments à action antihistaminique rapide, mais de courte durée.
Il existe 6 groupes principaux d’antihistaminiques H1 de première génération :
- Ethanolamines : ils produisent beaucoup de sédation, des effets anticholinergiques et peu de problèmes gastro-intestinaux.
- Ethylènediamines : la sédation est moindre mais les troubles gastro-intestinaux sont plus importants.
- Alkylamines : ils ont certains effets stimulants. Ce groupe de médicaments ne doit pas être utilisé chez les enfants.
- Pipérazines : ils ont une action plus longue et sont moins sédatives que les éthylènediamines.
- Phénothiazines : certains antihistaminiques ont une action antitussive.
- Pyrrolidines.
D’autres médicaments sont, par exemple, le kétotifène, la cinnarizine ou l’azélastine.
2e et 3e génération
Ceux de 2ème génération sont des médicaments plus sélectifs pour les récepteurs H1. Ils ne traversent pas la barrière hémato-encéphalique et n’ont donc pas d’effets sédatifs. De plus, étant plus sélectifs, les effets anticholinergiques sont moindres.
La durée d’action de ce groupe de médicaments est de 12 à 24 heures. Ce qui permet l’administration d’une seule dose quotidienne. Certains médicaments représentatifs de ce groupe sont:
- Azélastine.
- Cétirizine.
- Ébastine.
Enfin, au sein de la 3ème génération, on trouve la desloratadine et la fexofénadine. En bref, les médicaments de 1ère génération produisent, à des degrés plus ou moins importants, sédation et somnolence. Ce fait entraîne un facteur limitant pour leur utilisation continue.
Les médicaments de deuxième génération partagent l’éventail des actions antihistaminiques. Toutefois, ils exercent peu d’action dépressive centrale en raison de leur plus faible capacité à traverser la barrière hémato-encéphalique et en raison de l’absence d’effets anticholinergiques. Ils signifient une avancée thérapeutique, notamment dans le domaine de la pathologie allergique.
Actions pharmacologiques et applications thérapeutiques
L’amélioration, principalement palliative, de nombreux symptômes des processus allergiques, comme la rhinorrhée ou les démangeaisons, constitue son principal intérêt thérapeutique. Au sein des actions thérapeutiques, nous pouvons souligner les 7 suivantes :
- Liée à l’antagonisme H1 périphérique : ils antagonisent bien l’augmentation de la perméabilité capillaire, le prurit, la bronchoconstriction et la contraction intestinale lorsqu’ils sont strictement dus à l’histamine. Cependant, ils n’antagonisent que partiellement l’hypotension et l’œdème secondaires à la vasodilatation, car ils contiennent également un composant H2.
• Système Nerveux Central : l’action sédative et hypnotique prédomine, qui varie selon le groupe de médicaments et les personnes. Comme nous l’avons mentionné, cet effet est caractéristique des médicaments antihistaminiques de première génération. Il existe également des effets antiémétiques, antinétosides et antiverigineuses. À des doses toxiques, ils produisent généralement une stimulation centrale intense, conduisant à des convulsions. Chez l’enfant, aux doses thérapeutiques, une image d’agitation et d’excitation peut survenir.
• Action anticholinergique : variable d’un médicament à l’autre et provoque une sécheresse de la bouche et des muqueuses.
• Action anesthésique locale : certains antihistaminiques bloquent les canaux sodiques des membranes excitables comme la prométhazine.
• Inhibition de la libération d’histamine : certains médicaments comme le kétotifène ou la cétirizine ont également la propriété d’inhiber partiellement l’activité de certains agents libérant de l’histamine. Pour cette raison, ces produits peuvent également être utiles dans le traitement de l’asthme bronchique et de la rhinite allergique comme nous le verrons plus loin.
• Action anti-inflammatoire : bien que l’efficacité thérapeutique des antihistaminiques dans l’inflammation de type allergique soit exclusivement due à la suppression des effets de l’histamine libérée, certains antihistaminiques de deuxième génération peuvent également exercer une activité anti-inflammatoire.
• Action antitussive : comme nous l’avons vu, certains de ces médicaments ont une activité antitussive modérée.
• Antagonisme alfra-adrénergique : comme les phénothizines et la prométhazine.
Pour toutes ces actions, ces médicaments sont indiqués pour traiter les processus de nature allergique et les processus de nature non allergique. Parmi les premiers on peut citer : la rhinite, la conjonctivite saisonnière ou l’asthme bronchique entre autres.
Enfin, pour traiter les processus non allergiques, ils sont utilisés pour soulager les symptômes du mal des transports, des vertiges et des vomissements.
Effets indésirables
Les effets indésirables de ce groupe de médicaments sont nombreux et fréquents. Leur aspect et leur intensité dépendent de la dose administrée et du patient. Ils se produisent généralement dans différents systèmes du corps:
- SNC : somnolence, sédation, fatigue et faiblesse.
- Système digestif : nausées, vomissements et perte d’appétit.
- Action anticholinergique : sécheresse de la bouche, du nez et de la gorge et rétention urinaire.
- Système cardiovasculaire : tachycardie, hypertension ou hypotension.
D’autre part, rarement, des tableaux cliniques de leuco cytopénie, d’agranulocytose et d’anémie peuvent apparaître. En application topique, hypersensibilité et photosensibilité thermique.
Pharmacocinétique : qu’arrive-t-il aux antihistaminiques dans notre corps ?
Après administration orale, les histaminiques sont bien absorbés, mais la biodisponibilité est généralement inférieure à 50 %. En d’autres termes, moins de la moitié de la concentration absorbée du médicament est disponible pour effectuer l’action.
Le métabolisme des antihistaminiques, c’est-à-dire les transformations chimiques qu’ils subissent dans l’organisme pour devenir plus solubles et favoriser leur élimination, s’effectue principalement au niveau du foie.

Ceux de deuxième génération, en revanche, se caractérisent par le fait qu’ils ne franchissent pas la barrière hémato-encéphalique. De plus, ils ont une durée d’action comprise entre 12 et 24 heures, donc, comme nous l’avons dit, une administration quotidienne est suffisante.
Les antihistaminiques H1 traversent la barrière placentaire. Par conséquent, nous rappelons qu’en cas de grossesse, des précautions appropriées doivent être prises.
Antihistaminiques H2, H3 et H4
Les H2 sont des médicaments qui antagonisent de manière compétitive l’action de l’histamine sur les récepteurs H2. Dans ce groupe de médicaments, les éléments suivants se distinguent :
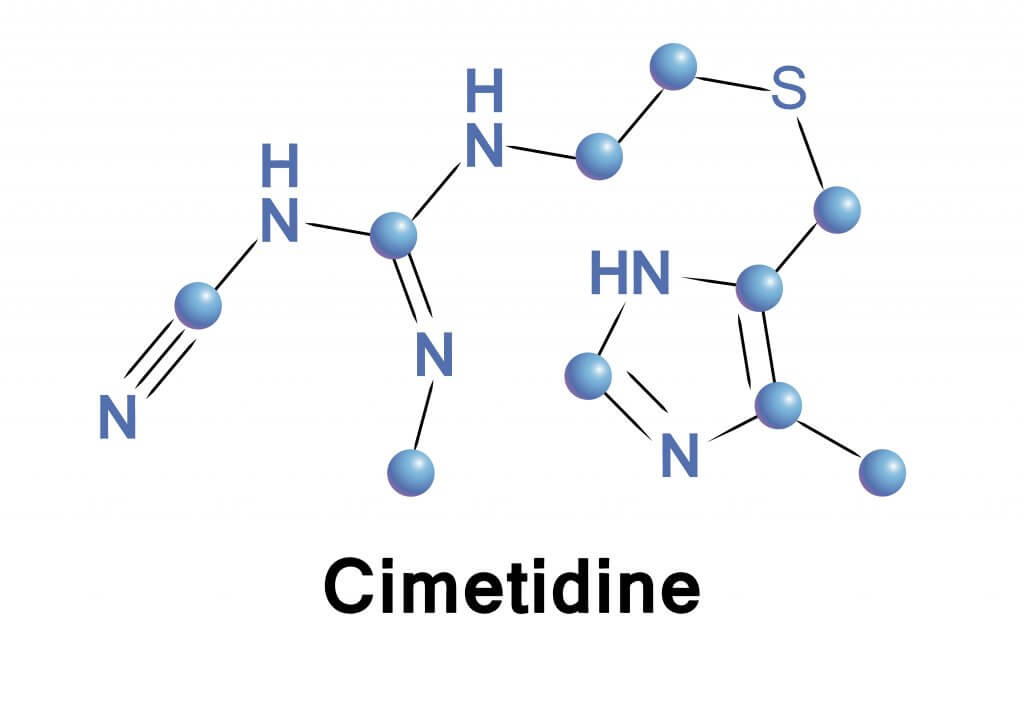
- Cimétidine.
- Oxméthidine.
- Nizatidine.
L’une de leurs actions pharmacologiques est le contrôle de la sécrétion gastrique. Ce contrôle peut provoquer un effet rebond lors de l’arrêt de ces antihistaminiques. De même, ils inhibent la vasodilatation et l’hypotension dérivées de la stimulation des récepteurs H2.
D’autre part, il existe des antihistaminiques des récepteurs H3, tels que le thiopéramide, le clobempropit ou le cyproxyphan, qui pourraient avoir un intérêt thérapeutique dans les troubles cognitifs.
Enfin, les antihistaminiques H4 sont à l’étude et pourraient avoir un intérêt thérapeutique dans les processus inflammatoires et allergiques.
Inhibiteurs de la libération d’histamine
Ces médicaments sont généralement des dérivés de la khelline tels que le cromolyne sodique et le nédocromil. Ils n’ont pas d’action bronchodilatatrice par eux-mêmes et n’antagonisent pas la bronchoconstriction produite par l’histamine ou d’autres. Cependant, ils peuvent prévenir le bronchospasme causé par des agents allergiques.
Pour être efficaces dans ce processus, ils doivent agir avant ou avant l’agent allergique. De plus, ils empêchent la dégranulation et la libération des médiateurs formés dans les mastocytes, causées par les antigènes et autres stimuli libérateurs, empêchant ainsi la libération d’histamine.
Cette action protectrice est cependant bonne sur les tissus pulmonaires mais pas sur la peau. Par inhalation, ils sont bien tolérés et sont utilisés pour le traitement de l’asthme bronchique.
Les antihistaminiques sont des médicaments qui sont utilisés pour réduire ou éliminer les effets de différentes allergies. Pour obtenir cet effet, ils bloquent les récepteurs de l’histamine.
Seuls les agents dont le principal résultat thérapeutique est une modulation négative des récepteurs de l’histamine H1 sont appelés antihistaminiques. Cependant, comme il existe plusieurs types de récepteurs de l’histamine, les médicaments peuvent être classés en fonction du récepteur sur lequel ils agissent.
Histoire des antihistaminiques
Le premier antihistaminique H1 découvert était le pipéroxan. Les scientifiques Jeff Forneau et Daniel Bovet étaient responsables de cette découverte en 1933. Ils l’ont découvert au cours de leurs efforts pour développer un modèle animal pour l’anaphylaxie à l’Université Ryerson, à Toronto.
Bovet a remporté le prix Nobel de physiologie et médecine en 1957 pour cette découverte. Grâce à la découverte du pipéroxan, de nombreux autres antihistaminiques H1 ont été développés au cours des décennies suivantes. Ceux-ci sont classés, comme nous le verrons plus loin, en fonction de leur structure chimique et les agents au sein de chaque groupe ont des propriétés similaires.
En savoir plus sur l’histamine
Pour connaître le fonctionnement et l’efficacité de ces médicaments, il est essentiel de comprendre les aspects fondamentaux de cette substance. Ainsi, l’histamine est un composé qui agit dans le corps comme une hormone et comme un neurotransmetteur.
Comme nous le savons déjà, elle joue un rôle fondamental dans les réactions allergiques et dans le système immunitaire. C’est-à-dire dans les aspects liés aux corps étrangers qui pénètrent dans l’organisme.

L’histamine est stockée dans des cellules appelées mastocytes dans le tissu conjonctif et dans les cellules basophiles du sang. En dehors des groupes cellulaires, l’histamine se trouve également dans le cerveau.
D’autre part, elle est synthétisée à l’intérieur des cellules et son précurseur est l’acide aminé (unités qui composent les protéines) L-histidine.
Concernant sa libération, elle peut être cytotoxique ou exocytotique. Dans le premier cas, l’histamine brise les membranes de la cellule qui la contient et, dans le second cas, elle est libérée par fusion préalable de celles-ci sans dommage cellulaire.
La libération est immunologique, avec de multiples agents physiques et chimiques qui provoquent la libération d’histamine. Parmi les effets observés après sa sortie on trouve :
- Vasodilatation.
- Hypotension.
- Œdème.
- Bronchoconstriction.
- Stimulation de la sécrétion gastrique.
- Réponses immunitaires et inflammatoires.
- Démangeaisons et douleur.
D’autres effets lorsque les agents sont injectés dans la circulation générale sont :
- Tachycardie.
- Maux de tête lancinants.
- Urticaire.
- Choc anaphylactique avec d’autres médiateurs.
Enfin, le rôle de l’histamine dans la mémoire, l’activité cognitive, le sommeil et l’éveil est également évident.
Médicaments antihistaminiques
Comme nous l’avons mentionné, ces médicaments sont classés en fonction du récepteur sur lequel ils vont agir. Voyons maintenant les points suivants concernant ces médicaments :
- Antihistaminiques H1.
- Actions pharmacologiques et applications thérapeutiques.
- Effets indésirables.
- Pharmacocinétique.
- Antihistaminiques H2, H3 et H4.
- Inhibiteurs de la libération d’histamine.
Antihistaminiques H1
Au sein de ce groupe, ils se répartissent selon la classification suivante.
1ère génération
Ce sont des médicaments qui bloquent les récepteurs centraux et périphériques, puisqu’ils traversent la barrière hémato-encéphalique, qui protège le cerveau. Pour cette raison, comme nous le verrons plus loin, ils produisent sédation et somnolence.
Ce ne sont pas des médicaments sélectifs. Ils bloquent donc également d’autres récepteurs tels que les récepteurs cholinergiques, adrénergiques, de la sérotonine et de la dopamine.

En revanche, ce sont des médicaments que les femmes enceintes ne doivent pas prendre, car ils peuvent traverser le placenta et affecter le fœtus. Ce sont des médicaments à action antihistaminique rapide, mais de courte durée.
Il existe 6 groupes principaux d’antihistaminiques H1 de première génération :
- Ethanolamines : ils produisent beaucoup de sédation, des effets anticholinergiques et peu de problèmes gastro-intestinaux.
- Ethylènediamines : la sédation est moindre mais les troubles gastro-intestinaux sont plus importants.
- Alkylamines : ils ont certains effets stimulants. Ce groupe de médicaments ne doit pas être utilisé chez les enfants.
- Pipérazines : ils ont une action plus longue et sont moins sédatives que les éthylènediamines.
- Phénothiazines : certains antihistaminiques ont une action antitussive.
- Pyrrolidines.
D’autres médicaments sont, par exemple, le kétotifène, la cinnarizine ou l’azélastine.
2e et 3e génération
Ceux de 2ème génération sont des médicaments plus sélectifs pour les récepteurs H1. Ils ne traversent pas la barrière hémato-encéphalique et n’ont donc pas d’effets sédatifs. De plus, étant plus sélectifs, les effets anticholinergiques sont moindres.
La durée d’action de ce groupe de médicaments est de 12 à 24 heures. Ce qui permet l’administration d’une seule dose quotidienne. Certains médicaments représentatifs de ce groupe sont:
- Azélastine.
- Cétirizine.
- Ébastine.
Enfin, au sein de la 3ème génération, on trouve la desloratadine et la fexofénadine. En bref, les médicaments de 1ère génération produisent, à des degrés plus ou moins importants, sédation et somnolence. Ce fait entraîne un facteur limitant pour leur utilisation continue.
Les médicaments de deuxième génération partagent l’éventail des actions antihistaminiques. Toutefois, ils exercent peu d’action dépressive centrale en raison de leur plus faible capacité à traverser la barrière hémato-encéphalique et en raison de l’absence d’effets anticholinergiques. Ils signifient une avancée thérapeutique, notamment dans le domaine de la pathologie allergique.
Actions pharmacologiques et applications thérapeutiques
L’amélioration, principalement palliative, de nombreux symptômes des processus allergiques, comme la rhinorrhée ou les démangeaisons, constitue son principal intérêt thérapeutique. Au sein des actions thérapeutiques, nous pouvons souligner les 7 suivantes :
- Liée à l’antagonisme H1 périphérique : ils antagonisent bien l’augmentation de la perméabilité capillaire, le prurit, la bronchoconstriction et la contraction intestinale lorsqu’ils sont strictement dus à l’histamine. Cependant, ils n’antagonisent que partiellement l’hypotension et l’œdème secondaires à la vasodilatation, car ils contiennent également un composant H2.
• Système Nerveux Central : l’action sédative et hypnotique prédomine, qui varie selon le groupe de médicaments et les personnes. Comme nous l’avons mentionné, cet effet est caractéristique des médicaments antihistaminiques de première génération. Il existe également des effets antiémétiques, antinétosides et antiverigineuses. À des doses toxiques, ils produisent généralement une stimulation centrale intense, conduisant à des convulsions. Chez l’enfant, aux doses thérapeutiques, une image d’agitation et d’excitation peut survenir.
• Action anticholinergique : variable d’un médicament à l’autre et provoque une sécheresse de la bouche et des muqueuses.
• Action anesthésique locale : certains antihistaminiques bloquent les canaux sodiques des membranes excitables comme la prométhazine.
• Inhibition de la libération d’histamine : certains médicaments comme le kétotifène ou la cétirizine ont également la propriété d’inhiber partiellement l’activité de certains agents libérant de l’histamine. Pour cette raison, ces produits peuvent également être utiles dans le traitement de l’asthme bronchique et de la rhinite allergique comme nous le verrons plus loin.
• Action anti-inflammatoire : bien que l’efficacité thérapeutique des antihistaminiques dans l’inflammation de type allergique soit exclusivement due à la suppression des effets de l’histamine libérée, certains antihistaminiques de deuxième génération peuvent également exercer une activité anti-inflammatoire.
• Action antitussive : comme nous l’avons vu, certains de ces médicaments ont une activité antitussive modérée.
• Antagonisme alfra-adrénergique : comme les phénothizines et la prométhazine.
Pour toutes ces actions, ces médicaments sont indiqués pour traiter les processus de nature allergique et les processus de nature non allergique. Parmi les premiers on peut citer : la rhinite, la conjonctivite saisonnière ou l’asthme bronchique entre autres.

Enfin, pour traiter les processus non allergiques, ils sont utilisés pour soulager les symptômes du mal des transports, des vertiges et des vomissements.
Effets indésirables
Les effets indésirables de ce groupe de médicaments sont nombreux et fréquents. Leur aspect et leur intensité dépendent de la dose administrée et du patient. Ils se produisent généralement dans différents systèmes du corps:
- SNC : somnolence, sédation, fatigue et faiblesse.
- Système digestif : nausées, vomissements et perte d’appétit.
- Action anticholinergique : sécheresse de la bouche, du nez et de la gorge et rétention urinaire.
- Système cardiovasculaire : tachycardie, hypertension ou hypotension.
D’autre part, rarement, des tableaux cliniques de leuco cytopénie, d’agranulocytose et d’anémie peuvent apparaître. En application topique, hypersensibilité et photosensibilité thermique.
Pharmacocinétique : qu’arrive-t-il aux antihistaminiques dans notre corps ?
Après administration orale, les histaminiques sont bien absorbés, mais la biodisponibilité est généralement inférieure à 50 %. En d’autres termes, moins de la moitié de la concentration absorbée du médicament est disponible pour effectuer l’action.
Le métabolisme des antihistaminiques, c’est-à-dire les transformations chimiques qu’ils subissent dans l’organisme pour devenir plus solubles et favoriser leur élimination, s’effectue principalement au niveau du foie.

Ceux de deuxième génération, en revanche, se caractérisent par le fait qu’ils ne franchissent pas la barrière hémato-encéphalique. De plus, ils ont une durée d’action comprise entre 12 et 24 heures, donc, comme nous l’avons dit, une administration quotidienne est suffisante.
Les antihistaminiques H1 traversent la barrière placentaire. Par conséquent, nous rappelons qu’en cas de grossesse, des précautions appropriées doivent être prises.
Antihistaminiques H2, H3 et H4
Les H2 sont des médicaments qui antagonisent de manière compétitive l’action de l’histamine sur les récepteurs H2. Dans ce groupe de médicaments, les éléments suivants se distinguent :
- Cimétidine.
- Oxméthidine.
- Nizatidine.
L’une de leurs actions pharmacologiques est le contrôle de la sécrétion gastrique. Ce contrôle peut provoquer un effet rebond lors de l’arrêt de ces antihistaminiques. De même, ils inhibent la vasodilatation et l’hypotension dérivées de la stimulation des récepteurs H2.
D’autre part, il existe des antihistaminiques des récepteurs H3, tels que le thiopéramide, le clobempropit ou le cyproxyphan, qui pourraient avoir un intérêt thérapeutique dans les troubles cognitifs.

Enfin, les antihistaminiques H4 sont à l’étude et pourraient avoir un intérêt thérapeutique dans les processus inflammatoires et allergiques.
Inhibiteurs de la libération d’histamine
Ces médicaments sont généralement des dérivés de la khelline tels que le cromolyne sodique et le nédocromil. Ils n’ont pas d’action bronchodilatatrice par eux-mêmes et n’antagonisent pas la bronchoconstriction produite par l’histamine ou d’autres. Cependant, ils peuvent prévenir le bronchospasme causé par des agents allergiques.
Pour être efficaces dans ce processus, ils doivent agir avant ou avant l’agent allergique. De plus, ils empêchent la dégranulation et la libération des médiateurs formés dans les mastocytes, causées par les antigènes et autres stimuli libérateurs, empêchant ainsi la libération d’histamine.
Cette action protectrice est cependant bonne sur les tissus pulmonaires mais pas sur la peau. Par inhalation, ils sont bien tolérés et sont utilisés pour le traitement de l’asthme bronchique.
- CASTRO, S., & KOREMBLIT, E. (1951). Antihistaminicos y embarazo. Prensa m??Dica Argentina.
- Jauregui Presa, I. (1999). Antihistaminicos H1 en el embarazo y la lactancia. Revista Espanola de Alergologia e Inmunologia Clinica.
- Eseverri, J. (2000). Proyeccion de los nuevos antihistaminicos. [Projection of new antihistamines]. Allergol Immunopathol (Madr).
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.