Pacemaker: cos'è e come funziona?
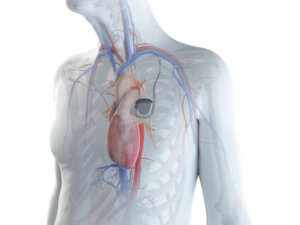
Il cuore umano è composto da 4 camere (2 atri e 2 ventricoli) che costituiscono la struttura muscolare che, contraendosi, pompa il sangue alle arterie che irrorano il corpo. Per questo dipendono da un sistema elettrico formato da due nodi (seno e atrioventricolare) collegati tra loro da fibre nervose che innervano il muscolo cardiaco. È così che si generano gli impulsi ritmici che fanno contrarre il cuore. Quando questo sistema elettrico si guasta, il pacemaker entra in azione.
Cos’è il pacemaker?
Il pacemaker è un piccolo dispositivo elettronico la cui funzione è quella di stimolare il cuore quando il sistema di conduzione fisiologico viene a mancare.
Secondo la Società galiziana di cardiologia, la condizione più comune in cui deve essere impiantato un pacemaker è la bradicardia, poiché il cuore batte così lentamente da non pompare sangue a sufficienza per tutto il corpo. In questo caso, la persona può avere vertigini, perdita di coscienza, affaticamento, dolore toracico o confusione mentale.
Malattie che causano la bradicardia

- Sindrome del seno malato o malattia del nodo del seno: è una condizione in cui il nodo del seno, che è il principale incaricato di generare l’impulso elettrico e quindi di regolare la frequenza di scarica nel cuore, è difettoso e si creano lunghe pause in che il cuore smette di battere.
- Blocchi atrio-ventricolari: lo stimolo generato nei nodi non viene trasmesso al muscolo cardiaco perché le vie attraverso le quali passa questo impulso sono difettose. Se questo blocco è completo, viene sempre indicato il pacemaker, quando non è completo dipenderà dal fatto che il paziente abbia o meno sintomi.
Componenti di un pacemaker
Secondo una pubblicazione della Società Argentina di Elettrofisiologia Cardiaca, simulando la normale fisiologia elettrica, il pacemaker è costituito da un generatore di impulsi e dai cavi (detti anche elettrodi) che sono responsabili del trasporto di tale impulso elettrico al muscolo cardiaco.
Il generatore è un piccolo involucro di metallo che non è più grande di un antico orologio da tasca. È composto dalle seguenti parti:
- Una batteria, che ha una durata media approssimativa di 8-12 anni a seconda del modello, della percentuale di utilizzo del pacemaker richiesta da ciascun paziente e della programmazione.
- Un microprocessore in cui si trovano i circuiti elettronici.
- Un’area in cui si trovano gli elettrodi collegati.
Per quanto riguarda gli elettrodi, si tratta di cavi flessibili rivestiti di materiale isolante che svolgono la funzione di trasmettere gli impulsi dal generatore al cuore.
Vi siete mai chiesti come funziona il pacemaker?
Gli elettrodi monitorano costantemente la frequenza cardiaca spontanea del cuore. Quando questa scende al di sotto di una frequenza precedentemente programmata, si attiva il generatore, che emette uno stimolo elettrico in modo che i battiti cardiaci aumentino nuovamente. In altre parole, il pacemaker impedisce che la frequenza cardiaca diminuisca mantenendola sempre al di sopra di una soglia impostata.
I pacemaker sono controllati tramite apparecchiature con la capacità di leggere il software e ottenere tutte le informazioni che sono memorizzate nel generatore. Esempi di queste informazioni sono lo stato dei cateteri, la durata media della batteria, la programmazione, la percentuale di utilizzo, tra gli altri.
Tipi di pacemaker
Esistono tre gruppi principali di pacemaker:
- Unicamerali: stimolano solo l’atrio o solo il ventricolo. Si chiamano AAI e VVI.
- Bicamerali (atrioventricolari): interessano l’atrio e il ventricolo, generalmente quelli del lato destro. Chiamati pacemaker in modalità VDD e DDD.
- Tricamerali: chiamati anche sistema di risincronizzazione cardiaca, supportano l’atrio destro ed entrambi i ventricoli. Questo tipo di pacemaker viene utilizzato in casi complessi in cui è necessario un pacemaker per migliorare la funzione ventricolare sinistra.
I suddetti nomi sono costituiti da sigle universalmente stabilite che aiutano ad avere un linguaggio comune per riferirsi al tipo di pacemaker di cui si parla.
- La prima lettera definisce la camera cardiaca stimolata: A per atrio e V per ventricolo.
- La seconda lettera, la camera del cuore che viene percepita.
- Il terzo punto è il meccanismo d’azione: I per inibizione, stimolato T per (inglese, innescato) o D nel caso siano entrambi.
I tipi di pacemaker più utilizzati sono mono e bicamerali.
Procedura per posizionare un pacemaker
L’impianto di un pacemaker è una procedura semplice che viene eseguita da un cardiologo o un medico intensivista. Viene posizionato in sala operatoria in anestesia locale con o senza sedazione, cioè nel secondo caso il paziente sarà sveglio durante l’intervento.
- Inizia posizionando l’anestesia nell’area in cui andrà il pacemaker.
- Successivamente si procede perforando la vena succlavia, attraverso la quale passerà una serie di fili che verranno fissati alle pareti del cuore.
- Viene praticata una piccola incisione nella pelle del torace al di sotto della quale viene posto il generatore collegato agli elettrodi. I pacemaker sono generalmente posizionati sul lato sinistro poiché la maggior parte delle persone è destrorsa. Inoltre, la procedura è più semplice da quel lato.
- Infine, la pelle viene suturata lasciando sotto di essa l’intero sistema.
Complicazioni dell’intervento
È importante notare che sebbene la chirurgia dell’impianto di pacemaker sia abbastanza semplice, possono verificarsi alcune complicazioni.
Complicazioni associate alla procedura chirurgica
- Pneumotorace: si riferisce al collasso del polmone quando l’aria entra tra i due fogli della pleura (un sottile “telo” che copre sia il polmone che la gabbia toracica), che può verificarsi quando viene inserito il pacemaker. Il trattamento consiste nel posizionare un tubo nel torace che drena l’aria accumulata.
- Versamento pericardico: è la presenza di sangue tra il cuore e il pericardio (una specie di sacca che ricopre il cuore). Può essere dovuto alla perforazione del miocardio quando i cateteri sono attaccati ad esso. Se è lieve, si riassorbe spontaneamente e richiede solo il controllo clinico ed ecografico. Se grave, può richiedere una puntura pericardica per l’evacuazione di emergenza del sangue accumulato.
- Ematoma tascabile: è l’accumulo di sangue nella sede in cui è stato posizionato il generatore. È più comune nei pazienti che assumono un trattamento anticoagulante. In genere non richiede trattamenti specifici e si prevede che questo sangue venga riassorbito dall’organismo, nei casi più gravi deve essere drenato.
- Trombosi venosa: la presenza di una struttura esterna al corpo, come i cateteri pacemaker, può favorire la formazione di trombi (coaguli) in grado di ostruire le strutture vascolari, impedendo il normale ritorno del sangue al cuore. Questo fa sì che il braccio in questione si gonfi e diventi doloroso. Il trattamento si basa sull’uso di anticoagulanti per un periodo da 6 a 12 mesi.
Complicazioni associate al dispositivo
- Infezione associata al dispositivo: a seconda della gravità, può richiedere dall’uso di antibiotici alla rimozione completa del dispositivo.
- Spostamento dei cateteri: i cateteri sono fissati alle pareti del cuore tramite un sistema di ancoraggio nella punta di essi. Con il passare del tempo, intorno ai cateteri si forma una reazione fibrosa che consente loro di attaccarsi più saldamente. Durante i primi 8-12 mesi in cui la fibrosi non si è ancora sviluppata, i cateteri possono staccarsi e dover essere riposizionati.
Con quale frequenza deve essere controllato il pacemaker?

Il programma di follow-up può cambiare da medico a medico. In genere, sette giorni dopo la dimissione, i punti vengono rimossi.
Gli appuntamenti di controllo vengono effettuati un mese e 3 mesi dopo l’impianto e, infine, i controlli periodici sono ogni 6-12 mesi. Durante quest’ultima viene valutata l’integrità del sistema e lo stato della batteria, che, come detto prima, ha una durata dagli 8 ai 12 anni circa. Tuttavia, quando la batteria raggiunge la sua emivita, il programmatore emette un avviso.
È importante che questi pazienti vadano sempre dal medico in caso di febbre, forte dolore nell’area in cui è stato impiantato il pacemaker o se dalla ferita fuoriesce sangue o pus, poiché questi sintomi potrebbero indicare che c’è una complicazione.
Precauzioni: assistenza dopo l’impianto di pacemaker
Un paziente portatore di pacemaker può condurre una vita quasi normale con alcune precauzioni e restrizioni, questo perché esistono apparecchiature che emettono radiofrequenze o onde elettromagnetiche. Le attività quotidiane come la toelettatura, l’attività sessuale o il mangiare non devono essere modificate.
Alcune restrizioni includono quanto segue:
- Idealmente, durante il primo mese, non dovrebbero essere fatti movimenti bruschi o carichi di peso con il braccio dallo stesso lato in cui è stato impiantato il pacemaker. Questo per consentire la normale guarigione della ferita e prevenire l’infezione o lo spostamento dei cateteri.
- La risonanza magnetica (MRI) è controindicata nei pazienti portatori di pacemaker. Tuttavia, ora ci sono pacemaker compatibili con la RM se programmati in anticipo in “Modalità RM”.
- Altre procedure mediche che potrebbero interferire sono l’elettromiogramma oi trattamenti kinesiologici come l’elettrostimolazione, l’elettroanalgesia e la magnetoterapia.
Test come raggi X, ultrasuoni, scansioni TC, studi di medicina nucleare, densitometria e mammografie possono essere eseguiti senza rischi.
Precauzioni relative ad alcune attività specifiche
Sebbene i pazienti portatori di pacemaker possano condurre una vita quasi normale, ci sono alcune situazioni che dovrebbero essere evitate o fatte con cautela. Ve li spieghiamo.
Esercizio
Gli sport che comportano un contatto fisico approssimativo, come il calcio o la boxe, non sono raccomandati. Colpire il sito di impianto del pacemaker può causare danni al gruppo elettrogeno o agli elettrocateteri. Il nuoto non è vietato, ma se praticato è consigliabile farlo in compagnia.
Viaggi
Durante i controlli di sicurezza in aeroporto, chiunque deve passare attraverso il metal detector. È importante che la tua tessera sia presente come porta pacemaker e, sebbene non sia controindicata, deve passare continuamente e senza fermarsi attraverso il rilevatore.
Se suona l’allarme, questo indicherà che hai qualcosa di metallico con te. In tal caso, il personale di sicurezza ti passerà un metal detector portatile. A questo punto, dovresti chiedergli di non passarlo sopra l’area del pacemaker, indicando il luogo in cui è impiantato.
Le stesse indicazioni devono essere seguite in caso di passaggio attraverso qualsiasi metal detector, sia esso dal supermercato, negozi o banche, tra gli altri.
Prendere il sole
Le persone con pacemaker possono prendere il sole ma con cautela. Si sconsiglia l’esposizione per lunghi periodi di tempo per evitare che il sistema si surriscaldi e provochi ustioni interne.
Uso del telefono
I telefoni cellulari potrebbero produrre interferenze transitorie. Si consiglia di rispondere alla chiamata nell’orecchio opposto a quello in cui è installato il pacemaker, nonché di indossarlo alla cintura o alla giacca (cioè lontano dall’area dell’impianto) quando non lo si utilizza.
Uso di elettrodomestici e altri dispositivi elettronici
Gli elettrodomestici comuni e le apparecchiature informatiche non generano interferenze, ma devono essere in condizioni ottimali, essere collegati a terra ed evitare di posizionarli sopra l’area del pacemaker.
Ipod o walkie-talkie potrebbero causare interferenze transitorie se si trovano entro 6 pollici. Non sono raccomandati forti emettitori di radiofrequenza.
Gli strumenti di saldatura e le seghe elettriche potrebbero influire sul corretto funzionamento del pacemaker poiché le vibrazioni possono causare l’attivazione del sensore di movimento. Questo normalmente aiuta ad aumentare la frequenza cardiaca quando la persona si sta esercitando e potrebbe aumentarla inutilmente.
Mantenere una buona qualità della vita con un’adeguata cura del pacemaker
Sebbene possa sembrare complicato, ci sono poche complicazioni associate all’uso di un pacemaker quando rientra nella sua vita utile. Con le dovute precauzioni, un monitoraggio medico regolare e cambiamenti nello stile di vita sono più che sufficienti affinché il dispositivo non causi problemi.
Il cuore umano è composto da 4 camere (2 atri e 2 ventricoli) che costituiscono la struttura muscolare che, contraendosi, pompa il sangue alle arterie che irrorano il corpo. Per questo dipendono da un sistema elettrico formato da due nodi (seno e atrioventricolare) collegati tra loro da fibre nervose che innervano il muscolo cardiaco. È così che si generano gli impulsi ritmici che fanno contrarre il cuore. Quando questo sistema elettrico si guasta, il pacemaker entra in azione.
Cos’è il pacemaker?
Il pacemaker è un piccolo dispositivo elettronico la cui funzione è quella di stimolare il cuore quando il sistema di conduzione fisiologico viene a mancare.
Secondo la Società galiziana di cardiologia, la condizione più comune in cui deve essere impiantato un pacemaker è la bradicardia, poiché il cuore batte così lentamente da non pompare sangue a sufficienza per tutto il corpo. In questo caso, la persona può avere vertigini, perdita di coscienza, affaticamento, dolore toracico o confusione mentale.
Malattie che causano la bradicardia

- Sindrome del seno malato o malattia del nodo del seno: è una condizione in cui il nodo del seno, che è il principale incaricato di generare l’impulso elettrico e quindi di regolare la frequenza di scarica nel cuore, è difettoso e si creano lunghe pause in che il cuore smette di battere.
- Blocchi atrio-ventricolari: lo stimolo generato nei nodi non viene trasmesso al muscolo cardiaco perché le vie attraverso le quali passa questo impulso sono difettose. Se questo blocco è completo, viene sempre indicato il pacemaker, quando non è completo dipenderà dal fatto che il paziente abbia o meno sintomi.
Componenti di un pacemaker
Secondo una pubblicazione della Società Argentina di Elettrofisiologia Cardiaca, simulando la normale fisiologia elettrica, il pacemaker è costituito da un generatore di impulsi e dai cavi (detti anche elettrodi) che sono responsabili del trasporto di tale impulso elettrico al muscolo cardiaco.
Il generatore è un piccolo involucro di metallo che non è più grande di un antico orologio da tasca. È composto dalle seguenti parti:
- Una batteria, che ha una durata media approssimativa di 8-12 anni a seconda del modello, della percentuale di utilizzo del pacemaker richiesta da ciascun paziente e della programmazione.
- Un microprocessore in cui si trovano i circuiti elettronici.
- Un’area in cui si trovano gli elettrodi collegati.
Per quanto riguarda gli elettrodi, si tratta di cavi flessibili rivestiti di materiale isolante che svolgono la funzione di trasmettere gli impulsi dal generatore al cuore.
Vi siete mai chiesti come funziona il pacemaker?
Gli elettrodi monitorano costantemente la frequenza cardiaca spontanea del cuore. Quando questa scende al di sotto di una frequenza precedentemente programmata, si attiva il generatore, che emette uno stimolo elettrico in modo che i battiti cardiaci aumentino nuovamente. In altre parole, il pacemaker impedisce che la frequenza cardiaca diminuisca mantenendola sempre al di sopra di una soglia impostata.
I pacemaker sono controllati tramite apparecchiature con la capacità di leggere il software e ottenere tutte le informazioni che sono memorizzate nel generatore. Esempi di queste informazioni sono lo stato dei cateteri, la durata media della batteria, la programmazione, la percentuale di utilizzo, tra gli altri.
Tipi di pacemaker
Esistono tre gruppi principali di pacemaker:
- Unicamerali: stimolano solo l’atrio o solo il ventricolo. Si chiamano AAI e VVI.
- Bicamerali (atrioventricolari): interessano l’atrio e il ventricolo, generalmente quelli del lato destro. Chiamati pacemaker in modalità VDD e DDD.
- Tricamerali: chiamati anche sistema di risincronizzazione cardiaca, supportano l’atrio destro ed entrambi i ventricoli. Questo tipo di pacemaker viene utilizzato in casi complessi in cui è necessario un pacemaker per migliorare la funzione ventricolare sinistra.
I suddetti nomi sono costituiti da sigle universalmente stabilite che aiutano ad avere un linguaggio comune per riferirsi al tipo di pacemaker di cui si parla.
- La prima lettera definisce la camera cardiaca stimolata: A per atrio e V per ventricolo.
- La seconda lettera, la camera del cuore che viene percepita.
- Il terzo punto è il meccanismo d’azione: I per inibizione, stimolato T per (inglese, innescato) o D nel caso siano entrambi.
I tipi di pacemaker più utilizzati sono mono e bicamerali.
Procedura per posizionare un pacemaker
L’impianto di un pacemaker è una procedura semplice che viene eseguita da un cardiologo o un medico intensivista. Viene posizionato in sala operatoria in anestesia locale con o senza sedazione, cioè nel secondo caso il paziente sarà sveglio durante l’intervento.
- Inizia posizionando l’anestesia nell’area in cui andrà il pacemaker.
- Successivamente si procede perforando la vena succlavia, attraverso la quale passerà una serie di fili che verranno fissati alle pareti del cuore.
- Viene praticata una piccola incisione nella pelle del torace al di sotto della quale viene posto il generatore collegato agli elettrodi. I pacemaker sono generalmente posizionati sul lato sinistro poiché la maggior parte delle persone è destrorsa. Inoltre, la procedura è più semplice da quel lato.
- Infine, la pelle viene suturata lasciando sotto di essa l’intero sistema.
Complicazioni dell’intervento
È importante notare che sebbene la chirurgia dell’impianto di pacemaker sia abbastanza semplice, possono verificarsi alcune complicazioni.
Complicazioni associate alla procedura chirurgica
- Pneumotorace: si riferisce al collasso del polmone quando l’aria entra tra i due fogli della pleura (un sottile “telo” che copre sia il polmone che la gabbia toracica), che può verificarsi quando viene inserito il pacemaker. Il trattamento consiste nel posizionare un tubo nel torace che drena l’aria accumulata.
- Versamento pericardico: è la presenza di sangue tra il cuore e il pericardio (una specie di sacca che ricopre il cuore). Può essere dovuto alla perforazione del miocardio quando i cateteri sono attaccati ad esso. Se è lieve, si riassorbe spontaneamente e richiede solo il controllo clinico ed ecografico. Se grave, può richiedere una puntura pericardica per l’evacuazione di emergenza del sangue accumulato.
- Ematoma tascabile: è l’accumulo di sangue nella sede in cui è stato posizionato il generatore. È più comune nei pazienti che assumono un trattamento anticoagulante. In genere non richiede trattamenti specifici e si prevede che questo sangue venga riassorbito dall’organismo, nei casi più gravi deve essere drenato.
- Trombosi venosa: la presenza di una struttura esterna al corpo, come i cateteri pacemaker, può favorire la formazione di trombi (coaguli) in grado di ostruire le strutture vascolari, impedendo il normale ritorno del sangue al cuore. Questo fa sì che il braccio in questione si gonfi e diventi doloroso. Il trattamento si basa sull’uso di anticoagulanti per un periodo da 6 a 12 mesi.
Complicazioni associate al dispositivo
- Infezione associata al dispositivo: a seconda della gravità, può richiedere dall’uso di antibiotici alla rimozione completa del dispositivo.
- Spostamento dei cateteri: i cateteri sono fissati alle pareti del cuore tramite un sistema di ancoraggio nella punta di essi. Con il passare del tempo, intorno ai cateteri si forma una reazione fibrosa che consente loro di attaccarsi più saldamente. Durante i primi 8-12 mesi in cui la fibrosi non si è ancora sviluppata, i cateteri possono staccarsi e dover essere riposizionati.
Con quale frequenza deve essere controllato il pacemaker?

Il programma di follow-up può cambiare da medico a medico. In genere, sette giorni dopo la dimissione, i punti vengono rimossi.
Gli appuntamenti di controllo vengono effettuati un mese e 3 mesi dopo l’impianto e, infine, i controlli periodici sono ogni 6-12 mesi. Durante quest’ultima viene valutata l’integrità del sistema e lo stato della batteria, che, come detto prima, ha una durata dagli 8 ai 12 anni circa. Tuttavia, quando la batteria raggiunge la sua emivita, il programmatore emette un avviso.
È importante che questi pazienti vadano sempre dal medico in caso di febbre, forte dolore nell’area in cui è stato impiantato il pacemaker o se dalla ferita fuoriesce sangue o pus, poiché questi sintomi potrebbero indicare che c’è una complicazione.
Precauzioni: assistenza dopo l’impianto di pacemaker
Un paziente portatore di pacemaker può condurre una vita quasi normale con alcune precauzioni e restrizioni, questo perché esistono apparecchiature che emettono radiofrequenze o onde elettromagnetiche. Le attività quotidiane come la toelettatura, l’attività sessuale o il mangiare non devono essere modificate.
Alcune restrizioni includono quanto segue:
- Idealmente, durante il primo mese, non dovrebbero essere fatti movimenti bruschi o carichi di peso con il braccio dallo stesso lato in cui è stato impiantato il pacemaker. Questo per consentire la normale guarigione della ferita e prevenire l’infezione o lo spostamento dei cateteri.
- La risonanza magnetica (MRI) è controindicata nei pazienti portatori di pacemaker. Tuttavia, ora ci sono pacemaker compatibili con la RM se programmati in anticipo in “Modalità RM”.
- Altre procedure mediche che potrebbero interferire sono l’elettromiogramma oi trattamenti kinesiologici come l’elettrostimolazione, l’elettroanalgesia e la magnetoterapia.
Test come raggi X, ultrasuoni, scansioni TC, studi di medicina nucleare, densitometria e mammografie possono essere eseguiti senza rischi.
Precauzioni relative ad alcune attività specifiche
Sebbene i pazienti portatori di pacemaker possano condurre una vita quasi normale, ci sono alcune situazioni che dovrebbero essere evitate o fatte con cautela. Ve li spieghiamo.
Esercizio
Gli sport che comportano un contatto fisico approssimativo, come il calcio o la boxe, non sono raccomandati. Colpire il sito di impianto del pacemaker può causare danni al gruppo elettrogeno o agli elettrocateteri. Il nuoto non è vietato, ma se praticato è consigliabile farlo in compagnia.
Viaggi
Durante i controlli di sicurezza in aeroporto, chiunque deve passare attraverso il metal detector. È importante che la tua tessera sia presente come porta pacemaker e, sebbene non sia controindicata, deve passare continuamente e senza fermarsi attraverso il rilevatore.
Se suona l’allarme, questo indicherà che hai qualcosa di metallico con te. In tal caso, il personale di sicurezza ti passerà un metal detector portatile. A questo punto, dovresti chiedergli di non passarlo sopra l’area del pacemaker, indicando il luogo in cui è impiantato.
Le stesse indicazioni devono essere seguite in caso di passaggio attraverso qualsiasi metal detector, sia esso dal supermercato, negozi o banche, tra gli altri.
Prendere il sole
Le persone con pacemaker possono prendere il sole ma con cautela. Si sconsiglia l’esposizione per lunghi periodi di tempo per evitare che il sistema si surriscaldi e provochi ustioni interne.
Uso del telefono
I telefoni cellulari potrebbero produrre interferenze transitorie. Si consiglia di rispondere alla chiamata nell’orecchio opposto a quello in cui è installato il pacemaker, nonché di indossarlo alla cintura o alla giacca (cioè lontano dall’area dell’impianto) quando non lo si utilizza.
Uso di elettrodomestici e altri dispositivi elettronici
Gli elettrodomestici comuni e le apparecchiature informatiche non generano interferenze, ma devono essere in condizioni ottimali, essere collegati a terra ed evitare di posizionarli sopra l’area del pacemaker.
Ipod o walkie-talkie potrebbero causare interferenze transitorie se si trovano entro 6 pollici. Non sono raccomandati forti emettitori di radiofrequenza.
Gli strumenti di saldatura e le seghe elettriche potrebbero influire sul corretto funzionamento del pacemaker poiché le vibrazioni possono causare l’attivazione del sensore di movimento. Questo normalmente aiuta ad aumentare la frequenza cardiaca quando la persona si sta esercitando e potrebbe aumentarla inutilmente.
Mantenere una buona qualità della vita con un’adeguata cura del pacemaker
Sebbene possa sembrare complicato, ci sono poche complicazioni associate all’uso di un pacemaker quando rientra nella sua vita utile. Con le dovute precauzioni, un monitoraggio medico regolare e cambiamenti nello stile di vita sono più che sufficienti affinché il dispositivo non causi problemi.
- Sogar.com. ¿Qué son y cómo funcionan los marcapasos? [Internet]. Sogacar. 2016 [consultado 2021 Oct 8]. Disponible en: https://www.sogacar.com/que-son-y-como-funcionan-los-marcapasos/
- ar. Qué es un marcapasos [Internet]. 2017 [consultado 2021 Oct 8]. Disponible en: https://www.sociedadsadec.org.ar/marcapasos/
- [Internet]. Fundaciondelcorazon.com. [consultado 2021 Oct 8]. Disponible en: https://fundaciondelcorazon.com/informacionparapacientes/tratamientos/marcapasos.html
- net. Tipos de marcapasos – La web de las Cardiopatías Congénitas [Internet]. 2006 [consultado 2021 Oct 8]. Disponible en: https://cardiopatiascongenitas.net/arritmias/marcapasos/tipos/
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.