Comment le diagnostic de la méningite est-il établi?
La méningite est une maladie qui cause des centaines de milliers de décès chaque année. Une partie de la récupération est conditionnée par la rapidité avec laquelle elle est détectée et son traitement respectif démarré. Chez les enfants, les personnes âgées et les personnes dont le système immunitaire est affaibli, les complications sont plus importantes, de sorte que le diagnostic précoce de la méningite est très important pour améliorer le pronostic.
Bien que la maladie soit plus fréquente dans les pays d’Afrique et d’Asie, comme le rappelle l’Organisation mondiale de la santé (OMS), en réalité tout le monde peut la développer. Voyons quel est le protocole pour détecter la méningite et quelles autres causes peuvent l’expliquer lorsque les résultats sont négatifs.
Diagnostic de la méningite par des tests de laboratoire

La méningite est causée par divers agents pathogènes. Les virus, les bactéries, les parasites et les champignons peuvent provoquer une inflammation des méninges. La méningite peut également survenir sans leur présence, car certaines conditions telles que le cancer ou la polyarthrite rhumatoïde peuvent la provoquer.
Le diagnostic de méningite n’a pas seulement pour but de détecter cette inflammation, mais d’en déterminer la cause. Ce dernier est très important, puisque le traitement choisi par le spécialiste diffère selon les cas. Les alternatives de laboratoire suivantes sont disponibles pour cela :
Ponction lombaire
La ponction lombaire est l’une des principales méthodes pour poser le diagnostic de méningite. Bien qu’il s’agisse d’un test invasif avec de possibles complications associées.
La procédure consiste à prélever un échantillon de liquide céphalo-rachidien pour déterminer s’il y a une inflammation dans les méninges et quelle en est la cause.
Par ailleurs, les preuves suggèrent que jusqu’à 40% des cas de méningite fongique (en particulier Cryptococcose ) peuvent avoir des résultats normaux. C’est pourquoi elle doit être complétée par d’autres tests si tous les symptômes pointent vers un tableau de méningite.
Analyse de sang
Les tests sanguins sont très utiles pour déterminer les bactéries ou les parasites présents dans le corps (ou les signes de leur présence). Un exemple est l’hémoculture, un test qui montre la croissance de bactéries dans un milieu riche en nutriments.
Il s’agit d’une alternative peu coûteuse et non invasive qui contribue à renforcer les soupçons de la maladie. Des tests sanguins peuvent également déterminer si la maladie a conduit à une septicémie.
Diagnostic de la méningite par des tests d’imagerie
Les tests d’imagerie permettent de déterminer s’il y a une inflammation dans les méninges. Cependant, ils ne permettent pas d’établir la cause. Ceux utilisés par les spécialistes sont les suivants :
- Radiographie pulmonaire : Parfois, la méningite est le résultat d’autres processus infectieux, tels que la pneumonie ou la tuberculose. La radiographie est utile pour écarter ou confirmer ces problèmes, augmentant ainsi les soupçons de leurs déclencheurs possibles.
- La tomodensitométrie : elle permet de détecter des anomalies structurelles dans le cerveau qui expliquent les causes ou les complications de la méningite.
- IRM : elle est également utilisée pour écarter d’autres complications sous-jacentes. Une focalisation sur la zone vertébrale peut fournir des indices d’une inflammation des méninges.
Ces trois tests, ainsi que les précédents, sont utilisés ensemble pour déterminer la présence possible d’une méningite. Bien entendu, une évaluation générale du patient est également faite, incluant ses habitudes, l’évolution des symptômes, les voyages récents et autres pour déterminer les contextes possibles dans lesquels l’infection pourrait être contractée.
Comme nous l’avons déjà indiqué, certaines conditions préalables peuvent motiver le processus inflammatoire. Si le patient a été diagnostiqué avec l’un des éléments susmentionnés, il a une plus grande probabilité de développer une méningite au cours de l’évolution de sa maladie.
Diagnostic différentiel de la méningite
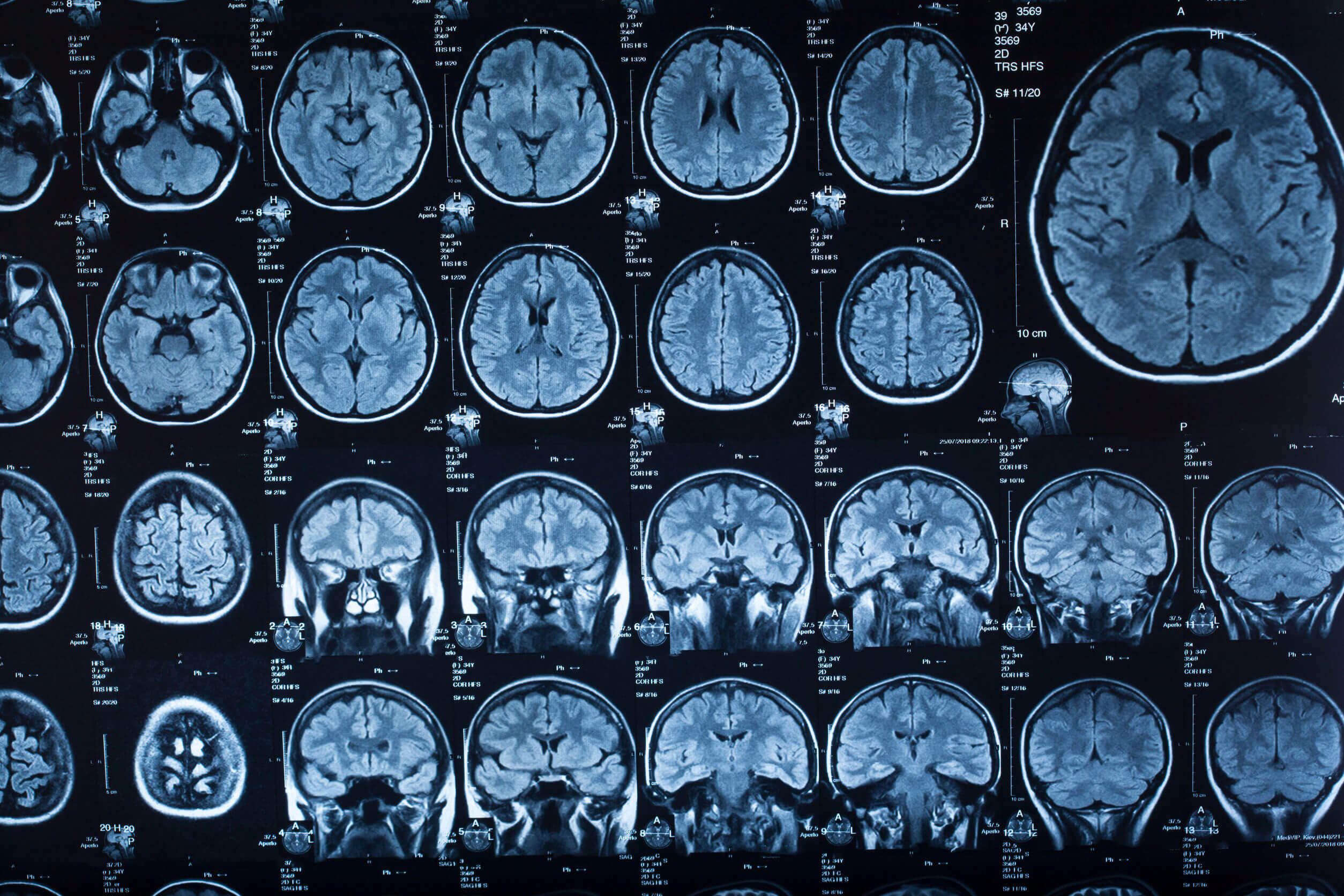
Lors du diagnostic de méningite, d’autres explications adaptées aux signes présentés par le patient sont également écartées. De nombreuses conditions se présentent avec une image similaire, mais les plus courantes sont les suivantes :
- Migraine : Des méningites bactériennes avec des complications identiques à la migraine ont été rapportées. Parfois, cela peut être le diagnostic réel. La migraine peut provoquer une sensibilité à la lumière ou aux sons, des nausées et des étourdissements, des signes qui accompagnent souvent aussi la méningite. Il n’y a pas de remède spécifique, mais elle peut être correctement traitée.
- Pression artérielle basse : l’hypotension provoque des étourdissements, des maux de tête, de la fatigue, une vision trouble et des étourdissements. Il n’est pas rare que tous ces éléments soient confondus par le patient avec une attaque infectieuse ou des complications logées dans le cerveau.
- Encéphalite : l’encéphalite et la méningite sont deux affections étroitement liées, comme l’indiquent les preuves. Elles partagent des catalyseurs en commun et leurs symptômes sont presque identiques. Cependant, l’encéphalite est diagnostiquée lorsque l’inflammation se produit dans tout le cerveau.
- Abcès cérébral : un abcès cérébral est une lésion caractérisée par une cavité remplie de pus. Des études indiquent que l’abcès et la méningite ont les mêmes déclencheurs infectieux.
- Hémorragies cérébrales : les hémorragies cérébrales surviennent lorsqu’un vaisseau sanguin se rompt, la plupart du temps à cause d’une augmentation de la pression artérielle ou d’un traumatisme. Son taux de mortalité est très élevé et les séquelles chez les patients guéris sont très fréquentes.
Recommandations finales
Les accidents vasculaires cérébraux, les tumeurs, les convulsions, les infections systémiques et les contractures musculaires peuvent également expliquer les signes de la méningite. Gardez à l’esprit que la méningite peut se développer après un traumatisme ou une intervention chirurgicale. Plusieurs éléments sont donc à prendre compte lors du processus de diagnostic.
Dès que sa présence a été déterminée ainsi que l’agent possible qui en est la cause, le traitement commencera. Cela varie en fonction de l’agent pathogène ou des processus qui motivent l’inflammation.
La méningite est une maladie qui cause des centaines de milliers de décès chaque année. Une partie de la récupération est conditionnée par la rapidité avec laquelle elle est détectée et son traitement respectif démarré. Chez les enfants, les personnes âgées et les personnes dont le système immunitaire est affaibli, les complications sont plus importantes, de sorte que le diagnostic précoce de la méningite est très important pour améliorer le pronostic.
Bien que la maladie soit plus fréquente dans les pays d’Afrique et d’Asie, comme le rappelle l’Organisation mondiale de la santé (OMS), en réalité tout le monde peut la développer. Voyons quel est le protocole pour détecter la méningite et quelles autres causes peuvent l’expliquer lorsque les résultats sont négatifs.
Diagnostic de la méningite par des tests de laboratoire

La méningite est causée par divers agents pathogènes. Les virus, les bactéries, les parasites et les champignons peuvent provoquer une inflammation des méninges. La méningite peut également survenir sans leur présence, car certaines conditions telles que le cancer ou la polyarthrite rhumatoïde peuvent la provoquer.
Le diagnostic de méningite n’a pas seulement pour but de détecter cette inflammation, mais d’en déterminer la cause. Ce dernier est très important, puisque le traitement choisi par le spécialiste diffère selon les cas. Les alternatives de laboratoire suivantes sont disponibles pour cela :
Ponction lombaire
La ponction lombaire est l’une des principales méthodes pour poser le diagnostic de méningite. Bien qu’il s’agisse d’un test invasif avec de possibles complications associées.
La procédure consiste à prélever un échantillon de liquide céphalo-rachidien pour déterminer s’il y a une inflammation dans les méninges et quelle en est la cause.
Par ailleurs, les preuves suggèrent que jusqu’à 40% des cas de méningite fongique (en particulier Cryptococcose ) peuvent avoir des résultats normaux. C’est pourquoi elle doit être complétée par d’autres tests si tous les symptômes pointent vers un tableau de méningite.
Analyse de sang
Les tests sanguins sont très utiles pour déterminer les bactéries ou les parasites présents dans le corps (ou les signes de leur présence). Un exemple est l’hémoculture, un test qui montre la croissance de bactéries dans un milieu riche en nutriments.
Il s’agit d’une alternative peu coûteuse et non invasive qui contribue à renforcer les soupçons de la maladie. Des tests sanguins peuvent également déterminer si la maladie a conduit à une septicémie.
Diagnostic de la méningite par des tests d’imagerie
Les tests d’imagerie permettent de déterminer s’il y a une inflammation dans les méninges. Cependant, ils ne permettent pas d’établir la cause. Ceux utilisés par les spécialistes sont les suivants :
- Radiographie pulmonaire : Parfois, la méningite est le résultat d’autres processus infectieux, tels que la pneumonie ou la tuberculose. La radiographie est utile pour écarter ou confirmer ces problèmes, augmentant ainsi les soupçons de leurs déclencheurs possibles.
- La tomodensitométrie : elle permet de détecter des anomalies structurelles dans le cerveau qui expliquent les causes ou les complications de la méningite.
- IRM : elle est également utilisée pour écarter d’autres complications sous-jacentes. Une focalisation sur la zone vertébrale peut fournir des indices d’une inflammation des méninges.
Ces trois tests, ainsi que les précédents, sont utilisés ensemble pour déterminer la présence possible d’une méningite. Bien entendu, une évaluation générale du patient est également faite, incluant ses habitudes, l’évolution des symptômes, les voyages récents et autres pour déterminer les contextes possibles dans lesquels l’infection pourrait être contractée.
Comme nous l’avons déjà indiqué, certaines conditions préalables peuvent motiver le processus inflammatoire. Si le patient a été diagnostiqué avec l’un des éléments susmentionnés, il a une plus grande probabilité de développer une méningite au cours de l’évolution de sa maladie.
Diagnostic différentiel de la méningite

Lors du diagnostic de méningite, d’autres explications adaptées aux signes présentés par le patient sont également écartées. De nombreuses conditions se présentent avec une image similaire, mais les plus courantes sont les suivantes :
- Migraine : Des méningites bactériennes avec des complications identiques à la migraine ont été rapportées. Parfois, cela peut être le diagnostic réel. La migraine peut provoquer une sensibilité à la lumière ou aux sons, des nausées et des étourdissements, des signes qui accompagnent souvent aussi la méningite. Il n’y a pas de remède spécifique, mais elle peut être correctement traitée.
- Pression artérielle basse : l’hypotension provoque des étourdissements, des maux de tête, de la fatigue, une vision trouble et des étourdissements. Il n’est pas rare que tous ces éléments soient confondus par le patient avec une attaque infectieuse ou des complications logées dans le cerveau.
- Encéphalite : l’encéphalite et la méningite sont deux affections étroitement liées, comme l’indiquent les preuves. Elles partagent des catalyseurs en commun et leurs symptômes sont presque identiques. Cependant, l’encéphalite est diagnostiquée lorsque l’inflammation se produit dans tout le cerveau.
- Abcès cérébral : un abcès cérébral est une lésion caractérisée par une cavité remplie de pus. Des études indiquent que l’abcès et la méningite ont les mêmes déclencheurs infectieux.
- Hémorragies cérébrales : les hémorragies cérébrales surviennent lorsqu’un vaisseau sanguin se rompt, la plupart du temps à cause d’une augmentation de la pression artérielle ou d’un traumatisme. Son taux de mortalité est très élevé et les séquelles chez les patients guéris sont très fréquentes.
Recommandations finales
Les accidents vasculaires cérébraux, les tumeurs, les convulsions, les infections systémiques et les contractures musculaires peuvent également expliquer les signes de la méningite. Gardez à l’esprit que la méningite peut se développer après un traumatisme ou une intervention chirurgicale. Plusieurs éléments sont donc à prendre compte lors du processus de diagnostic.
Dès que sa présence a été déterminée ainsi que l’agent possible qui en est la cause, le traitement commencera. Cela varie en fonction de l’agent pathogène ou des processus qui motivent l’inflammation.
- Bahr, N. C., & Boulware, D. R. Methods of rapid diagnosis for the etiology of meningitis in adults. Biomarkers in medicine. 2014; 8(9): 1085-1103.
- Honda, H., & Warren, D. K. Central nervous system infections: meningitis and brain abscess. Infectious disease clinics of North America. 2009; 23(3): 609-623.
- Lampl, C., Yazdi, K., Buzath, A., & Klingler, D. Migraine-like headache in bacterial meningitis. Cephalalgia. 2000; 20(8): 738-739.
- Rotbart, H. A. Meningitis and encephalitis. Human enterovirus infections. 1995; 271-289.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.