Come viene diagnosticata la psoriasi?
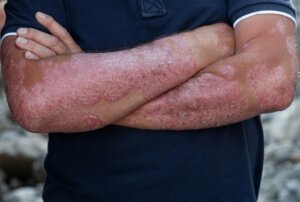
La psoriasi è una malattia autoimmune caratterizzata dalla presenza di placche arrossate sulla superficie della pelle. È considerato un disturbo cronico che può attraversare periodi di remissione. Solo lo specialista può fare una diagnosi di psoriasi, condizione che può essere confusa con altre malattie della pelle.
Nonostante i progressi della ricerca, non esiste una diagnosi univoca per la psoriasi. Per questo motivo, lo specialista deve ricorrere al riconoscimento attraverso una serie di modelli, alla revisione della storia clinica del paziente e alla valutazione dei fattori di rischio per la malattia.
Sebbene i sintomi della psoriasi possano essere molto evidenti a occhio nudo, in realtà è un disturbo molto difficile da diagnosticare per chi non è specialista. Per questo motivo, occorre sempre consultare un dermatologo ed evitare l’automedicazione prima di aver ricevuto la diagnosi.
Diagnosi della psoriasi attraverso l’esame fisico

A differenza di altre malattie autoimmuni, la psoriasi non può essere diagnosticata in modo definitivo attraverso esami del sangue o metodiche di imaging. La sua diagnosi varia a seconda del tipo o variante della malattia, tra cui spiccano la psoriasi volgare, ungueale, guttata e pustolosa come le più frequenti.
Il metodo più utilizzato dai dermatologi per diagnosticare la psoriasi è l’esame fisico. Di solito lo specialista si avvale di un dermatoscopio, uno strumento che si è dimostrato molto utile per questo compito. Considerando che tra l’80% e il 90% dei casi si tratta di variante volgare, si valuterà:
- Placche ricoperte da squame argentee.
- Superficie della pelle arrossata o perlacea.
- Infiammazione e bruciore nella zona interessata.
- Desquamazione nelle aree periferiche o centrali.
- Escoriazioni nell’epidermide.
Il dermatologo esamina attentamente questi segni nell’area indicata dal paziente; altre zone da ispezionare sono il cuoio capelluto, le pieghe della pelle, la pelle dietro le orecchie, dietro le articolazioni e sulle estremità. Valuterà, inoltre, lo spessore, il colore e la crescita delle unghie, il sito preferenziale della psoriasi ungueale.
Insieme all’esame obiettivo, verrà considerata la storia familiare del paziente. La psoriasi è nota per avere un’elevata predisposizione genetica, quindi una storia nei genitori o nei nonni può aiutare a confermarla. A supporto della diagnosi può essere utilizzata anche una revisione della storia medica per lesioni cutanee, infezioni o disturbi immunitari.
Infine, il medico specialista valuterà i fattori di rischio per la psoriasi e le sue comorbidità. Ad esempio, l’inattività fisica, il fumo, l’alcolismo, l’obesità e la presenza di malattie cardiache, diabete o sindrome metabolica aumentano le possibilità di svilupparla.
Diagnosi della psoriasi attraverso esami di laboratorio
Nella maggior parte dei casi la diagnosi di psoriasi si basa sulla valutazione fisica; in alcuni contesti, tuttavia, è necessario eseguire una biopsia della superficie cutanea. Questa procedura è rara e viene utilizzata solo quando la diagnosi differenziale è incerta.
Gli studi indicano che è molto utile in alcune varianti, come la psoriasi delle unghie. Questa può essere facilmente scambiata con un’infezione fungina, anche dallo specialista. In questo caso, la biopsia è lo strumento di supporto che permette una diagnosi più accurata.
Si esegue attraverso una puntura minimamente invasiva per prelevare un campione di tessuto; il campione viene poi valutato al microscopio. In attesa dei risultati, il medico può prescrivere un trattamento temporaneo.
Classificazione PASI della psoriasi
Nell’eseguire la diagnosi di psoriasi, lo specialista procederà a classificare la malattia in base alla gravità.
Esistono molte scale di valutazione. Le tre più utilizzate sono il National Psoriasis Foundation Psoriasis Score (NPF-PS), il Physician’s Global Assessment (PGA) e il Psoriasis Area Severity Index (PASI). Quest’ultima è in assoluto la più utilizzata per la sua praticità.
La scala divide il corpo in quattro sezioni: tronco, arti superiori, arti inferiori e testa; vengono presi in considerazione i seguenti fattori:
- Percentuale di pelle lesionata: l’estensione (da assenza di lesioni a oltre il 90% della pelle) viene espressa in gradi, da 1 a 6.
- Desquamazione: espressa su una scala da 0 a 4.
- Prurito: scala da 0 a 4.
- Eritema: scala da 0 a 4.
- Infiltrazione: scala da 0 a 4.
Alla fine, tutti i valori vengono combinati in una scala che va da 0 (assenza di malattia) a 72 (malattia massima). I test vengono in genere ripetuti di volta in volta, per valutare il miglioramento della malattia o cambiare la terapia nel caso in cui non stia funzionando.
Diagnosi differenziale della psoriasi

Uno dei motivi per cui l’autodiagnosi non è raccomandata, sono le possibili cause differenziali delle chiazze. Almeno una dozzina di malattie presentano sintomi molto simili a quelli della psoriasi: la valutazione specialistica è quindi imprescindibile.
Le diagnosi differenziali più comuni di psoriasi sono le seguenti:
- Dermatite seborroica: diagnosi differenziale molto comune nella psoriasi volgare, soprattutto quando i focolai si trovano sul cuoio capelluto e nell’area circostante.
- Lichen simplex cronico; di solito si sviluppa sull’inguine, sulle estremità, sul collo e sui genitali.
- Tinea corporis: molto comune sulle zone esposte, è caratterizzata da microvescicole sui bordi. Viene diagnosticata mediante coltura e KOH (idrossido di potassio).
- Onicomicosi: le infezioni fungine delle unghie possono essere confuse con la psoriasi delle unghie.
- Dermatite atopica: più comune nei bambini, l’eczema rappresenta una diagnosi più conservativa rispetto alla psoriasi.
- Lupus: Anch’esso di origine autoimmune, il lupus di solito presenta altri sintomi come febbre, affaticamento e danni a cuore, polmoni, fegato e reni.
- Cancro della pelle: il carcinoma a cellule squamose si sviluppa sulla superficie della pelle esposta al sole. Si distingue per la presenza di noduli, piaghe o chiazze molto ferme e ben delimitate.
Questi sono solo alcuni esempi di diagnosi differenziali, sebbene possano essercene molte altre come la leishmaniosi, l’artrite reattiva o la pitiriasi rosea.
L’importanza della diagnosi specialistica
È molto importante consultare uno specialista, preferibilmente un dermatologo, non appena si osservano cambiamenti della pelle. Una diagnosi sbagliata ostacola il trattamento e il miglioramento dei sintomi, a maggior ragione se si procede con l’automedicazione.
Sebbene la malattia non abbia cura, le terapie e i farmaci attualmente disponibili possono migliorare la qualità della vita. Tutto parte, però, da una diagnosi di psoriasi corretta, senza la quale è impossibile scegliere l’approccio terapeutico migliore.
La psoriasi è una malattia autoimmune caratterizzata dalla presenza di placche arrossate sulla superficie della pelle. È considerato un disturbo cronico che può attraversare periodi di remissione. Solo lo specialista può fare una diagnosi di psoriasi, condizione che può essere confusa con altre malattie della pelle.
Nonostante i progressi della ricerca, non esiste una diagnosi univoca per la psoriasi. Per questo motivo, lo specialista deve ricorrere al riconoscimento attraverso una serie di modelli, alla revisione della storia clinica del paziente e alla valutazione dei fattori di rischio per la malattia.
Sebbene i sintomi della psoriasi possano essere molto evidenti a occhio nudo, in realtà è un disturbo molto difficile da diagnosticare per chi non è specialista. Per questo motivo, occorre sempre consultare un dermatologo ed evitare l’automedicazione prima di aver ricevuto la diagnosi.
Diagnosi della psoriasi attraverso l’esame fisico

A differenza di altre malattie autoimmuni, la psoriasi non può essere diagnosticata in modo definitivo attraverso esami del sangue o metodiche di imaging. La sua diagnosi varia a seconda del tipo o variante della malattia, tra cui spiccano la psoriasi volgare, ungueale, guttata e pustolosa come le più frequenti.
Il metodo più utilizzato dai dermatologi per diagnosticare la psoriasi è l’esame fisico. Di solito lo specialista si avvale di un dermatoscopio, uno strumento che si è dimostrato molto utile per questo compito. Considerando che tra l’80% e il 90% dei casi si tratta di variante volgare, si valuterà:
- Placche ricoperte da squame argentee.
- Superficie della pelle arrossata o perlacea.
- Infiammazione e bruciore nella zona interessata.
- Desquamazione nelle aree periferiche o centrali.
- Escoriazioni nell’epidermide.
Il dermatologo esamina attentamente questi segni nell’area indicata dal paziente; altre zone da ispezionare sono il cuoio capelluto, le pieghe della pelle, la pelle dietro le orecchie, dietro le articolazioni e sulle estremità. Valuterà, inoltre, lo spessore, il colore e la crescita delle unghie, il sito preferenziale della psoriasi ungueale.
Insieme all’esame obiettivo, verrà considerata la storia familiare del paziente. La psoriasi è nota per avere un’elevata predisposizione genetica, quindi una storia nei genitori o nei nonni può aiutare a confermarla. A supporto della diagnosi può essere utilizzata anche una revisione della storia medica per lesioni cutanee, infezioni o disturbi immunitari.
Infine, il medico specialista valuterà i fattori di rischio per la psoriasi e le sue comorbidità. Ad esempio, l’inattività fisica, il fumo, l’alcolismo, l’obesità e la presenza di malattie cardiache, diabete o sindrome metabolica aumentano le possibilità di svilupparla.
Diagnosi della psoriasi attraverso esami di laboratorio
Nella maggior parte dei casi la diagnosi di psoriasi si basa sulla valutazione fisica; in alcuni contesti, tuttavia, è necessario eseguire una biopsia della superficie cutanea. Questa procedura è rara e viene utilizzata solo quando la diagnosi differenziale è incerta.
Gli studi indicano che è molto utile in alcune varianti, come la psoriasi delle unghie. Questa può essere facilmente scambiata con un’infezione fungina, anche dallo specialista. In questo caso, la biopsia è lo strumento di supporto che permette una diagnosi più accurata.
Si esegue attraverso una puntura minimamente invasiva per prelevare un campione di tessuto; il campione viene poi valutato al microscopio. In attesa dei risultati, il medico può prescrivere un trattamento temporaneo.
Classificazione PASI della psoriasi
Nell’eseguire la diagnosi di psoriasi, lo specialista procederà a classificare la malattia in base alla gravità.
Esistono molte scale di valutazione. Le tre più utilizzate sono il National Psoriasis Foundation Psoriasis Score (NPF-PS), il Physician’s Global Assessment (PGA) e il Psoriasis Area Severity Index (PASI). Quest’ultima è in assoluto la più utilizzata per la sua praticità.
La scala divide il corpo in quattro sezioni: tronco, arti superiori, arti inferiori e testa; vengono presi in considerazione i seguenti fattori:
- Percentuale di pelle lesionata: l’estensione (da assenza di lesioni a oltre il 90% della pelle) viene espressa in gradi, da 1 a 6.
- Desquamazione: espressa su una scala da 0 a 4.
- Prurito: scala da 0 a 4.
- Eritema: scala da 0 a 4.
- Infiltrazione: scala da 0 a 4.
Alla fine, tutti i valori vengono combinati in una scala che va da 0 (assenza di malattia) a 72 (malattia massima). I test vengono in genere ripetuti di volta in volta, per valutare il miglioramento della malattia o cambiare la terapia nel caso in cui non stia funzionando.
Diagnosi differenziale della psoriasi

Uno dei motivi per cui l’autodiagnosi non è raccomandata, sono le possibili cause differenziali delle chiazze. Almeno una dozzina di malattie presentano sintomi molto simili a quelli della psoriasi: la valutazione specialistica è quindi imprescindibile.
Le diagnosi differenziali più comuni di psoriasi sono le seguenti:
- Dermatite seborroica: diagnosi differenziale molto comune nella psoriasi volgare, soprattutto quando i focolai si trovano sul cuoio capelluto e nell’area circostante.
- Lichen simplex cronico; di solito si sviluppa sull’inguine, sulle estremità, sul collo e sui genitali.
- Tinea corporis: molto comune sulle zone esposte, è caratterizzata da microvescicole sui bordi. Viene diagnosticata mediante coltura e KOH (idrossido di potassio).
- Onicomicosi: le infezioni fungine delle unghie possono essere confuse con la psoriasi delle unghie.
- Dermatite atopica: più comune nei bambini, l’eczema rappresenta una diagnosi più conservativa rispetto alla psoriasi.
- Lupus: Anch’esso di origine autoimmune, il lupus di solito presenta altri sintomi come febbre, affaticamento e danni a cuore, polmoni, fegato e reni.
- Cancro della pelle: il carcinoma a cellule squamose si sviluppa sulla superficie della pelle esposta al sole. Si distingue per la presenza di noduli, piaghe o chiazze molto ferme e ben delimitate.
Questi sono solo alcuni esempi di diagnosi differenziali, sebbene possano essercene molte altre come la leishmaniosi, l’artrite reattiva o la pitiriasi rosea.
L’importanza della diagnosi specialistica
È molto importante consultare uno specialista, preferibilmente un dermatologo, non appena si osservano cambiamenti della pelle. Una diagnosi sbagliata ostacola il trattamento e il miglioramento dei sintomi, a maggior ragione se si procede con l’automedicazione.
Sebbene la malattia non abbia cura, le terapie e i farmaci attualmente disponibili possono migliorare la qualità della vita. Tutto parte, però, da una diagnosi di psoriasi corretta, senza la quale è impossibile scegliere l’approccio terapeutico migliore.
- Cassinelli, M. F. V. Diagnóstico diferencial de la Psoriasis.
- Gottlieb, A. B., Chaudhari, U., Baker, D. G., Perate, M., & Dooley, L. T. The National Psoriasis Foundation Psoriasis Score (NPF-PS) system versus the Psoriasis Area Severity Index (PASI) and Physician’s Global Assessment (PGA): a comparison. Journal of drugs in dermatology: JDD. 2003; 2(3): 260-266.
- Grover, C., Reddy, B. S. N., & Uma Chaturvedi, K. Diagnosis of nail psoriasis: importance of biopsy and histopathology. British Journal of Dermatology. 2005; 153(6): 1153-1158.
- Johnson, M. A. N., & Armstrong, A. W. Clinical and histologic diagnostic guidelines for psoriasis: a critical review. Clinical reviews in allergy & immunology. 2013; 44(2): 166-172.
- Kim, W. B., Jerome, D., & Yeung, J. Diagnosis and management of psoriasis. Canadian Family Physician. 2017; 63(4): 278-285.
- Lallas, A., Kyrgidis, A., Tzellos, T. G., Apalla, Z., Karakyriou, E., Karatolias, A., … & Zalaudek, I. Accuracy of dermoscopic criteria for the diagnosis of psoriasis, dermatitis, lichen planus and pityriasis rosea. British Journal of Dermatology. 2012; 166(6): 1198-1205.
- Montalvo Alvarez, A. M., Blanco González, O., Capó de Paz, V., Fraga Nodarse, J., & Monzote Fidalgo, L. ¿Leishmaniasis o psoriasis? Diagnóstico diferencial. Revista Cubana de Medicina Tropical. 2014; 66(2): 305-311.
- Raychaudhuri, S. K., Maverakis, E., & Raychaudhuri, S. P. Diagnosis and classification of psoriasis. Autoimmunity reviews. 2014; 13(4-5): 490-495.
- Valdimarsson, H. The genetic basis of psoriasis. Clinics in dermatology. 2007; 25(6): 563-567.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.