Maladie de la peau du papillon : causes, symptômes et diagnostic
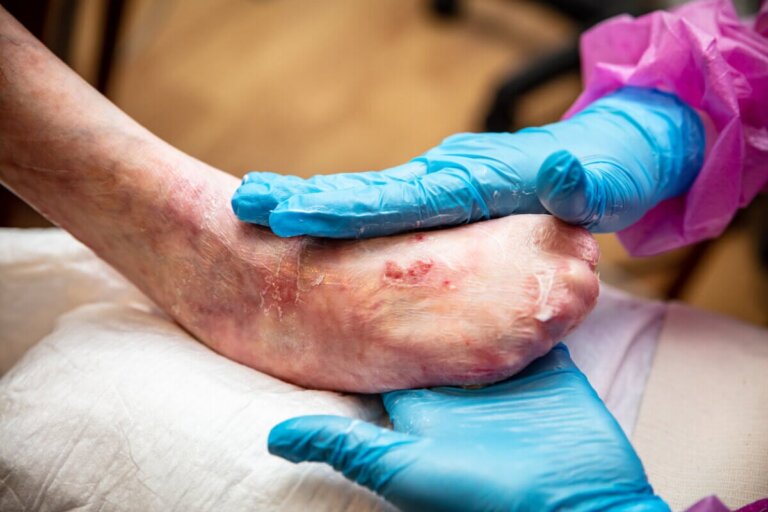
La maladie cutanée du papillon, également connue sous le nom d’épidermolyse bulleuse, est considérée comme une maladie rare. Selon un article publié dans JAMA Dermatology, elle survient dans 8 naissances vivantes sur un million aux États-Unis.
De manière générale, elle se caractérise par la présence de lésions cutanées, principalement des cloques, après que la personne présente un léger traumatisme. Continuez à lire pour en savoir un peu plus sur cette maladie. Cet article mentionnera de quoi il s’agit, quelle est sa classification, comment elle se manifeste et comment elle est diagnostiquée.
Qu’est-ce que la maladie de la peau du papillon ?
Il s’agit d’une maladie générée par des altérations génétiques qui rendent la peau et les muqueuses fragiles et susceptibles de développer des blessures dues à des traumatismes mineurs. En effet, même un frottement ou une pression sur la peau peut causer des dommages. Plus de 20 gènes défectueux impliqués ont été décrits, selon la revue Dermatology.
Pour mieux expliquer quelles sont les causes, il est important de préciser que, à partir des gènes, l’organisme produit des protéines et des composés nécessaires à son fonctionnement. Par conséquent, si les gènes sont défectueux, les protéines qui en seront produites seront également imparfaites.
La peau est constituée d’une grande quantité et d’un grand nombre de types de protéines. De la même manière, imaginez que les protéines de cet organe soient comme des briques qui construisent un mur solide. Dans des conditions normales, ces briques sont bien liées et forment une barrière solide. Or, une altération génétique s’apparente à une erreur dans les instructions de construction. Cela fait que certaines briques ne s’ajustent pas bien ou sont défectueuses.
Lorsqu’il y a des briques défectueuses dues à une mutation génétique, la paroi cutanée devient fragile et facile à briser. C’est ainsi que la mutation génétique peut générer une fragilité de la peau, donnant lieu à la maladie cutanée du papillon. Ce trouble doit son nom à la fragilité des ailes d’un papillon.
Lisez aussi: Les 10 maladies les plus rares au monde
Classification de la maladie de la peau du papillon
Cette maladie est classée en 4 types, eux-mêmes subdivisés en plus de 30 sous-types. Selon le niveau auquel se produit l’altération jonctionnelle, elles sont divisées en épidermolyse bulleuse simple, jonctionnelle, dystrophique et mixte.
1. Épidermolyse bulleuse simplex
C’est le type le plus fréquent, représentant 70 % des patients atteints de cette maladie. Les ampoules se forment dans la couche la plus superficielle de la peau, appelée épiderme. L’épidermolyse bulleuse simplex se caractérise par la présence de cloques sur les paumes et les plantes.
2. Épidermolyse bulleuse jonctionnelle
Ce type de maladie cutanée représente la deuxième plus fréquente, provoquant la maladie chez 25 % des patients. Ici, l’altération se trouve dans la lamina lucida. Elle affecte généralement à la fois la peau et les muqueuses.
3. Épidermolyse bulleuse dystrophique
Elle touche environ 5 % de tous les patients atteints de la maladie. Ici, une perturbation des jonctions cutanées se produit dans la sous-lame dense. Comme elle est plus profonde, elle laisse généralement des cicatrices qui peuvent être chéloïdes et étendues, pouvant même compromettre la mobilité des extrémités.
4. Épidermolyse mixte
Dans cette catégorie se trouvent les altérations cutanées qui présentent à la fois les caractéristiques de l’épidermolyse bulleuse simplex et de l’épidermolyse dystrophique. Ils développent donc généralement des ampoules, mais aussi des cicatrices.
Quels sont les signes et symptômes de la maladie de peau du papillon?
La maladie cutanée du papillon se caractérise par la fragilité de la peau. La principale lésion étant les ampoules qui, selon leur profondeur, peuvent laisser des cicatrices. Il est important de préciser que, selon le type d’épidermolyse bulleuse que présente le patient, les manifestations cutanées peuvent varier.
Étant une maladie génétique, elle commence à se manifester très tôt, au cours de laquelle des lésions apparaissent généralement au niveau des couches et des extrémités. Des compromissions peuvent être observées au niveau des ongles et même des cheveux, car elles peuvent provoquer une chute des cheveux et même une alopécie cicatricielle.
Cette maladie, en plus d’affecter la peau, peut affecter les muqueuses, notamment dans le type dystrophique et jonctionnel. Parmi les zones pouvant être touchées, les yeux, les voies respiratoires et digestives ont été signalées.
1. Épidermolyse bulleuse simplex
Elle peut avoir diverses manifestations cliniques. Sa forme bénigne présente des cloques sur les paumes et les plantes, tandis que sa forme sévère présente des cloques réparties dans tout le corps et même à l’intérieur de la bouche.
2. Épidermolyse bulleuse jonctionnelle
Parmi les signes physiques de ce type d’épidermolyse bulleuse, on retrouve des cloques sur tout le corps, y compris sur tous les types de muqueuses. Ces lésions sont étendues dans leur forme sévère. Il existe donc un risque élevé de complications telles que des infections et une déshydratation dues à la perte d’eau à travers la peau altérée.
Une autre complication possible est celle associée à l’implication du tissu gastro-intestinal. De ce fait, l’absorption des nutriments est altérée et peut conduire à la présence d’anémie, de malnutrition et à une altération de la croissance et du développement des enfants.
Elle peut également s’accompagner d’altérations des annexes telles que des ongles rugueux et une perte de cheveux dans les zones où subsistent des cicatrices laissées par les lésions de la maladie.
3. Épidermolyse bulleuse dystrophique
Elle peut générer une grande variété de lésions, surtout si la maladie héréditaire est dominante et récessive. Cette dernière étant la plus fréquente. Dans ce cas, les ampoules apparaissent généralement sur les pieds, les coudes et les genoux, avec un risque élevé de laisser des cicatrices.
Dans les formes les plus graves, en raison de l’atteinte des muqueuses, elle peut provoquer des lésions oculaires, de l’anémie et autres. L’implication des mains et des pieds peut entraîner la fusion des doigts pendant leur guérison.
De son côté, l’épidermolyse bulleuse dystrophique à transmission dominante présente généralement des cloques uniquement sur les mains, les pieds, les coudes et les genoux, avec des altérations des ongles et des cloques dans la cavité buccale.
4. Épidermolyse bulleuse mixte
Elle présente des caractéristiques cliniques des 3 types mentionnés ci-dessus. Puisque dans ce cas les lésions peuvent se développer dans n’importe quelle couche de la peau et, par conséquent, affecter n’importe quelle zone du corps, y compris les muqueuses.
Diagnostic de la maladie de peau du papillon
Pour diagnostiquer cette maladie, il est nécessaire d’utiliser des aides au diagnostic bien spécifiques, comme le mentionne le British Journal of Dermatology.
Le principal outil pour aborder le diagnostic est la biopsie. C’est-à-dire le prélèvement d’un échantillon de peau présentant des lésions, et des tests spéciaux tels que la coloration et les évaluations moléculaires sont appliqués pour établir le diagnostic. De plus, comme elle est causée par des altérations génétiques, les tests génétiques sont également très utiles.
1. Biopsie cutanée
Diverses techniques de laboratoire peuvent être appliquées aux tissus cutanés prélevés pour examen afin de déterminer le diagnostic. L’une d’elles est l’observation par microscopie électronique à transmission et une autre largement utilisée est la cartographie par immunofluorescence. Cette dernière est basée sur l’interaction antigène-anticorps pour trouver les schémas caractéristiques des blessures.
2. Etudes génétiques
Pour étudier le matériel génétique, un échantillon de sang périphérique est nécessaire. Les gènes du patient peuvent y être analysés grâce à des techniques moléculaires telles que le séquençage, qui permet de connaître l’ordre de chacun des nucléotides présents dans le matériel génétique. En fonction du résultat, il est défini si des études complémentaires sont nécessaires, comme une réaction en chaîne par polymérase (PCR), pour étudier chaque cas.
Il est important de noter que, idéalement, le patient devrait subir les deux tests. C’est-à-dire à la fois la biopsie cutanée et les études génétiques. Il s’agit de pouvoir connaître le diagnostic en profondeur, en ayant une clarté sur le type ou le sous-type de la personne étudiée.
Maladie de peau du papillon: En cas de doute, mieux vaut consulter
La maladie cutanée du papillon est rare. Cependant, cette fragilité cutanée comporte un risque élevé de complications telles que des infections et des cicatrices, qui peuvent même compromettre la mobilité des patients et affecter considérablement leur qualité de vie. Il est donc important de consulter pour démarrer les examens et un accompagnement adéquat dans les meilleurs délais.
La maladie cutanée du papillon, également connue sous le nom d’épidermolyse bulleuse, est considérée comme une maladie rare. Selon un article publié dans JAMA Dermatology, elle survient dans 8 naissances vivantes sur un million aux États-Unis.
De manière générale, elle se caractérise par la présence de lésions cutanées, principalement des cloques, après que la personne présente un léger traumatisme. Continuez à lire pour en savoir un peu plus sur cette maladie. Cet article mentionnera de quoi il s’agit, quelle est sa classification, comment elle se manifeste et comment elle est diagnostiquée.
Qu’est-ce que la maladie de la peau du papillon ?
Il s’agit d’une maladie générée par des altérations génétiques qui rendent la peau et les muqueuses fragiles et susceptibles de développer des blessures dues à des traumatismes mineurs. En effet, même un frottement ou une pression sur la peau peut causer des dommages. Plus de 20 gènes défectueux impliqués ont été décrits, selon la revue Dermatology.
Pour mieux expliquer quelles sont les causes, il est important de préciser que, à partir des gènes, l’organisme produit des protéines et des composés nécessaires à son fonctionnement. Par conséquent, si les gènes sont défectueux, les protéines qui en seront produites seront également imparfaites.
La peau est constituée d’une grande quantité et d’un grand nombre de types de protéines. De la même manière, imaginez que les protéines de cet organe soient comme des briques qui construisent un mur solide. Dans des conditions normales, ces briques sont bien liées et forment une barrière solide. Or, une altération génétique s’apparente à une erreur dans les instructions de construction. Cela fait que certaines briques ne s’ajustent pas bien ou sont défectueuses.
Lorsqu’il y a des briques défectueuses dues à une mutation génétique, la paroi cutanée devient fragile et facile à briser. C’est ainsi que la mutation génétique peut générer une fragilité de la peau, donnant lieu à la maladie cutanée du papillon. Ce trouble doit son nom à la fragilité des ailes d’un papillon.
Lisez aussi: Les 10 maladies les plus rares au monde
Classification de la maladie de la peau du papillon
Cette maladie est classée en 4 types, eux-mêmes subdivisés en plus de 30 sous-types. Selon le niveau auquel se produit l’altération jonctionnelle, elles sont divisées en épidermolyse bulleuse simple, jonctionnelle, dystrophique et mixte.
1. Épidermolyse bulleuse simplex
C’est le type le plus fréquent, représentant 70 % des patients atteints de cette maladie. Les ampoules se forment dans la couche la plus superficielle de la peau, appelée épiderme. L’épidermolyse bulleuse simplex se caractérise par la présence de cloques sur les paumes et les plantes.
2. Épidermolyse bulleuse jonctionnelle
Ce type de maladie cutanée représente la deuxième plus fréquente, provoquant la maladie chez 25 % des patients. Ici, l’altération se trouve dans la lamina lucida. Elle affecte généralement à la fois la peau et les muqueuses.
3. Épidermolyse bulleuse dystrophique
Elle touche environ 5 % de tous les patients atteints de la maladie. Ici, une perturbation des jonctions cutanées se produit dans la sous-lame dense. Comme elle est plus profonde, elle laisse généralement des cicatrices qui peuvent être chéloïdes et étendues, pouvant même compromettre la mobilité des extrémités.
4. Épidermolyse mixte
Dans cette catégorie se trouvent les altérations cutanées qui présentent à la fois les caractéristiques de l’épidermolyse bulleuse simplex et de l’épidermolyse dystrophique. Ils développent donc généralement des ampoules, mais aussi des cicatrices.
Quels sont les signes et symptômes de la maladie de peau du papillon?
La maladie cutanée du papillon se caractérise par la fragilité de la peau. La principale lésion étant les ampoules qui, selon leur profondeur, peuvent laisser des cicatrices. Il est important de préciser que, selon le type d’épidermolyse bulleuse que présente le patient, les manifestations cutanées peuvent varier.
Étant une maladie génétique, elle commence à se manifester très tôt, au cours de laquelle des lésions apparaissent généralement au niveau des couches et des extrémités. Des compromissions peuvent être observées au niveau des ongles et même des cheveux, car elles peuvent provoquer une chute des cheveux et même une alopécie cicatricielle.
Cette maladie, en plus d’affecter la peau, peut affecter les muqueuses, notamment dans le type dystrophique et jonctionnel. Parmi les zones pouvant être touchées, les yeux, les voies respiratoires et digestives ont été signalées.
1. Épidermolyse bulleuse simplex
Elle peut avoir diverses manifestations cliniques. Sa forme bénigne présente des cloques sur les paumes et les plantes, tandis que sa forme sévère présente des cloques réparties dans tout le corps et même à l’intérieur de la bouche.
2. Épidermolyse bulleuse jonctionnelle
Parmi les signes physiques de ce type d’épidermolyse bulleuse, on retrouve des cloques sur tout le corps, y compris sur tous les types de muqueuses. Ces lésions sont étendues dans leur forme sévère. Il existe donc un risque élevé de complications telles que des infections et une déshydratation dues à la perte d’eau à travers la peau altérée.
Une autre complication possible est celle associée à l’implication du tissu gastro-intestinal. De ce fait, l’absorption des nutriments est altérée et peut conduire à la présence d’anémie, de malnutrition et à une altération de la croissance et du développement des enfants.
Elle peut également s’accompagner d’altérations des annexes telles que des ongles rugueux et une perte de cheveux dans les zones où subsistent des cicatrices laissées par les lésions de la maladie.
3. Épidermolyse bulleuse dystrophique
Elle peut générer une grande variété de lésions, surtout si la maladie héréditaire est dominante et récessive. Cette dernière étant la plus fréquente. Dans ce cas, les ampoules apparaissent généralement sur les pieds, les coudes et les genoux, avec un risque élevé de laisser des cicatrices.
Dans les formes les plus graves, en raison de l’atteinte des muqueuses, elle peut provoquer des lésions oculaires, de l’anémie et autres. L’implication des mains et des pieds peut entraîner la fusion des doigts pendant leur guérison.
De son côté, l’épidermolyse bulleuse dystrophique à transmission dominante présente généralement des cloques uniquement sur les mains, les pieds, les coudes et les genoux, avec des altérations des ongles et des cloques dans la cavité buccale.
4. Épidermolyse bulleuse mixte
Elle présente des caractéristiques cliniques des 3 types mentionnés ci-dessus. Puisque dans ce cas les lésions peuvent se développer dans n’importe quelle couche de la peau et, par conséquent, affecter n’importe quelle zone du corps, y compris les muqueuses.
Diagnostic de la maladie de peau du papillon
Pour diagnostiquer cette maladie, il est nécessaire d’utiliser des aides au diagnostic bien spécifiques, comme le mentionne le British Journal of Dermatology.
Le principal outil pour aborder le diagnostic est la biopsie. C’est-à-dire le prélèvement d’un échantillon de peau présentant des lésions, et des tests spéciaux tels que la coloration et les évaluations moléculaires sont appliqués pour établir le diagnostic. De plus, comme elle est causée par des altérations génétiques, les tests génétiques sont également très utiles.
1. Biopsie cutanée
Diverses techniques de laboratoire peuvent être appliquées aux tissus cutanés prélevés pour examen afin de déterminer le diagnostic. L’une d’elles est l’observation par microscopie électronique à transmission et une autre largement utilisée est la cartographie par immunofluorescence. Cette dernière est basée sur l’interaction antigène-anticorps pour trouver les schémas caractéristiques des blessures.
2. Etudes génétiques
Pour étudier le matériel génétique, un échantillon de sang périphérique est nécessaire. Les gènes du patient peuvent y être analysés grâce à des techniques moléculaires telles que le séquençage, qui permet de connaître l’ordre de chacun des nucléotides présents dans le matériel génétique. En fonction du résultat, il est défini si des études complémentaires sont nécessaires, comme une réaction en chaîne par polymérase (PCR), pour étudier chaque cas.
Il est important de noter que, idéalement, le patient devrait subir les deux tests. C’est-à-dire à la fois la biopsie cutanée et les études génétiques. Il s’agit de pouvoir connaître le diagnostic en profondeur, en ayant une clarté sur le type ou le sous-type de la personne étudiée.
Maladie de peau du papillon: En cas de doute, mieux vaut consulter
La maladie cutanée du papillon est rare. Cependant, cette fragilité cutanée comporte un risque élevé de complications telles que des infections et des cicatrices, qui peuvent même compromettre la mobilité des patients et affecter considérablement leur qualité de vie. Il est donc important de consulter pour démarrer les examens et un accompagnement adéquat dans les meilleurs délais.
- Bardhan, A., Bruckner-Tuderman, L., Chapple, I. L. C., Fine, J. D., Harper, N., Has, C., Magin, T. M., Marinkovich, M. P., Marshall, J. F., McGrath, J. A., Mellerio, J. E., Polson, R., & Heagerty, A. H. (2020). Epidermolysis bullosa. Nature reviews. Disease primers, 6(1), 78. https://pubmed.ncbi.nlm.nih.gov/32973163/
- Fine, J. D. (2016). Epidemiology of Inherited Epidermolysis Bullosa Based on Incidence and Prevalence Estimates From the National Epidermolysis Bullosa Registry. JAMA Dermatology, 152(11), 1231–1238. https://pubmed.ncbi.nlm.nih.gov/27463098/
- Has, C., Liu, L., Bolling, M. C., Charlesworth, A. V., El Hachem, M., Escámez, M. J., Fuentes, I., Büchel, S., Hiremagalore, R., Pohla-Gubo, G., van den Akker, P. C., Wertheim-Tysarowska, K., & Zambruno, G. (2020). Clinical practice guidelines for laboratory diagnosis of epidermolysis bullosa. The British Journal of Dermatology, 182(3), 574–592. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7064925/
- So, J. Y., & Teng, J. (4 de agosto de 2022). Epidermolysis bullosa simplex. National Library of Medicine. Consultado el 31 de agosto de 2023. https://www.ncbi.nlm.nih.gov/books/NBK1369/
- Lemke, J. R., Kernland-Lang, K., Hörtnagel, K., & Itin, P. (2014). Monogenic human skin disorders. Dermatology (Basel, Switzerland), 229(2), 55–64. https://pubmed.ncbi.nlm.nih.gov/25012694/
- Mariath, L. M., Santin, J. T., Schuler-Faccini, L., & Kiszewski, A. E. (2020). Inherited epidermolysis bullosa: update on the clinical and genetic aspects. Anais Brasileiros de Dermatologia, 95(5), 551–569. https://pubmed.ncbi.nlm.nih.gov/32732072/
- Mayo Clinic. (25 de octubre de 2022). Epidermólisis ampollosa. Consultado el 31 de agosto de 2023. https://www.mayoclinic.org/es/diseases-conditions/epidermolysis-bullosa/symptoms-causes/syc-20361062#dialogId1081368
- National Institute of Arthritis and Musculoskeletal and Skin Diseases. (2020). Epidermolysis Bullosa. Consultado el 1 de septiembre de 2023. https://www.niams.nih.gov/health-topics/epidermolysis-bullosa
- Pfendner, E. G., & Lucky, A. W. (20 de diciembre de 2018). Junctional epidermolysis bullosa. National Library of Medicine. Consultado el 31 de agosto de 2023. https://www.ncbi.nlm.nih.gov/books/NBK1125/
- Pfendner, E. G., & Lucky, A. W. (13 de septiembre de 2018). Dystrophic epidermolysis bullosa. National Library of Medicine. Consultado el 31 de agosto de 2023. https://www.ncbi.nlm.nih.gov/books/NBK1304/
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.