Les 4 maladies les plus courantes de la langue

Escrito y verificado por la odontóloga Vanesa Evangelina Buffa
Les maladies les plus courantes de la langue peuvent sembler anodines ou sans importance, mais il est nécessaire d’y porter une attention particulière. Ce sont des images généralement bénignes, mais qui pourraient aussi cacher des symptômes de pathologies plus graves.
Parfois, la première consultation devant les signes évidents est précisée auprès d’un médecin généraliste. Cependant, la chose la plus indiquée serait de faire une consultation dentaire. Les professionnels de la santé bucco-dentaire sont formés pour identifier, diagnostiquer et traiter les affections de la langue.
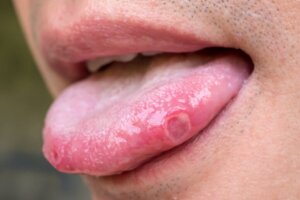
Il est possible que les aphtes soient celles qui figurent en tête de liste des maladies les plus courantes de la langue. Mais on parlera aussi de lichen plan buccal, de traumatismes et d’infections.
1. Maladies de la langue: les aphtes
Les aphtes sur la langue sont très douloureux. Tous ceux qui en ont eu sauront de quoi nous parlons. Nous appelons “muguet” de petites ulcérations arrondies qui peuvent apparaître sur n’importe quel tissu mou de la bouche. Par conséquent, elles sont susceptibles de se développer sur la langue.
Elles peuvent avoir une couleur jaunâtre au début, puis évoluer vers le blanc. Elles sont entourées d’un halo inflammatoire rouge intense.
Parfois, il y a un seul muguet sur la langue (lorsque nous mordons en mâchant). D’autres fois, un groupe se développe qui peut ou non être proche l’un de l’autre, en plus de se rassembler.
Les causes des aphtes sont discutées dans le domaine scientifique. Bien que l’on sache que des traumatismes peuvent provoquer leur apparition, il n’y a aucune certitude quant aux substances liées au trouble. Certaines personnes sont plus sensibles à un aliment ou à un ingrédient, par exemple. Le stress doit également être considéré comme un déclencheur.
Les aphtes ne nécessitent pas de traitement car ils disparaissent d’eux-mêmes en une semaine. En effet, il est possible qu’un professionnel de la santé prescrive des analgésiques ou des anesthésiques locaux pour vous aider à faire face à l’inconfort.
Situation particulière avec les aphtes
Il existe une situation particulière qui est constituée par les aphtes majeurs, c’est-à-dire ceux qui font plus d’1 centimètre de diamètre et qui ont tendance à guérir en une semaine. Une incidence d’environ 20% de ces cas est estimée parmi tous ceux qui souffrent de muguet.
Le temps de cicatrisation est prolongé chez ces patients et peut atteindre 4 semaines. Ce qui complique la cicatrisation et augmente la possibilité de laisser une trace à l’intérieur de la bouche.
Par conséquent, chez les personnes qui ont une récidive de cette affection, une approche plus intensive du traitement est préférable, avec des médicaments topiques et des anti-inflammatoires systémiques si le dentiste le considère.
Deux formes cliniques particulières d’aphtes sont les suivantes :
- Aphtose bipolaire de Newman : des ulcérations apparaissent simultanément dans la bouche et dans la région génitale.
- Maladie de Sutton : Le muguet est situé près d’une glande salivaire mineure.
Diagnostic différentiel des aphtes
Bien qu’il semble que ce soit l’une des maladies les plus courantes de la langue et qu’elle ne présente pas de complications majeures pour le diagnostic, il faut comprendre qu’elle peut être confondue avec d’autres troubles. En effet, il convient de réaliser une anamnèse claire et concise pour ne pas la négliger.
Les processus oncologiques et les manifestations de maladies systémiques qui pourraient se manifester sur la langue doivent être exclus. L’un de ces problèmes est la maladie intestinale inflammatoire.
D’autre part, plusieurs rapports ont indiqué que l’infection au COVID-19 a généré des symptômes buccaux. Parmi eux, les aphtes occupaient la première place dans les statistiques de prévalence.
2. Maladies de la langue: Lichen plan oral

Le lichen plan buccal est une pathologie des muqueuses et de la peau. Elle est chronique et peut affecter les tissus mous de la bouche, y compris la langue. En général, elle évolue par épisodes aigus ou poussées.
Son origine est auto-immune. Par erreur, les défenses de l’organisme attaquent les cellules épithéliales. Cela conduit aux lésions caractéristiques de la maladie.
En raison de sa nature auto-immune, il n’est pas rare qu’elle apparaisse chez des personnes qui présentent d’autres troubles de leur système de défense. Un lien a également été trouvé avec des patients atteints d’hépatite C.
Le lichen plan oral n’est pas contagieux, il ne se transmet donc pas entre humains. De plus, son évolution est chronique, de sorte que les personnes concernées doivent trouver des moyens de gérer les symptômes lorsque des poussées surviennent.
Dans le langage, les manifestations les plus fréquentes sont les suivantes :
- Taches blanchâtres surélevées.
- Plaies ou ulcères.
- Lésions rougeâtres douloureuses.
La simple présence de symptômes peut ne pas être suffisante pour un diagnostic définitif de lichen plan sur la langue. Le dentiste peut demander une biopsie des lésions pour certifier sa suspicion. De plus, des analyses immunologiques peuvent être effectuées sur l’échantillon pour déterminer certaines protéines typiques de la maladie, ce qui augmente la sécurité du diagnostic.
Selon les antécédents du patient et l’évaluation faite par le professionnel dans le contexte, il sera pertinent ou non de demander des analyses de sang. Ceci dans le but de suivre les maladies qui peuvent être associées et qui sont plus graves. Pour cette raison, les tests pour l’hépatite C et les pathologies auto-immunes telles que le lupus érythémateux disséminé sont généralement indiqués.
Le lichen plan buccal peut-il devenir malin?
Il existe suffisamment d’éléments scientifiques pour établir que le lichen plan buccal a un potentiel malin. Selon les statistiques, environ 1% des patients atteints de la maladie évoluent vers un cancer de la bouche. Et d’une manière particulière, cela se produit lorsque les lésions se déposent sur la langue.
Il existe d’autres facteurs de risque qui augmentent le risque de malignité :
- Être du sexe féminin.
- Fumer.
- Boire de l’alcool.
- Avoir des infections par le champignon Candida spp. dans la bouche à répétition.
- Être infecté par le VIH ou le virus de l’hépatite C.
Existe-t-il un traitement?
Il n’existe pas de traitement curatif du lichen plan buccal. Ce qui est indiqué, ce sont des médicaments et des mesures d’hygiène diététique qui atténuent l’inconfort.
Les anti-inflammatoires sont les médicaments de choix et peuvent être administrés par voie orale, topique ou par injection. Il existe également des principes actifs qui stimulent la fonction immunitaire, comme le tacrolimus, avec des résultats acceptables.
3. Traumatisme de la langue
Le traumatisme de la langue est l’une des maladies les plus courantes de cet organe et la plupart d’entre nous peuvent le certifier avec notre expérience. Il est très probable que nous nous soyons déjà mordus en mangeant ou que nous nous soyons brûlés avec des aliments très chauds.
Ces blessures ne surviennent généralement pas chez les adultes. Parfois, il y a un petit saignement qui s’arrête presque immédiatement, tandis que d’autres fois, il y a une hypersensibilité ou un muguet dans la région, comme ceux que nous avons déjà expliqués.
Cependant, il existe des cas chroniques de traumatisme de la langue. Ceci est fréquent chez les personnes souffrant de malocclusion dentaire, qui du fait de la mauvaise position de leurs dents, provoquent inconsciemment des blessures à leur langue.
Dans certains cas, le traumatisme entraîne des ulcères chroniques qui ne semblent pas guérir et saignent fréquemment. Bien sûr, le traitement se concentre sur la résolution de la malocclusion afin que la langue résorbe les lésions d’elle-même.
Les traumatismes de la langue peuvent également être causés par la présence de prothèses dentaires ou d’appareils orthodontiques mal adaptés, notamment lorsque des bagues sont utilisées sur la face linguale des dents. Un frottement constant avec des arêtes vives ou des points irréguliers provoque des blessures à la langue.
Une autre situation particulière est la pratique de certains sports qui augmentent le risque de traumatisme de la langue. Parmi eux, il convient de mentionner les suivants :
- Karaté.
- Hand-ball.
- Basket-ball.
- Ski.
Traumatisme de la langue et cancer de la bouche
Comme pour le lichen plan buccal, une association a été trouvée entre l’irritation chronique de la muqueuse buccale et le développement d’une pathologie néoplasique. En particulier, il semble que le cancer du bord de la langue soit susceptible de se déclencher après des traumatismes répétés dans cette zone.
Par conséquent, il est extrêmement important d’identifier les facteurs qui nuisent à la langue. Une résolution rapide pourrait prévenir une néoplasie à l’avenir.
4. Infection à Candida ou candidose de la langue

Enfin, la dernière des maladies les plus courantes de la langue est la candidose. C’est une infection qui peut se développer à l’intérieur de la bouche en raison de la colonisation par le champignon Candida albicans.
Les bébés, les personnes âgées, les porteurs de prothèses dentaires et les patients atteints de pathologies auto-immunes sont plus sensibles à ce champignon. En général, s’il s’agit d’une personne en bonne santé, il est très rare qu’il y ait des symptômes dus à la présence du micro-organisme.
Le signe caractéristique est un enduit blanchâtre qui se forme sur la langue. Il peut également se propager à d’autres régions buccales. Dans les zones où il n’y a pas de couverture blanche, une inflammation des tissus avec une couleur rouge et de petits saignements est notée.
Ce n’est pas une maladie grave de la langue, sauf si le patient a un système immunitaire très affaibli. Dans cette situation, le risque de complications est plus élevé. Le champignon peut effectivement se propager à l’œsophage et atteindre un compromis systémique.
La plupart du temps, le diagnostic se fait simplement en regardant les lésions. D’autres fois, il sera nécessaire de prélever un échantillon de la couche blanchâtre pour l’examiner attentivement au microscope.
Une fois la mycose confirmée, le traitement est effectué à base de nystatine. Il existe d’autres antifongiques qui peuvent être utilisés, comme le fluconazole.
Être attentif aux maladies les plus courantes de la langue
Au-delà de ces 4 maladies qui sont les plus courantes de la langue, il existe d’autres affections et symptômes de la bouche qu’il ne faut pas ignorer. Si vous avez des questions, prenez rendez-vous avec votre dentiste de confiance. Un diagnostic à temps peut éviter les complications et améliorer votre qualité de vie.
Les maladies les plus courantes de la langue peuvent sembler anodines ou sans importance, mais il est nécessaire d’y porter une attention particulière. Ce sont des images généralement bénignes, mais qui pourraient aussi cacher des symptômes de pathologies plus graves.
Parfois, la première consultation devant les signes évidents est précisée auprès d’un médecin généraliste. Cependant, la chose la plus indiquée serait de faire une consultation dentaire. Les professionnels de la santé bucco-dentaire sont formés pour identifier, diagnostiquer et traiter les affections de la langue.
Il est possible que les aphtes soient celles qui figurent en tête de liste des maladies les plus courantes de la langue. Mais on parlera aussi de lichen plan buccal, de traumatismes et d’infections.
1. Maladies de la langue: les aphtes
Les aphtes sur la langue sont très douloureux. Tous ceux qui en ont eu sauront de quoi nous parlons. Nous appelons “muguet” de petites ulcérations arrondies qui peuvent apparaître sur n’importe quel tissu mou de la bouche. Par conséquent, elles sont susceptibles de se développer sur la langue.
Elles peuvent avoir une couleur jaunâtre au début, puis évoluer vers le blanc. Elles sont entourées d’un halo inflammatoire rouge intense.
Parfois, il y a un seul muguet sur la langue (lorsque nous mordons en mâchant). D’autres fois, un groupe se développe qui peut ou non être proche l’un de l’autre, en plus de se rassembler.
Les causes des aphtes sont discutées dans le domaine scientifique. Bien que l’on sache que des traumatismes peuvent provoquer leur apparition, il n’y a aucune certitude quant aux substances liées au trouble. Certaines personnes sont plus sensibles à un aliment ou à un ingrédient, par exemple. Le stress doit également être considéré comme un déclencheur.
Les aphtes ne nécessitent pas de traitement car ils disparaissent d’eux-mêmes en une semaine. En effet, il est possible qu’un professionnel de la santé prescrive des analgésiques ou des anesthésiques locaux pour vous aider à faire face à l’inconfort.
Situation particulière avec les aphtes
Il existe une situation particulière qui est constituée par les aphtes majeurs, c’est-à-dire ceux qui font plus d’1 centimètre de diamètre et qui ont tendance à guérir en une semaine. Une incidence d’environ 20% de ces cas est estimée parmi tous ceux qui souffrent de muguet.
Le temps de cicatrisation est prolongé chez ces patients et peut atteindre 4 semaines. Ce qui complique la cicatrisation et augmente la possibilité de laisser une trace à l’intérieur de la bouche.
Par conséquent, chez les personnes qui ont une récidive de cette affection, une approche plus intensive du traitement est préférable, avec des médicaments topiques et des anti-inflammatoires systémiques si le dentiste le considère.
Deux formes cliniques particulières d’aphtes sont les suivantes :
- Aphtose bipolaire de Newman : des ulcérations apparaissent simultanément dans la bouche et dans la région génitale.
- Maladie de Sutton : Le muguet est situé près d’une glande salivaire mineure.
Diagnostic différentiel des aphtes
Bien qu’il semble que ce soit l’une des maladies les plus courantes de la langue et qu’elle ne présente pas de complications majeures pour le diagnostic, il faut comprendre qu’elle peut être confondue avec d’autres troubles. En effet, il convient de réaliser une anamnèse claire et concise pour ne pas la négliger.
Les processus oncologiques et les manifestations de maladies systémiques qui pourraient se manifester sur la langue doivent être exclus. L’un de ces problèmes est la maladie intestinale inflammatoire.
D’autre part, plusieurs rapports ont indiqué que l’infection au COVID-19 a généré des symptômes buccaux. Parmi eux, les aphtes occupaient la première place dans les statistiques de prévalence.
2. Maladies de la langue: Lichen plan oral

Le lichen plan buccal est une pathologie des muqueuses et de la peau. Elle est chronique et peut affecter les tissus mous de la bouche, y compris la langue. En général, elle évolue par épisodes aigus ou poussées.
Son origine est auto-immune. Par erreur, les défenses de l’organisme attaquent les cellules épithéliales. Cela conduit aux lésions caractéristiques de la maladie.
En raison de sa nature auto-immune, il n’est pas rare qu’elle apparaisse chez des personnes qui présentent d’autres troubles de leur système de défense. Un lien a également été trouvé avec des patients atteints d’hépatite C.
Le lichen plan oral n’est pas contagieux, il ne se transmet donc pas entre humains. De plus, son évolution est chronique, de sorte que les personnes concernées doivent trouver des moyens de gérer les symptômes lorsque des poussées surviennent.
Dans le langage, les manifestations les plus fréquentes sont les suivantes :
- Taches blanchâtres surélevées.
- Plaies ou ulcères.
- Lésions rougeâtres douloureuses.
La simple présence de symptômes peut ne pas être suffisante pour un diagnostic définitif de lichen plan sur la langue. Le dentiste peut demander une biopsie des lésions pour certifier sa suspicion. De plus, des analyses immunologiques peuvent être effectuées sur l’échantillon pour déterminer certaines protéines typiques de la maladie, ce qui augmente la sécurité du diagnostic.
Selon les antécédents du patient et l’évaluation faite par le professionnel dans le contexte, il sera pertinent ou non de demander des analyses de sang. Ceci dans le but de suivre les maladies qui peuvent être associées et qui sont plus graves. Pour cette raison, les tests pour l’hépatite C et les pathologies auto-immunes telles que le lupus érythémateux disséminé sont généralement indiqués.
Le lichen plan buccal peut-il devenir malin?
Il existe suffisamment d’éléments scientifiques pour établir que le lichen plan buccal a un potentiel malin. Selon les statistiques, environ 1% des patients atteints de la maladie évoluent vers un cancer de la bouche. Et d’une manière particulière, cela se produit lorsque les lésions se déposent sur la langue.
Il existe d’autres facteurs de risque qui augmentent le risque de malignité :
- Être du sexe féminin.
- Fumer.
- Boire de l’alcool.
- Avoir des infections par le champignon Candida spp. dans la bouche à répétition.
- Être infecté par le VIH ou le virus de l’hépatite C.
Existe-t-il un traitement?
Il n’existe pas de traitement curatif du lichen plan buccal. Ce qui est indiqué, ce sont des médicaments et des mesures d’hygiène diététique qui atténuent l’inconfort.
Les anti-inflammatoires sont les médicaments de choix et peuvent être administrés par voie orale, topique ou par injection. Il existe également des principes actifs qui stimulent la fonction immunitaire, comme le tacrolimus, avec des résultats acceptables.
3. Traumatisme de la langue
Le traumatisme de la langue est l’une des maladies les plus courantes de cet organe et la plupart d’entre nous peuvent le certifier avec notre expérience. Il est très probable que nous nous soyons déjà mordus en mangeant ou que nous nous soyons brûlés avec des aliments très chauds.
Ces blessures ne surviennent généralement pas chez les adultes. Parfois, il y a un petit saignement qui s’arrête presque immédiatement, tandis que d’autres fois, il y a une hypersensibilité ou un muguet dans la région, comme ceux que nous avons déjà expliqués.
Cependant, il existe des cas chroniques de traumatisme de la langue. Ceci est fréquent chez les personnes souffrant de malocclusion dentaire, qui du fait de la mauvaise position de leurs dents, provoquent inconsciemment des blessures à leur langue.
Dans certains cas, le traumatisme entraîne des ulcères chroniques qui ne semblent pas guérir et saignent fréquemment. Bien sûr, le traitement se concentre sur la résolution de la malocclusion afin que la langue résorbe les lésions d’elle-même.
Les traumatismes de la langue peuvent également être causés par la présence de prothèses dentaires ou d’appareils orthodontiques mal adaptés, notamment lorsque des bagues sont utilisées sur la face linguale des dents. Un frottement constant avec des arêtes vives ou des points irréguliers provoque des blessures à la langue.
Une autre situation particulière est la pratique de certains sports qui augmentent le risque de traumatisme de la langue. Parmi eux, il convient de mentionner les suivants :
- Karaté.
- Hand-ball.
- Basket-ball.
- Ski.
Traumatisme de la langue et cancer de la bouche
Comme pour le lichen plan buccal, une association a été trouvée entre l’irritation chronique de la muqueuse buccale et le développement d’une pathologie néoplasique. En particulier, il semble que le cancer du bord de la langue soit susceptible de se déclencher après des traumatismes répétés dans cette zone.
Par conséquent, il est extrêmement important d’identifier les facteurs qui nuisent à la langue. Une résolution rapide pourrait prévenir une néoplasie à l’avenir.
4. Infection à Candida ou candidose de la langue

Enfin, la dernière des maladies les plus courantes de la langue est la candidose. C’est une infection qui peut se développer à l’intérieur de la bouche en raison de la colonisation par le champignon Candida albicans.
Les bébés, les personnes âgées, les porteurs de prothèses dentaires et les patients atteints de pathologies auto-immunes sont plus sensibles à ce champignon. En général, s’il s’agit d’une personne en bonne santé, il est très rare qu’il y ait des symptômes dus à la présence du micro-organisme.
Le signe caractéristique est un enduit blanchâtre qui se forme sur la langue. Il peut également se propager à d’autres régions buccales. Dans les zones où il n’y a pas de couverture blanche, une inflammation des tissus avec une couleur rouge et de petits saignements est notée.
Ce n’est pas une maladie grave de la langue, sauf si le patient a un système immunitaire très affaibli. Dans cette situation, le risque de complications est plus élevé. Le champignon peut effectivement se propager à l’œsophage et atteindre un compromis systémique.
La plupart du temps, le diagnostic se fait simplement en regardant les lésions. D’autres fois, il sera nécessaire de prélever un échantillon de la couche blanchâtre pour l’examiner attentivement au microscope.
Une fois la mycose confirmée, le traitement est effectué à base de nystatine. Il existe d’autres antifongiques qui peuvent être utilisés, comme le fluconazole.
Être attentif aux maladies les plus courantes de la langue
Au-delà de ces 4 maladies qui sont les plus courantes de la langue, il existe d’autres affections et symptômes de la bouche qu’il ne faut pas ignorer. Si vous avez des questions, prenez rendez-vous avec votre dentiste de confiance. Un diagnostic à temps peut éviter les complications et améliorer votre qualité de vie.
- Alaizari, N. A., et al. “Hepatitis C virus infections in oral lichen planus: a systematic review and meta‐analysis.” Australian dental journal 61.3 (2016): 282-287.
- Asensi Anta, E., et al. “Factores asociados a la malignización del liquen plano oral. Revisión de la literatura.” Avances en Odontoestomatología 35.3 (2019): 131-137.
- Bombeccari, G., et al. “Large oral ulcer of tongue related to dental trauma.” (2017): 51-54.
- Egg-Merino, Antonella, Vanessa Ortega-Pachas, and Manuel Antonio Mattos-Vela. “¿ Qué repercusiones tiene la infección por COVID-19 en la cavidad bucal?.” Revista Estomatológica Herediana 32.2 (2022): 203-204.
- Gómez, Alexis Siré, Carlos Albornoz López del Castillo, and Yanelys Cabrera Villalobos. “Síndrome de sutton.” Archivo Médico Camagüey 6.5 (2015).
- Ineichen, Jasmin, et al. “Dental trauma and tongue injuries in professional alpine ski racing—A worldwide survey.” Dental traumatology 37.3 (2021): 414-418.
- Jajam Maturana, M., and S. Niklander Ebensperger. “Liquen plano oral: recomendaciones para su diagnóstico y tratamiento.” Avances en Odontoestomatología 38.1 (2022): 30-39.
- Lyu, Xin, et al. “Efficacy of nystatin for the treatment of oral candidiasis: a systematic review and meta-analysis.” Drug design, development and therapy 10 (2016): 1161.
- Millsop, Jillian W., and Nasim Fazel. “Oral candidiasis.” Clinics in dermatology 34.4 (2016): 487-494.
- Otero Rey, E., et al. “Candidiasis oral en el paciente mayor.” Avances en odontoestomatología 31.3 (2015): 135-148.
- Rojas, Maria Elena Pereda, Yamily González Cardona, and Luis Wilfrido Torres Herrera. “Actualización sobre liquen plano bucal.” Correo Científico Médico de Holguín 20.3 (2016): 539-555.
- Singhvi, Hitesh Rajendra, Akshat Malik, and Pankaj Chaturvedi. “The role of chronic mucosal trauma in oral cancer: A review of literature.” Indian Journal of Medical and Paediatric Oncology 38.01 (2017): 44-50.
- Tomaz, Aline, et al. “Potencial de transformación maligna del liquen plano oral: estudio retrospectivo.” International journal of odontostomatology 9.3 (2015): 511-517.
- Vaillant, L., M. Samimi, and D. Parent. “Aftas, aftosis, enfermedad de Behçet.” EMC-Dermatología 50.2 (2016): 1-14.
- Weber, P., and F. Pascal. “Aftas y aftosis.” EMC-Tratado de Medicina 21.4 (2017): 1-7.
- Ybarra, Patricia María, Dematología Médica Homeópata, and Adjunta Fundación Médica Homeopática Vitalis. “ESTOMATITIS y AFTAS: Actualización Clínica y Revisión de Rúbricas Repertoriales.”
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.