Vertigini: sintomi, cause e trattamento

Le vertigini vengono descritte come un capogiro, una falsa sensazione di movimento. Spesso sono accompagnate da perdita dell’equilibrio, nausea e vomito. Possono presentarsi in modo sporadico o cronico.
Le cause sono di varia natura. A seconda della struttura coinvolta, possono essere classificate in centrali e periferiche. Una volta individuato il problema, il medico sarà in grado di indicare il percorso da seguire.
Il trattamento comprende l’assunzione di farmaci di diverso tipo, talvolta impiegati anche per altri usi clinici più comuni. Se siete interessati a saperne di più, continuate a leggere.
Che cosa sono le vertigini?
Non esiste una sola definizione. Si tratta, in realtà, di un termine generico che può essere riferito a diverse condizione. In generale, è un sintomo caratterizzato da una sensazione di instabilità e accompagnato da una falsa percezione di movimento.
Non è da considerare una malattia, ma il risultato di un quadro clinico. Sono quindi diverse le cause che possono essere suddivise in centrali e periferiche.
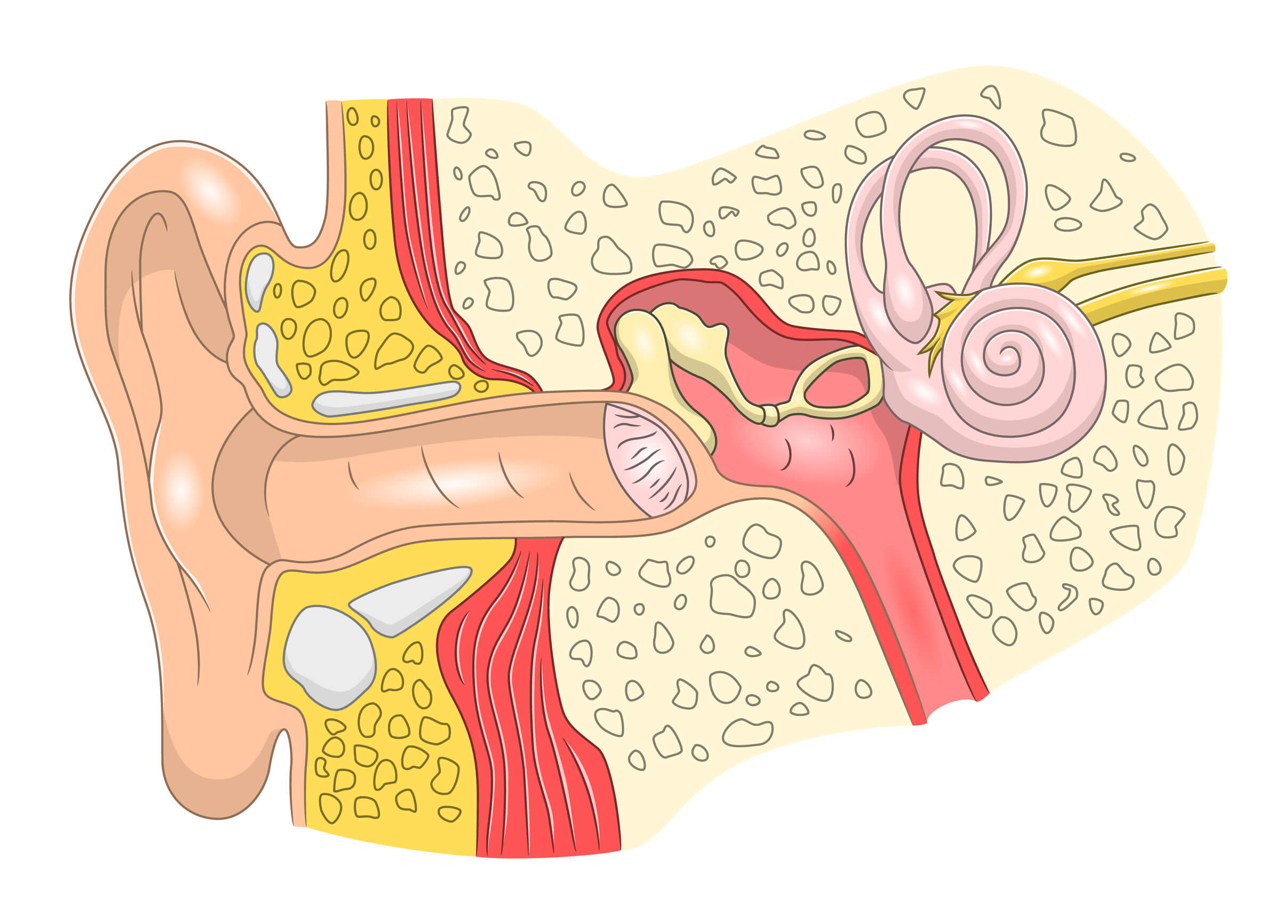
Per capire meglio le vertigini, è importante considerare le strutture anatomiche legate alla sensazione di stabilità. La base della sua integrità sembra risiedere nel sistema nervoso. Questo comprende strutture cerebrali e nervi che trasmettono informazioni attraverso impulsi elettrici.
Anche nell’orecchio interno ci sono strutture minuscole ma complesse, che partecipano alla stabilità. Sono responsabili della raccolta delle informazioni grazie al movimento di piccole particelle, influenzate da movimenti rotatori e lineari.
Le strutture all’interno dell’orecchio costituiscono l’apparato vestibolare che comprende i canali semicircolari, l’utricolo e il sacculo. Questi organi comunicano in modi diversi e forniscono informazioni catturate dal nervo vestibolococleare, noto anche come ottavo nervo cranico. Le informazioni sono quindi dirette ai centri cerebrali specializzati.

Quanto è comune questa condizione?
La vertigine è una causa comune di visita al pronto soccorso, soprattutto quando l’esordio è improvviso ed è accompagnato da altri sintomi. Secondo un recente articolo di revisione (2019), è il terzo sintomo più comune trattato in ambito ospedaliero.
Tant’è che, secondo dati epidemiologici raccolti negli USA, la sindrome vestibolare acuta associata a vertigini potrebbe giustificare fino a 800.000 visite annuali al pronto soccorso.
Nella sola Italia invece, circa 500mila persone soffrono di vertigini e capogiri.
Principali sintomi
In generale, i pazienti riferiscono instabilità quando tengono gli occhi aperti. Di solito, nonostante la persona sia ferma, avverte una sensazione di movimento con perdita di equilibrio e rischio di caduta.
In alcuni casi, le vertigini sono innescate da situazioni come lo stress, che ha anche altri effetti negativi sulla salute.
Spesso i pazienti devono tenere gli occhi chiusi per raggiungere la stabilità, preferendo posizioni a riposo per evitare una ricaduta. Nausea e vomito sono sintomi comuni che portano a un notevole abbassamento nella qualità della vita.
A seconda dell’origine, le vertigini sono talvolta associate anche ad altri sintomi. Le cause possono essere centrali o periferiche, in base alla struttura anatomica compromessa. Nel primo caso sono gli organi del sistema nervoso centrale, mentre nel secondo è presente una lesione dell’apparato vestibolare (nell’orecchio interno).
A seconda della causa, i sintomi possono essere:
- Origine centrale: mal di testa, movimenti anormali e grave instabilità. I sintomi di solito compaiono in modo progressivo e la durata è costante.
- Origine periferica: predominano nausea, vomito e abbondante sudorazione. In genere sono aggravati dai movimenti e appaiono in modo intermittente o parossistico.
Cause delle vertigini
Alcune delle cause più comuni, in base alla struttura coinvolta, sono:
Periferiche
Le quattro condizioni più frequenti sono:
- Vertigine posizionale parossistica benigna: è la causa più comune per le vertigini. È caratterizzata da episodi di durata inferiore a un minuto innescati da alcune posizioni. Di solito non richiede trattamento. È più frequente negli episodi di otite media, nei traumi o in età avanzata.
- Neurite vestibolare: è l’infiammazione del nervo vestibolare. Di solito si presenta in modo brusco; è unilaterale e raramente presenta sintomi associati come l’acufene. Una delle ipotesi più accettate è la riattivazione del virus dell’herpes (HSV-1) acquisito durante una precedente infezione; di solito si verifica nei mesi più freddi dell’anno.
- Malattia di Ménière: è prodotta dall’accumulo di liquido all’interno dell’orecchio interno, noto come endolinfa. Genera attacchi di vertigini acuti, associati a una temporanea diminuzione della capacità uditiva e tinnito (la percezione di rumore o di suoni acuti).
- Fistola perilinfatica: è un difetto anatomico che si manifesta in genere dopo alcuni interventi, come la stapedectomia, o a seguito di un trauma localizzato. Il trattamento è chirurgico e nella maggior parte dei casi il recupero è buono.
Centrali
A differenza del gruppo precedente, le vertigini di origine centrale non hanno così tante cause associate. Di solito sono dovute a due sindromi ben distinte: emicrania vestibolare e infarto vertebro-basilare. Entrambe condividono un’origine vascolare.
L’emicrania vestibolare è caratterizzata da un forte mal di testa che non risponde ai comuni analgesici (come il paracetamolo). Può durare diverse ore senza mostrare miglioramenti significativi; si pensa che sia dovuta alla vasodilatazione e alla costrizione dei vasi cerebrali.
Come altre forme di emicrania, è accompagnata da altri sintomi. In questo caso le vertigini sono più intense e possono essere addirittura più invalidanti del mal di testa. Possono presentarsi sia con l’esecuzione di movimenti della testa (rotazioni) che a riposo.
Tra gli altri sintomi si possono avvertire tinnito, riduzione dell’udito e intolleranza ai suoni forti; ciò in parte a causa del dolore prodotto dall’emicrania.
L’infarto vertebro-basilare è incluso nel gruppo delle malattie cerebrovascolari. È dovuto all’ostruzione di uno dei vasi del sistema vestibolare, fatto che può causare uno dei sintomi sopra citati.
La differenza con l’emicrania è il coinvolgimento delle capacità motorie e sensoriali, che a seconda del vaso colpito può essere più o meno evidente. Al contrario di molte delle malattie che abbiamo citato, l’infarto vertebro-basilare può essere fatale, soprattutto nelle persone anziane. L’aterosclerosi è un comune fattore di rischio.
Diagnosi
Nonostante esistano test complementari, nella maggior parte dei casi si procede a una diagnosi clinica. Attraverso il colloquio con il paziente e un esame fisico neurologico, il medico determinerà l’origine della lesione che causa i sintomi.
A seconda dei sintomi, il medico può richiedere i seguenti esami:
- Audiometria: permette di misurare la qualità dell’udito nei pazienti che presentano anche vertigini occasionali.
- Timpanometria: è simile alla precedente, sebbene lo scopo sia cercare alterazioni anatomiche e funzionali nell’orecchio medio e nel timpano.
- Elettronistagmografia: valutando i movimenti oculari – noti come nistagmo -, è possibile determinare la causa di alcune condizioni, tra cui vertigini e capogiri.
- Tomografia computerizzata: permette di visualizzare aree di infarto nei primi istanti di un infarto vertebro-basilare; molto utile per altre malattie cerebrovascolari.
- Risonanza magnetica nucleare: è una tecnica di imaging che non emette radiazioni; viene utilizzata per studiare in dettaglio le strutture nervose.
Trattamento delle vertigini
Esistono opzioni terapeutiche farmacologiche e non farmacologiche. La scelta dipende dalla causa, motivo per cui l’automedicazione di solito non è efficace. I farmaci, a cui faremo riferimento, hanno lo scopo di ridurre le vertigini in modo temporaneo.
Alcuni medicinali agiscono sulle vie nervose di trasmissione degli stimoli legati all’equilibrio. Altri hanno la capacità di interagire con i recettori cerebrali e modulare l’attività di alcuni neurotrasmettitori. Sono usati in genere per altri scopi, ma sono anche efficaci nel trattamento delle vertigini.
- Antistaminici: come suggerisce il nome, bloccano gli effetti dell’istamina. Sono utilizzati di solito per ridurre i sintomi allergici. Possono causare sonno come effetto avverso, in particolare negli anziani.
- Anticolinergici: funzionano in modo simile al gruppo precedente, ma vanno a bloccare gli effetti dell’acetilcolina.
- Antagonisti dopaminergici: bloccano l’azione della dopamina. Contrastano la nausea e il vomito. Molti di questi farmaci hanno anche un effetto antistaminico. Un esempio è la tietilperazina.
- Quando si sospetta una causa vascolare, può essere utile l’assunzione di vasodilatatori. Promuovono un aumento del flusso sanguigno alle strutture dell’apparato vestibolare. La betaistina è un tipico esempio.
Da quale specialista andare?
Sono diversi gli specialisti in grado di diagnosticare l’origine delle vertigini. È possibile che nei servizi di emergenza il primo contatto avvenga con un medico generico o un internista. In alcuni casi il medico indirizzerà allo specialista per studi più specifici e per il follow-up.
Neurologi, otorinolaringoiatri e geriatri sono alcuni degli specialisti che si occupano di individuare le cause delle vertigini.
Le vertigini devono essere diagnosticate e trattate precocemente
Le vertigini sono solo un sintomo di una condizione sottostante. Sebbene siano raramente pericolose, possono diminuire in modo notevole la qualità della vita. Andare dal medico il prima possibile per risalire alla causa permette di risolvere il problema più velocemente.
Le vertigini vengono descritte come un capogiro, una falsa sensazione di movimento. Spesso sono accompagnate da perdita dell’equilibrio, nausea e vomito. Possono presentarsi in modo sporadico o cronico.
Le cause sono di varia natura. A seconda della struttura coinvolta, possono essere classificate in centrali e periferiche. Una volta individuato il problema, il medico sarà in grado di indicare il percorso da seguire.
Il trattamento comprende l’assunzione di farmaci di diverso tipo, talvolta impiegati anche per altri usi clinici più comuni. Se siete interessati a saperne di più, continuate a leggere.
Che cosa sono le vertigini?
Non esiste una sola definizione. Si tratta, in realtà, di un termine generico che può essere riferito a diverse condizione. In generale, è un sintomo caratterizzato da una sensazione di instabilità e accompagnato da una falsa percezione di movimento.
Non è da considerare una malattia, ma il risultato di un quadro clinico. Sono quindi diverse le cause che possono essere suddivise in centrali e periferiche.
Per capire meglio le vertigini, è importante considerare le strutture anatomiche legate alla sensazione di stabilità. La base della sua integrità sembra risiedere nel sistema nervoso. Questo comprende strutture cerebrali e nervi che trasmettono informazioni attraverso impulsi elettrici.
Anche nell’orecchio interno ci sono strutture minuscole ma complesse, che partecipano alla stabilità. Sono responsabili della raccolta delle informazioni grazie al movimento di piccole particelle, influenzate da movimenti rotatori e lineari.
Le strutture all’interno dell’orecchio costituiscono l’apparato vestibolare che comprende i canali semicircolari, l’utricolo e il sacculo. Questi organi comunicano in modi diversi e forniscono informazioni catturate dal nervo vestibolococleare, noto anche come ottavo nervo cranico. Le informazioni sono quindi dirette ai centri cerebrali specializzati.

Quanto è comune questa condizione?
La vertigine è una causa comune di visita al pronto soccorso, soprattutto quando l’esordio è improvviso ed è accompagnato da altri sintomi. Secondo un recente articolo di revisione (2019), è il terzo sintomo più comune trattato in ambito ospedaliero.
Tant’è che, secondo dati epidemiologici raccolti negli USA, la sindrome vestibolare acuta associata a vertigini potrebbe giustificare fino a 800.000 visite annuali al pronto soccorso.
Nella sola Italia invece, circa 500mila persone soffrono di vertigini e capogiri.
Principali sintomi
In generale, i pazienti riferiscono instabilità quando tengono gli occhi aperti. Di solito, nonostante la persona sia ferma, avverte una sensazione di movimento con perdita di equilibrio e rischio di caduta.
In alcuni casi, le vertigini sono innescate da situazioni come lo stress, che ha anche altri effetti negativi sulla salute.
Spesso i pazienti devono tenere gli occhi chiusi per raggiungere la stabilità, preferendo posizioni a riposo per evitare una ricaduta. Nausea e vomito sono sintomi comuni che portano a un notevole abbassamento nella qualità della vita.
A seconda dell’origine, le vertigini sono talvolta associate anche ad altri sintomi. Le cause possono essere centrali o periferiche, in base alla struttura anatomica compromessa. Nel primo caso sono gli organi del sistema nervoso centrale, mentre nel secondo è presente una lesione dell’apparato vestibolare (nell’orecchio interno).
A seconda della causa, i sintomi possono essere:
- Origine centrale: mal di testa, movimenti anormali e grave instabilità. I sintomi di solito compaiono in modo progressivo e la durata è costante.
- Origine periferica: predominano nausea, vomito e abbondante sudorazione. In genere sono aggravati dai movimenti e appaiono in modo intermittente o parossistico.
Cause delle vertigini
Alcune delle cause più comuni, in base alla struttura coinvolta, sono:
Periferiche

Le quattro condizioni più frequenti sono:
- Vertigine posizionale parossistica benigna: è la causa più comune per le vertigini. È caratterizzata da episodi di durata inferiore a un minuto innescati da alcune posizioni. Di solito non richiede trattamento. È più frequente negli episodi di otite media, nei traumi o in età avanzata.
- Neurite vestibolare: è l’infiammazione del nervo vestibolare. Di solito si presenta in modo brusco; è unilaterale e raramente presenta sintomi associati come l’acufene. Una delle ipotesi più accettate è la riattivazione del virus dell’herpes (HSV-1) acquisito durante una precedente infezione; di solito si verifica nei mesi più freddi dell’anno.
- Malattia di Ménière: è prodotta dall’accumulo di liquido all’interno dell’orecchio interno, noto come endolinfa. Genera attacchi di vertigini acuti, associati a una temporanea diminuzione della capacità uditiva e tinnito (la percezione di rumore o di suoni acuti).
- Fistola perilinfatica: è un difetto anatomico che si manifesta in genere dopo alcuni interventi, come la stapedectomia, o a seguito di un trauma localizzato. Il trattamento è chirurgico e nella maggior parte dei casi il recupero è buono.
Centrali
A differenza del gruppo precedente, le vertigini di origine centrale non hanno così tante cause associate. Di solito sono dovute a due sindromi ben distinte: emicrania vestibolare e infarto vertebro-basilare. Entrambe condividono un’origine vascolare.
L’emicrania vestibolare è caratterizzata da un forte mal di testa che non risponde ai comuni analgesici (come il paracetamolo). Può durare diverse ore senza mostrare miglioramenti significativi; si pensa che sia dovuta alla vasodilatazione e alla costrizione dei vasi cerebrali.
Come altre forme di emicrania, è accompagnata da altri sintomi. In questo caso le vertigini sono più intense e possono essere addirittura più invalidanti del mal di testa. Possono presentarsi sia con l’esecuzione di movimenti della testa (rotazioni) che a riposo.
Tra gli altri sintomi si possono avvertire tinnito, riduzione dell’udito e intolleranza ai suoni forti; ciò in parte a causa del dolore prodotto dall’emicrania.
L’infarto vertebro-basilare è incluso nel gruppo delle malattie cerebrovascolari. È dovuto all’ostruzione di uno dei vasi del sistema vestibolare, fatto che può causare uno dei sintomi sopra citati.
La differenza con l’emicrania è il coinvolgimento delle capacità motorie e sensoriali, che a seconda del vaso colpito può essere più o meno evidente. Al contrario di molte delle malattie che abbiamo citato, l’infarto vertebro-basilare può essere fatale, soprattutto nelle persone anziane. L’aterosclerosi è un comune fattore di rischio.
Diagnosi
Nonostante esistano test complementari, nella maggior parte dei casi si procede a una diagnosi clinica. Attraverso il colloquio con il paziente e un esame fisico neurologico, il medico determinerà l’origine della lesione che causa i sintomi.
A seconda dei sintomi, il medico può richiedere i seguenti esami:
- Audiometria: permette di misurare la qualità dell’udito nei pazienti che presentano anche vertigini occasionali.
- Timpanometria: è simile alla precedente, sebbene lo scopo sia cercare alterazioni anatomiche e funzionali nell’orecchio medio e nel timpano.
- Elettronistagmografia: valutando i movimenti oculari – noti come nistagmo -, è possibile determinare la causa di alcune condizioni, tra cui vertigini e capogiri.
- Tomografia computerizzata: permette di visualizzare aree di infarto nei primi istanti di un infarto vertebro-basilare; molto utile per altre malattie cerebrovascolari.
- Risonanza magnetica nucleare: è una tecnica di imaging che non emette radiazioni; viene utilizzata per studiare in dettaglio le strutture nervose.
Trattamento delle vertigini
Esistono opzioni terapeutiche farmacologiche e non farmacologiche. La scelta dipende dalla causa, motivo per cui l’automedicazione di solito non è efficace. I farmaci, a cui faremo riferimento, hanno lo scopo di ridurre le vertigini in modo temporaneo.
Alcuni medicinali agiscono sulle vie nervose di trasmissione degli stimoli legati all’equilibrio. Altri hanno la capacità di interagire con i recettori cerebrali e modulare l’attività di alcuni neurotrasmettitori. Sono usati in genere per altri scopi, ma sono anche efficaci nel trattamento delle vertigini.
- Antistaminici: come suggerisce il nome, bloccano gli effetti dell’istamina. Sono utilizzati di solito per ridurre i sintomi allergici. Possono causare sonno come effetto avverso, in particolare negli anziani.
- Anticolinergici: funzionano in modo simile al gruppo precedente, ma vanno a bloccare gli effetti dell’acetilcolina.
- Antagonisti dopaminergici: bloccano l’azione della dopamina. Contrastano la nausea e il vomito. Molti di questi farmaci hanno anche un effetto antistaminico. Un esempio è la tietilperazina.
- Quando si sospetta una causa vascolare, può essere utile l’assunzione di vasodilatatori. Promuovono un aumento del flusso sanguigno alle strutture dell’apparato vestibolare. La betaistina è un tipico esempio.
Da quale specialista andare?
Sono diversi gli specialisti in grado di diagnosticare l’origine delle vertigini. È possibile che nei servizi di emergenza il primo contatto avvenga con un medico generico o un internista. In alcuni casi il medico indirizzerà allo specialista per studi più specifici e per il follow-up.
Neurologi, otorinolaringoiatri e geriatri sono alcuni degli specialisti che si occupano di individuare le cause delle vertigini.
Le vertigini devono essere diagnosticate e trattate precocemente
Le vertigini sono solo un sintomo di una condizione sottostante. Sebbene siano raramente pericolose, possono diminuire in modo notevole la qualità della vita. Andare dal medico il prima possibile per risalire alla causa permette di risolvere il problema più velocemente.
- Alcalá T, Lambert M, Suárez A. Enfoque clínico del vértigo desde la Atención Primaria de Salud. Revista Habanera de Ciencias Médicas 2014;13(3):394-405.
- Harari N, Roa F. Vértigo: revisión de los principales trastornos periféricos y centrales. An Med (Mex) 2019;64(4):290-296.
- Lopez-Escamez J, et al. Criterios diagnósticos de enfermedad de Menière. Documento de consenso de la Bárány Society, la Japan Society for Equilibrium Research, la European Academy of Otology and Neurotology (EAONO), la American Academy of Otolaryngology-Head and Neck Surgery (AAO-HNS) y la Korean Balance Society. Acta Otorrinolaringológica Española 2016;67(1):1-7.
- Martín-Aragón S, Bermejo-Bescós P. Vértigo. Tratamiento farmacológico. Of 2010;29(1):74-78.
- Romero F. Neuronitis vestibular. Faso 2015;22(1):61-64.
- Saber A, et al. Small strokes causing severe vertigo. Frequency of false-negative MRIs and nonlacunar mechanisms. Neurology 2014;83:169-173.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.