Medicamentos hipoglicêmicos: o que são e que tipos existem

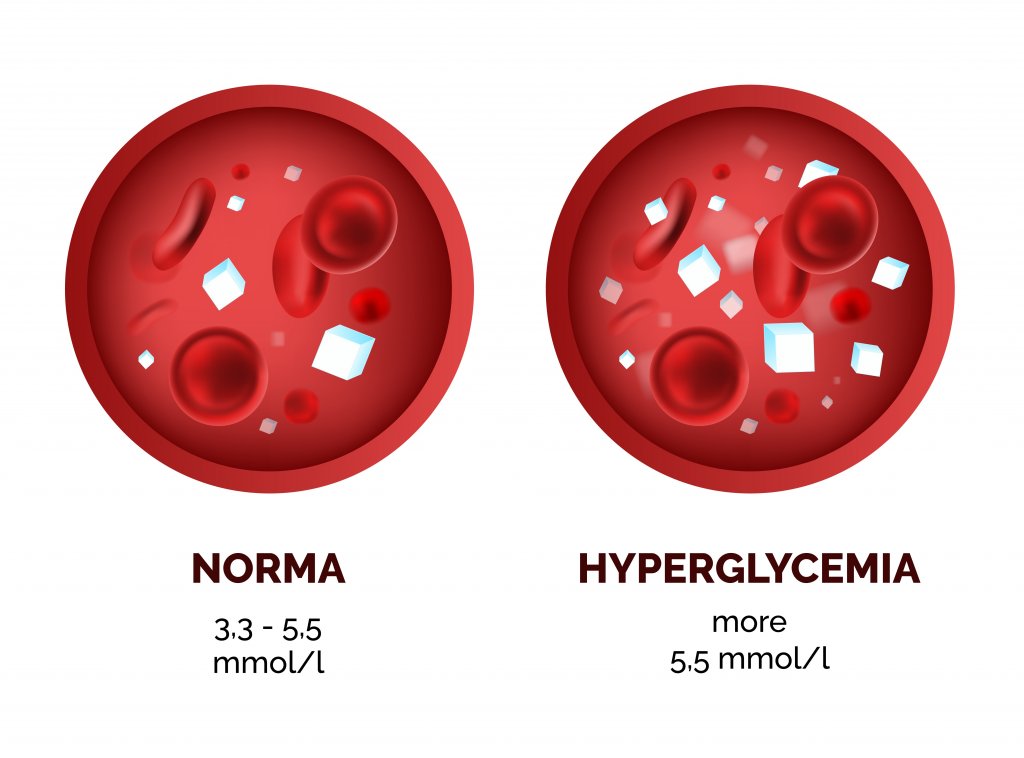
O diabetes mellitus (DM) é um distúrbio do metabolismo dos carboidratos caracterizado pela hiperglicemia crônica. A fisiopatologia desta doença descreve um déficit na secreção e/ou atividade da insulina. Geralmente esse problema é tratado com medicamentos hipoglicêmicos.
Dentro desta doença se distinguem principalmente dois tipos:
- DM tipo 1: aparece em idade precoce, o paciente apresenta destruição das células β pancreáticas, que são as células que secretam insulina e, portanto, essas pessoas dependem da administração de insulina exógena para sobreviver.
- DM tipo 2: este tipo de diabetes surge em idade avançada, tem uma prevalência muito maior e pode se desenvolver por várias causas.
Para o tratamento dessa doença também deve ser considerada uma dieta específica e a prática de exercícios físicos regulares.

Medicamentos hipoglicêmicos
São aqueles que, por diferentes mecanismos, conseguem baixar os níveis de glicose no sangue.
Insulina
É o agente hipoglicemiante por excelência, o corpo humano é capaz de sintetizá-la naturalmente nas células β pancreáticas. A secreção da insulina é desencadeada principalmente pelo estímulo que provoca o aumento dos níveis de glicose no sangue.
A insulina é um hormônio anabólico que favorece a captação, utilização e armazenamento de glicose, aminoácidos e lipídios após a alimentação. Ela também inibe os processos catabólicos como a quebra de glicogênio, gorduras e proteínas.
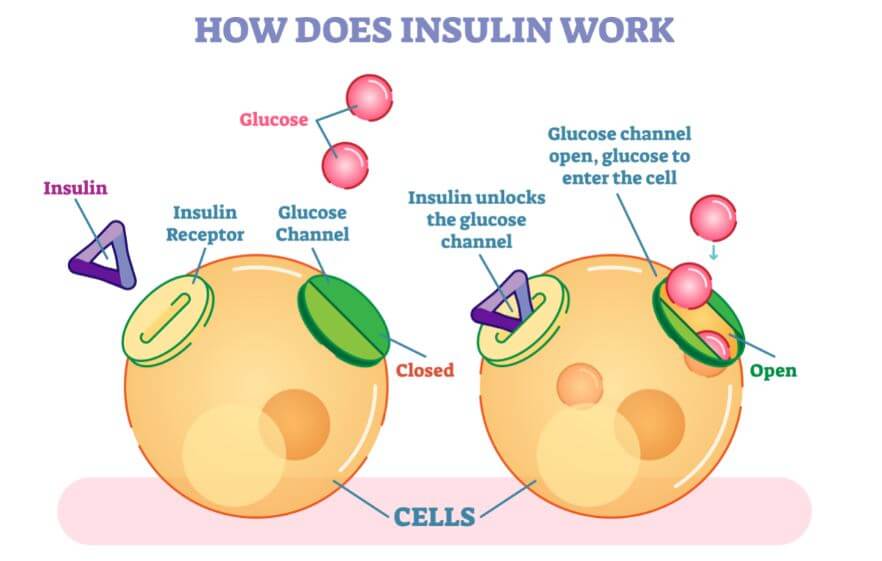
Esse hormônio reduz os níveis de glicose no sangue como resultado do aumento da captação desse hormônio pelos tecidos e da diminuição da sua liberação pelo fígado.
Para conseguir a captação periférica da glicose pelo tecido adiposo e muscular, a insulina ativa o transportador celular GLUT4, que provoca a entrada da glicose e seu armazenamento nas células desses tecidos.
Todas as insulinas comercializadas são praticamente iguais ao hormônio original que o corpo humano sintetiza naturalmente, mas foram feitas modificações para atingir uma cinética diferente em cada uma delas.
Tipos de insulina
- Insulina regular: é a única que pode ser administrada por via intramuscular ou endovenosa além da via subcutânea, que é a mais utilizada. Tem ação rápida e deve ser administrada 15-30 minutos antes das refeições.
- Lis-Pro e Aspart: são análogas da insulina humana e têm ação ultracurta, portanto devem ser administradas imediatamente antes das refeições.
- Insulina de ação ampla: usada para atingir os níveis basais de insulina. Ela deve ser injetada 30-45 minutos antes da ingestão de alimentos ou ao deitar.
- NPH: insulina neutra associada a cristais de protamina.
- Insulina lenta: alcança um atraso na absorção e uma atividade prolongada, graças à suspensão com cristais de zinco.
- Insulina ultralenta: esta preparação tem um início de ação longo e um efeito amplo.
- Insulina glargina: é similar à ultra lenta. Ela mantém os níveis basais de insulina no sangue e é administrada apenas uma vez ao dia.
Hipoglicemiantes orais
Sulfonilureias
As sulfonilureias exercem um efeito estimulante sobre a secreção de insulina graças à sua ligação com o receptor de membrana SUR que induz um bloqueio dos canais K nas células β pancreáticas, o que produz uma despolarização e, como consequência, um aumento da entrada de Ca² † que desencadeia a secreção de insulina.
Além disso, esses medicamentos podem aumentar os níveis de insulina, ao reduzir a depuração hepática. Eles apresentam boa absorção oral, atingindo concentrações plasmáticas máximas em 2 a 4 horas.
Os medicamentos mais usados nesse grupo são: Glimepirida, Glibenclamida e Gliclazida. Por serem insulinotrópicos, ou seja, aumentarem a secreção de insulina, as sulfonilureias são indicadas para o tratamento do DM tipo 2, exceto nos casos em que haja defeito na secreção de insulina.
A frequência com que aparecem reações adversas ao tomar esses medicamentos é muito baixa, e geralmente os efeitos são leves. O mais comum é a hipoglicemia seguida pela hipersensibilidade cutânea.
Análogos de meglitinida
Dentro deste grupo destacamos dois medicamentos, Repaglinida e Nateglinida. Elas agem pelo mesmo mecanismo descrito no grupo anterior. A vantagem que apresentam é que são absorvidas e começam a exercer seu efeito em menos tempo que as sulfonilureias, que começam a agir em 30 minutos.
Esses medicamentos são indicados em pacientes com DM tipo 2 com hiperglicemia pós-prandial grave.
O risco de hipoglicemia como efeito adverso é significativamente reduzido nesses medicamentos em comparação com as sulfonilureias. Eles podem levar a um aumento das transaminases, o que exigiria exames regulares da função hepática.
Biguanidas
A Metformina e a Butformina são os agentes mais amplamente usados nesse grupo de drogas. Esses medicamentos reduzem os níveis de glicose no sangue sem atuar nas células β pancreáticas.
Seu efeito se deve ao fato de que elas reduzem a gliconeogênese hepática (síntese hepática de glicose), reduzem a glicogenólise (quebra das moléculas de glicogênio armazenadas para obtenção de glicose) em menor grau, potencializando os efeitos da insulina no tecido adiposo e muscular e diminuindo a absorção intestinal da glicose.
As biguanidas são indicadas no tratamento do DM tipo 2 que não melhora com dieta ou exercícios. Elas também são indicadas quando a doença aparece associada à obesidade. A biodisponibilidade oral desses medicamentos é de cerca de 50-60% e eles são ativamente excretadas pelos rins.
Uma grande vantagem das biguanidas é que elas não apresentam risco de hipoglicemia, uma vez que não estimulam a secreção de insulina. Os efeitos adversos mais comumente observados são distensão abdominal, náusea e vômito.
Inibidores das α-glicosilase
Dentro deste grupo, a Acarbose e o Miglitol são usados. Eles atuam inibindo as α-glicosilases a nível intestinal, por isso impedem a transformação dos carboidratos complexos em simples, dificultando sua absorção.
O principal problema com o uso desses medicamentos é que os carboidratos complexos chegam ao intestino grosso, onde fermentam e causam diarréia e flatulência.

A Acarbose praticamente não é absorvida, sendo decomposta pelas bactérias intestinais. O Miglitol é bem absorvido e eliminado pelos rins sem sofrer modificações, além de ser excretado pelo leite materno, por isso é contraindicado durante a lactação.
Eles são indicados no DM tipo 2 isoladamente ou em associação com outros agentes hipoglicemiantes. São especialmente úteis em pacientes com hiperglicemia pós-prandial grave.
Além dos efeitos adversos discutidos anteriormente, aumentos significativos nos níveis de transaminase também foram observados com o seu uso em altas doses. Em monoterapia, eles não produzem hipoglicemia.
Glitazonas
As glitazonas são agonistas do receptor PPARγ e reduzem a glicose sanguínea basal e pós-prandial ao estimular a captação periférica de glicose, inibindo a gliconeogênese hepática e promovendo o acúmulo de glicogênio.
Elas também aumentam a síntese do transportador GLUT4 e sua translocação para a membrana tanto no tecido adiposo quanto no muscular. Esses medicamentos são indicados no DM tipo 2 e geralmente são usados em conjunto com outros tratamentos. Os mais conhecidos são a Rosiglitazona e a Pioglitazona.
Inibidores da dipeptil peptidase-4
Atuam inibindo a enzima dipeptil peptidase-4, responsável pela destruição do GLP-1, que é uma incretina que estimula a secreção de insulina. A Sitagliptina e a Vidagliptina são dois dos medicamentos deste grupo.
Eles têm baixo risco de causar hipoglicemia e são frequentemente usados em combinação com outros medicamentos.
Análogos dos receptores GLP-1

Esses medicamentos atuam mimetizando a ação do GLP-1, mas a duração do seu efeito é muito mais longa, razão pela qual alcançam um aumento mais prolongado na secreção de insulina. Eles são administrados por via subcutânea e incluem Liraglutida e Exenatida.
Inibidores do SGTL-2
O SGTL-2 é um cotransportador de sódio e glicose a nível renal. Esses medicamentos devem sua ação farmacológica à inibição desses receptores e, portanto, à reabsorção da glicose a nível do néfron. Como consequência, a glicose é expelida pela urina.
O mais utilizado é a Dapagliflozina. Devido à maior presença de glicose na urina, o consumo desses medicamentos pode acentuar a presença de infecções do trato urinário. Por sua vez, o uso não é recomendado em pacientes com problemas renais.
O diabetes mellitus (DM) é um distúrbio do metabolismo dos carboidratos caracterizado pela hiperglicemia crônica. A fisiopatologia desta doença descreve um déficit na secreção e/ou atividade da insulina. Geralmente esse problema é tratado com medicamentos hipoglicêmicos.
Dentro desta doença se distinguem principalmente dois tipos:
- DM tipo 1: aparece em idade precoce, o paciente apresenta destruição das células β pancreáticas, que são as células que secretam insulina e, portanto, essas pessoas dependem da administração de insulina exógena para sobreviver.
- DM tipo 2: este tipo de diabetes surge em idade avançada, tem uma prevalência muito maior e pode se desenvolver por várias causas.
Para o tratamento dessa doença também deve ser considerada uma dieta específica e a prática de exercícios físicos regulares.

Medicamentos hipoglicêmicos
São aqueles que, por diferentes mecanismos, conseguem baixar os níveis de glicose no sangue.
Insulina
É o agente hipoglicemiante por excelência, o corpo humano é capaz de sintetizá-la naturalmente nas células β pancreáticas. A secreção da insulina é desencadeada principalmente pelo estímulo que provoca o aumento dos níveis de glicose no sangue.
A insulina é um hormônio anabólico que favorece a captação, utilização e armazenamento de glicose, aminoácidos e lipídios após a alimentação. Ela também inibe os processos catabólicos como a quebra de glicogênio, gorduras e proteínas.

Esse hormônio reduz os níveis de glicose no sangue como resultado do aumento da captação desse hormônio pelos tecidos e da diminuição da sua liberação pelo fígado.
Para conseguir a captação periférica da glicose pelo tecido adiposo e muscular, a insulina ativa o transportador celular GLUT4, que provoca a entrada da glicose e seu armazenamento nas células desses tecidos.
Todas as insulinas comercializadas são praticamente iguais ao hormônio original que o corpo humano sintetiza naturalmente, mas foram feitas modificações para atingir uma cinética diferente em cada uma delas.
Tipos de insulina
- Insulina regular: é a única que pode ser administrada por via intramuscular ou endovenosa além da via subcutânea, que é a mais utilizada. Tem ação rápida e deve ser administrada 15-30 minutos antes das refeições.
- Lis-Pro e Aspart: são análogas da insulina humana e têm ação ultracurta, portanto devem ser administradas imediatamente antes das refeições.
- Insulina de ação ampla: usada para atingir os níveis basais de insulina. Ela deve ser injetada 30-45 minutos antes da ingestão de alimentos ou ao deitar.
- NPH: insulina neutra associada a cristais de protamina.
- Insulina lenta: alcança um atraso na absorção e uma atividade prolongada, graças à suspensão com cristais de zinco.
- Insulina ultralenta: esta preparação tem um início de ação longo e um efeito amplo.
- Insulina glargina: é similar à ultra lenta. Ela mantém os níveis basais de insulina no sangue e é administrada apenas uma vez ao dia.

Hipoglicemiantes orais
Sulfonilureias
As sulfonilureias exercem um efeito estimulante sobre a secreção de insulina graças à sua ligação com o receptor de membrana SUR que induz um bloqueio dos canais K nas células β pancreáticas, o que produz uma despolarização e, como consequência, um aumento da entrada de Ca² † que desencadeia a secreção de insulina.
Além disso, esses medicamentos podem aumentar os níveis de insulina, ao reduzir a depuração hepática. Eles apresentam boa absorção oral, atingindo concentrações plasmáticas máximas em 2 a 4 horas.
Os medicamentos mais usados nesse grupo são: Glimepirida, Glibenclamida e Gliclazida. Por serem insulinotrópicos, ou seja, aumentarem a secreção de insulina, as sulfonilureias são indicadas para o tratamento do DM tipo 2, exceto nos casos em que haja defeito na secreção de insulina.
A frequência com que aparecem reações adversas ao tomar esses medicamentos é muito baixa, e geralmente os efeitos são leves. O mais comum é a hipoglicemia seguida pela hipersensibilidade cutânea.
Análogos de meglitinida

Dentro deste grupo destacamos dois medicamentos, Repaglinida e Nateglinida. Elas agem pelo mesmo mecanismo descrito no grupo anterior. A vantagem que apresentam é que são absorvidas e começam a exercer seu efeito em menos tempo que as sulfonilureias, que começam a agir em 30 minutos.
Esses medicamentos são indicados em pacientes com DM tipo 2 com hiperglicemia pós-prandial grave.
O risco de hipoglicemia como efeito adverso é significativamente reduzido nesses medicamentos em comparação com as sulfonilureias. Eles podem levar a um aumento das transaminases, o que exigiria exames regulares da função hepática.
Biguanidas

A Metformina e a Butformina são os agentes mais amplamente usados nesse grupo de drogas. Esses medicamentos reduzem os níveis de glicose no sangue sem atuar nas células β pancreáticas.
Seu efeito se deve ao fato de que elas reduzem a gliconeogênese hepática (síntese hepática de glicose), reduzem a glicogenólise (quebra das moléculas de glicogênio armazenadas para obtenção de glicose) em menor grau, potencializando os efeitos da insulina no tecido adiposo e muscular e diminuindo a absorção intestinal da glicose.
As biguanidas são indicadas no tratamento do DM tipo 2 que não melhora com dieta ou exercícios. Elas também são indicadas quando a doença aparece associada à obesidade. A biodisponibilidade oral desses medicamentos é de cerca de 50-60% e eles são ativamente excretadas pelos rins.
Uma grande vantagem das biguanidas é que elas não apresentam risco de hipoglicemia, uma vez que não estimulam a secreção de insulina. Os efeitos adversos mais comumente observados são distensão abdominal, náusea e vômito.
Inibidores das α-glicosilase
Dentro deste grupo, a Acarbose e o Miglitol são usados. Eles atuam inibindo as α-glicosilases a nível intestinal, por isso impedem a transformação dos carboidratos complexos em simples, dificultando sua absorção.
O principal problema com o uso desses medicamentos é que os carboidratos complexos chegam ao intestino grosso, onde fermentam e causam diarréia e flatulência.

A Acarbose praticamente não é absorvida, sendo decomposta pelas bactérias intestinais. O Miglitol é bem absorvido e eliminado pelos rins sem sofrer modificações, além de ser excretado pelo leite materno, por isso é contraindicado durante a lactação.
Eles são indicados no DM tipo 2 isoladamente ou em associação com outros agentes hipoglicemiantes. São especialmente úteis em pacientes com hiperglicemia pós-prandial grave.
Além dos efeitos adversos discutidos anteriormente, aumentos significativos nos níveis de transaminase também foram observados com o seu uso em altas doses. Em monoterapia, eles não produzem hipoglicemia.
Glitazonas
As glitazonas são agonistas do receptor PPARγ e reduzem a glicose sanguínea basal e pós-prandial ao estimular a captação periférica de glicose, inibindo a gliconeogênese hepática e promovendo o acúmulo de glicogênio.
Elas também aumentam a síntese do transportador GLUT4 e sua translocação para a membrana tanto no tecido adiposo quanto no muscular. Esses medicamentos são indicados no DM tipo 2 e geralmente são usados em conjunto com outros tratamentos. Os mais conhecidos são a Rosiglitazona e a Pioglitazona.
Inibidores da dipeptil peptidase-4
Atuam inibindo a enzima dipeptil peptidase-4, responsável pela destruição do GLP-1, que é uma incretina que estimula a secreção de insulina. A Sitagliptina e a Vidagliptina são dois dos medicamentos deste grupo.
Eles têm baixo risco de causar hipoglicemia e são frequentemente usados em combinação com outros medicamentos.
Análogos dos receptores GLP-1

Esses medicamentos atuam mimetizando a ação do GLP-1, mas a duração do seu efeito é muito mais longa, razão pela qual alcançam um aumento mais prolongado na secreção de insulina. Eles são administrados por via subcutânea e incluem Liraglutida e Exenatida.
Inibidores do SGTL-2
O SGTL-2 é um cotransportador de sódio e glicose a nível renal. Esses medicamentos devem sua ação farmacológica à inibição desses receptores e, portanto, à reabsorção da glicose a nível do néfron. Como consequência, a glicose é expelida pela urina.
O mais utilizado é a Dapagliflozina. Devido à maior presença de glicose na urina, o consumo desses medicamentos pode acentuar a presença de infecções do trato urinário. Por sua vez, o uso não é recomendado em pacientes com problemas renais.
- Velélazquez: Farmacología Básica y Clínica. Lorenzo P., Moreno A., Leza J.C., Lizasoain I., Moro M.A.
- Inhibidores de la dipeptidil peptidasa-4: farmacodinamia, farmacocinética y seguridad Di Girolamo G., Tamez Peña A.L., Tamez Pérez H.E.,
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.