Antibiotiques: classification, types et fonctions

Les antibiotiques sont des substances chimiques produites par un être vivant ou des dérivés synthétiques de ceux-ci qui tuent ou empêchent la croissance de certaines classes de micro-organismes sensibles. En général, ce sont des médicaments utilisés dans le traitement des infections bactériennes. C’est pourquoi ils sont connus comme antibactériens. Ce sont des médicaments utilisés en médecine humaine et animale.
Ils aident généralement les défenses de l’individu jusqu’à ce que les réponses locales soient suffisantes pour contrôler l’infection. L’objectif du traitement antibiotique est de parvenir à l’éradication du microorganisme pathogène. Pour cela, il est nécessaire de suivre une posologie permettant d’atteindre une concentration de médicament supérieure à la concentration minimale susceptible d’interférer avec la prolifération du microorganisme au foyer de l’infection.
L’automédication avec des antibiotiques est un grave problème de santé publique. Nous en reparlerons plus tard.
Histoire des antibiotiques

Les composés antibiotiques puissants pour le traitement des maladies humaines causées par des bactéries, telles que la tuberculose ou la lèpre, n’ont été isolés et identifiés qu’au XXe siècle. Cependant, l’utilisation la plus éloignée des antibiotiques a eu lieu en Chine il y a plus de 2 500 ans.
Le premier antibiotique découvert était la pénicilline. La découverte remonte à 1897 par Ernest Duchesne, en France. Le scientifique a travaillé avec des champignons du genre Penicillium. Cependant, son travail n’a pas retenu l’attention de la communauté scientifique.
Plus tard, Alexander Fleming, un médecin britannique, cultivait la bactérie Staphylococcus aureus sur une plaque de gélose. La culture a été accidentellement contaminée par des champignons. En conséquence, il a remarqué que le milieu de culture autour de la moisissure était exempt de bactéries. Bien qu’il n’ait pu purifier le matériel obtenu, il a fait part de sa découverte dans la littérature scientifique.
Puisque le champignon appartenait au genre Penicillium, la substance qui interférait avec la croissance bactérienne serait appelée plus tard pénicilline.
La découverte des antibiotiques, comme d’autres découvertes importantes telles que l’anesthésie ou l’adoption de pratiques d’hygiène, a révolutionné la médecine et fait partie des grandes avancées de l’histoire de la santé. Dans cet article, nous examinerons les points suivants concernant les antibiotiques :
- Classes d’antibiotiques.
- Classification.
- Résistance aux antibiotiques.
Classes d’antibiotiques
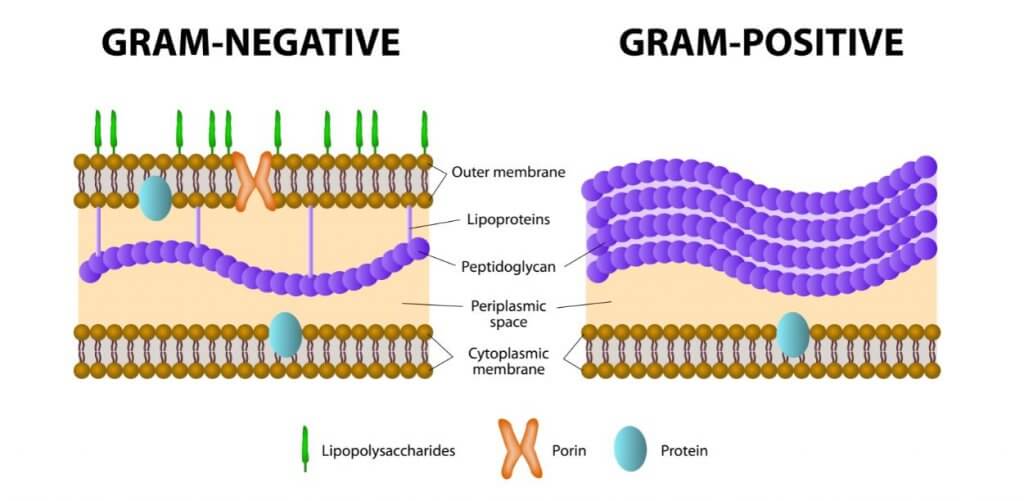
Ces médicaments peuvent être à large spectre ou à spectre étroit. Qu’ils soient d’un type ou d’un autre dépendra de leur efficacité contre Gram +, Gram – ou les deux bactéries. Les bactéries Gram + sont constituées d’une paroi cellulaire interne et d’une paroi peptidoglycane. Il s’agit d’un exosquelette qui donne une consistance et une forme essentielle pour la réplication et la survie des bactéries.
Contrairement aux précédentes, les bactéries Gram – ont une paroi cellulaire plus complexe. Elles ont une paroi cellulaire interne, une paroi peptidoglycane et une bicouche lipidique externe.
Pour savoir si une bactérie est Gram + ou Gram -, une coloration est réalisée en laboratoire. Celles avec un signe positif se colorent en bleu/violet tandis que celles avec un signe négatif se colorent en rouge. En ce sens, les antibiotiques à spectre étroit ne sont efficaces que contre un type de bactéries : Gram + ou Gram -. Au contraire, ceux à large spectre sont efficaces contre les deux types de bactéries.
En plus de ce type d’antibiotique, il est nécessaire de différencier ceux qui sont bactériostatiques et ceux qui sont bactéricides. Les premiers sont ceux qui inhibent la croissance du micro-organisme sans provoquer sa mort. En revanche, les bactéricides induisent la mort des bactéries. Certains antibiotiques bactériostatiques peuvent être considérés comme bactéricides au-dessus d’une certaine concentration.
Classification des antibiotiques
La classification de ces médicaments est établie en fonction du mécanisme d’action qu’ils déclenchent. Ainsi, nous pouvons trouver les médicaments suivants :
1. Inhibiteurs de la synthèse de la paroi cellulaire
Les bactéries des genres Mycoplasma, Chlamydia et Rickettsia n’ont pas de paroi cellulaire, elles sont donc résistantes à ce type d’antibiotique. Au sein de ce groupe, nous différencions les bêta-lactamines, les glycopeptides et la bacitracine A.
a) Bêta-lactamines
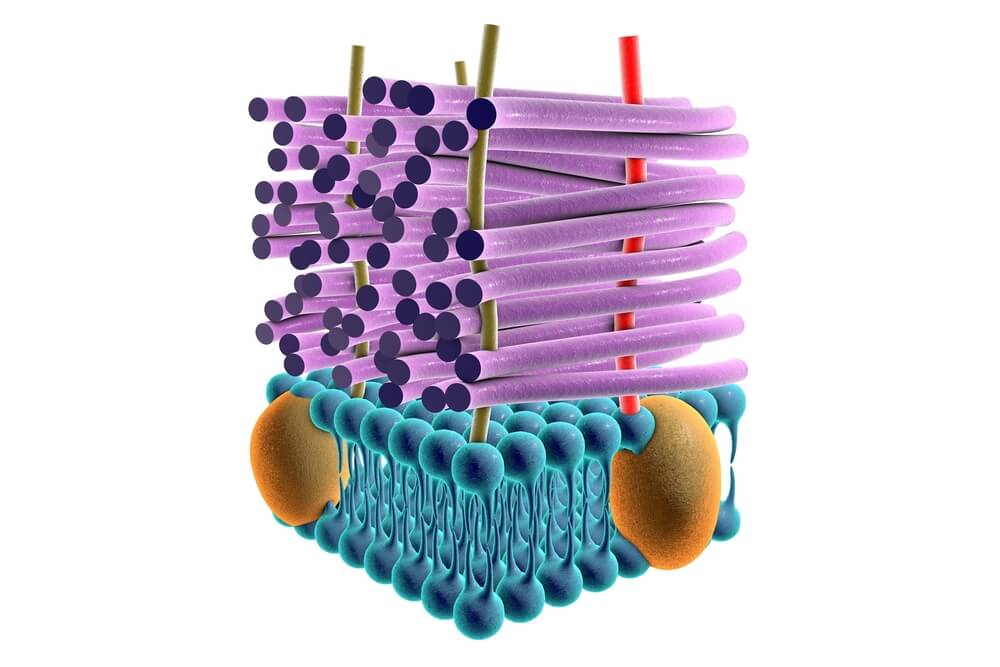
Ces types d’antibiotiques doivent leur action à l’inhibition de la synthèse du peptidoglycane dans la paroi cellulaire. Plus précisément, ils inhibent la transpeptidation. Ils doivent entrer dans la cellule pour pouvoir exercer leur effet. Leur site d’action est constitué par les protéines de liaison à la pénicilline.
Ce sont des médicaments à spectre étroit, car ils ne sont efficaces que contre les bactéries Gram +. De plus, ils sont bactéricides. Ces médicaments sont administrés par voie orale et parentérale.
Par ailleurs, ce sont des médicaments très sûrs car les effets indésirables possibles sont limités à d’éventuelles réactions allergiques. Ils peuvent traverser le placenta, mais malgré cela, ils peuvent être utilisés pendant la grossesse. Ce sont des médicaments utiles pour des infections de toutes sortes.
Parmi les plus utilisés nous trouvons :
- Pénicillines.
- Céphalosporines.
- Monobactames (actif contre les bactéries Gram -).
- Carbapénèmes.
b) Glycopeptides
Ces antibiotiques inhibent la synthèse de la paroi cellulaire de l’extérieur. Ils sont également bactéricides. Leur principale caractéristique est de réduire la résistance que les bactéries peuvent développer afin que d’autres antibiotiques soient efficaces.
Ils facilitent la réduction de la charpente peptidoglycane des bactéries Gram -. Ainsi, ils favorisent l’action de médicaments spécifiques contre ces bactéries. Cependant, les glycopeptides sont efficaces contre les bactéries Gram +. Une association pharmacologique typique est l’administration d’aminosides, qui inhibent la synthèse des protéines, avec la vancomycine de sorte que cette dernière favorise l’action des aminosides.
Quant à la vancomycine, qui est le médicament le plus représentatif de ce groupe, elle est administrée par voie intraveineuse. Il faut être prudent car il s’agit d’un médicament à forte toxicité et si la perfusion est rapide, le patient peut souffrir du syndrome du cou rouge.
Elle peut également être administrée par voie orale, mais uniquement pour le traitement de la colite pseudomembraneuse. En cas d’administration intraveineuse, l’indication principale est de traiter les infections résistantes aux pénicillines et aux céphalosporines ou les personnes allergiques à ces dernières.
c) Bacitracine A
Ce médicament inhibe la régénération du lipide transporteur du peptidoglycane. Il a un spectre étroit, car il n’est efficace que contre les infections par les bactéries Gram +. Il est administré par voie topique, car la voie intramusculaire est très douloureuse et présente une forte toxicité par voie intraveineuse. Pour cette raison, il est utilisé dans les infections des yeux, de la peau et de la gorge.
2. Interférence avec la fonction de la membrane
On distingue deux groupes de médicaments : les polymyxines et le colistiméthate de sodium. Les polymyxines sont bactéricides. Ce sont des détergents cationiques ou des tensioactifs qui interagissent avec les phospholipides membranaires et rompent l’intégrité de la membrane.
Ainsi, les composants de la cellule quittent et la lyse cellulaire se produit. Ils sont efficaces contre Gram – et sont administrés par voie topique. En outre, ils sont souvent associés à la bacitracine A ou à la néomycine.
Quant au colistiméthate sodique, son utilisation est limitée au milieu hospitalier. Il est indiqué pour les infections respiratoires et la fibrose kystique.
3. Antibiotiques inhibiteurs de la synthèse des protéines
Parmi eux, nous pouvons également différencier :
- Aminosides.
- Streptogramines.
- Macrolides.
- Lincosamides.
- Tétracyclines.
- Amphénicols.
a) Aminosides
La gentamicine est la plus utilisée. Ces antibiotiques pénètrent dans la cellule par transport actif. En atteignant le cytoplasme, ils se lient de manière irréversible à la sous-unité 30S des ribosomes. De cette manière, ils diminuent la synthèse des protéines ou provoquent la synthèse de protéines défectueuses.
Ils sont actifs contre les bactéries Gram -. En raison de leur faible biodisponibilité, leur utilisation est limitée à l’administration intraveineuse en milieu hospitalier. Cependant, ils peuvent également être administrés par voie intramusculaire en ambulatoire.
Les effets indésirables les plus graves sont l’ototoxicité et la néphrotoxicité. En effet, ces structures sont similaires à la membrane cellulaire et les aminosides se lient et s’accumulent. Ainsi, une utilisation continue à des doses élevées peut entraîner une surdité et des problèmes rénaux.
Le schéma d’administration de ces antibiotiques est une perfusion rapide et dans un court laps de temps afin qu’ils ne s’accumulent pas, et dans le but de réduire les effets indésirables. Leurs principales indications sont des infections graves par Enterobacteriaceae et Pseudomonas aeruginosa.
b) Streptogramines
Ils sont similaires aux macrolides. Enfin, ils proviennent de souches de Streptomyces et les plus connus sont la dalfopristine et la quinupristine.
c) Macrolides
Ces antibiotiques se lient à la sous-unité 50S, inhibant la translocation. Ils sont bactériostatiques, bien que certains aient une action bactéricide. Ils sont à large spectre, mais sont plus efficaces contre Gram +. En outre, ils constituent une bonne alternative aux pénicillines. L’érythromycine est efficace contre la coqueluche. Ils sont également efficaces dans le traitement des infections respiratoires et des pneumonies non hospitalières.
d) Lincosamides
Ils sont également similaires aux macrolides. Ce sont des médicaments systémiquement agressifs car ils provoquent une colite pseudomembraneuse. Pour cette raison, leur utilisation est limitée à la voie topique.
c) Tétracyclines
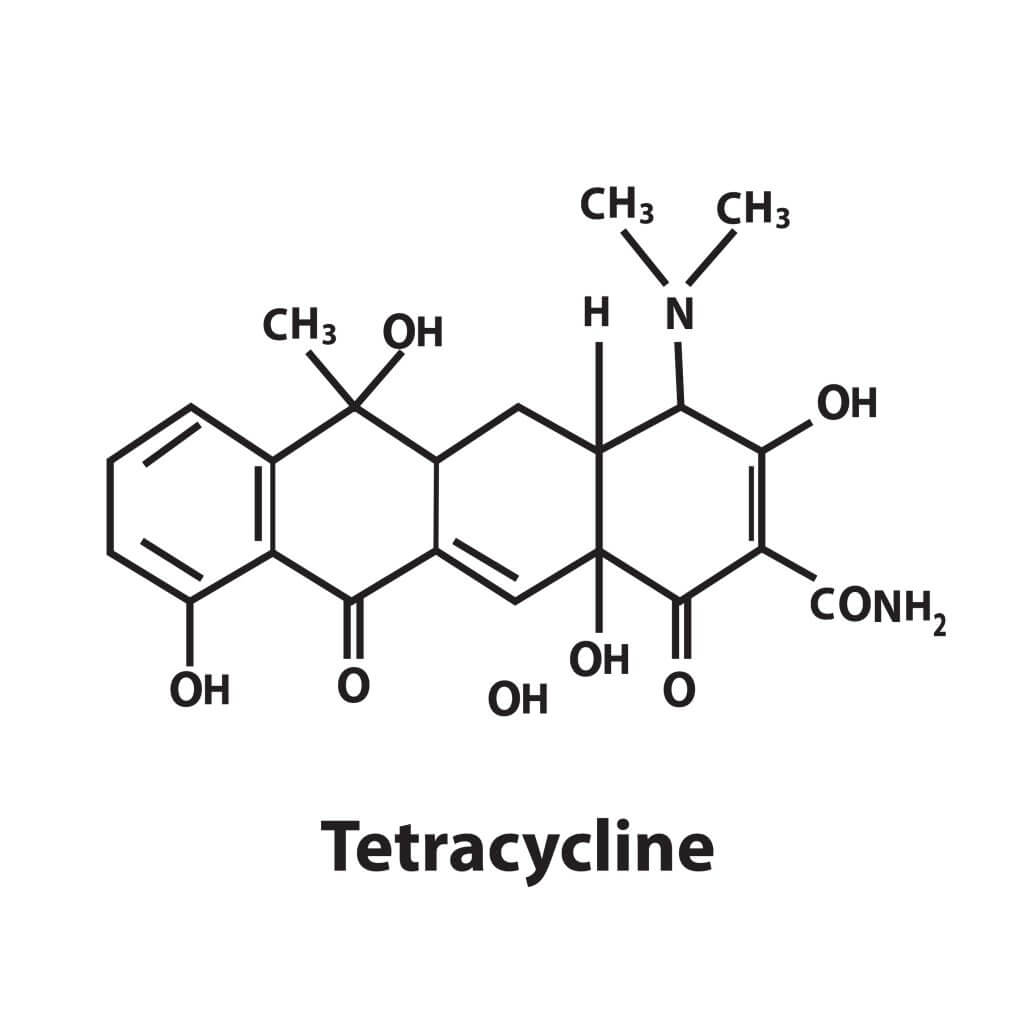
Ils diminuent la synthèse des protéines en se liant à la sous-unité 30S et en inhibant l’ajout d’acides aminés à la chaîne ARN. Ils peuvent chélater le magnésium nécessaire à la liaison ribosomale en inhibant certaines enzymes bactériennes.
Comme on peut le voir, les tétracyclines ont un double mécanisme d’action. Ils inhibent la synthèse des protéines et stoppent certains processus métaboliques nécessaires à la survie des cellules. Ils pénètrent dans la cellule par diffusion passive car ils sont très liposolubles. D’autre part, ils peuvent également utiliser le transport actif couplé à un transporteur modifiable.
En revanche, l’absorption orale est régulière et diminue avec les aliments (ne doivent pas être pris avec du lait ou des produits laitiers) et avec des cations bivalents car ils peuvent former des complications. Ils se répandent largement dans tout le corps et ont une forte affinité pour les os et les dents en développement qui peuvent virer au jaune ou au brun, en particulier chez les enfants.
Il faut savoir que les effets indésirables les plus caractéristiques de ces médicaments affectent le système digestif. Ces antibiotiques sont contre-indiqués en période de gestation, pendant l’allaitement et chez les enfants de moins de 8 ans.
d) Amphénicols
L’antibiotique le plus puissant de ce groupe est le chloramphénicol. Son mécanisme d’action est que le médicament pénètre dans la cellule par diffusion facilitée pour se lier à la sous-unité 50S de ses ribosomes. Il inhibe la liaison de l’aminoacyl-ARNt synthétase et par conséquent inhibe la synthèse des protéines et donc la prolifération bactérienne. Pour cette raison, ils sont bactériostatiques.
Si ce processus se produit dans les cellules eucaryotes du corps, une toxicité se produit, en particulier au niveau de la moelle osseuse.
Dans les pays développés, son utilisation est évitée. D’autres alternatives sont utilisées, plus coûteuses mais plus sûres. Son administration est réduite en alternative chez les personnes allergiques aux céphalosporines dans la méningite bactérienne et aux tétracyclines en cas de fièvre des Rocheuses.
Dans les pays en développement, le bénéfice est supérieur au risque, c’est pourquoi il est principalement utilisé pour traiter la fièvre entérique.
4. Antibiotiques inhibiteurs de la synthèse de l’ADN
On peut distinguer deux groupes:
Quinolones et fluoroquinolones
Les premiers sont à spectre étroit tandis que les fluoroquinolones sont à large spectre. Ils diminuent l’activité de l’ADN gyrase. À des concentrations élevées, l’activité de la topoisomérase II, à la fois bactérienne et humaine, diminue également, de sorte qu’elle pourrait avoir une action antinéoplasique.
Ils sont utilisés dans les infections de toutes sortes, comme prophylactiques chez les personnes immunodéprimées et chez les personnes résistantes à la tuberculose.
Nitroimidazoles
Ce sont des antibactériens, antifongiques et antiparasitaires. Leur activité nécessite une réduction de la 5′-nitro par des enzymes appelées nitroréductases. Les intermédiaires sont cytotoxiques, réduisant ainsi la synthèse d’ADN. Ils sont bactéricides à action réduite car les enzymes nécessaires à leur action ne se trouvent pas dans toutes les bactéries. Il convient de mentionner que le métronidazole est mutagène.
5. Antibiotiques inhibiteurs de la synthèse de l’ARN
Ce groupe est représenté par les rifampicines. Ils sont efficaces contre les mycobactéries, les bactéries Gram + et certaines bactéries Gram -. Par ailleurs, ils sont utilisés dans le traitement de la tuberculose. Ils inhibent également la synthèse de l’ARN en bloquant l’ARN polymérase. Selon la concentration administrée, il s’agit d’antibiotiques bactéricides ou bactériostatiques. Nous pouvons mettre en évidence 3 médicaments de ce groupe :
- Rifampicine : c’est le plus utilisé dans la tuberculose et la lèpre. Produit une hépatotoxicité.
- Rifaximine : c’est un anti-infectieux intestinal.
- Rifabutine : prévient les infections à Mycobacterium avium-intracellulare et est efficace dans les infections difficiles à traiter. Surtout chez les patients immunodéprimés.
6. Antibiotiques inhibiteurs de la synthèse de l’acide folique

L’acide folique est nécessaire à la synthèse des purines et, par conséquent, à la synthèse de l’ADN.
a) Sulfamides
La sulfadiazine est le médicament de référence dans ce groupe, qui inhibe l’enzyme DHFS. Les allergies font partie des réactions indésirables provoquées par ces médicaments. Ils sont administrés par voie topique et systémique. Les bactéries peuvent développer une résistance à ces médicaments si elles diminuent la perméabilité de la membrane cellulaire.
b) Sulfones
Le médicament le plus utilisé dans cette famille est la dapsone et il est efficace contre la bactérie Mycobacterium leprae . C’est donc un antilépreux.
7. Inhibiteurs DHPR
Au sein de ce groupe, nous pouvons mentionner :
- Triméthoprime : c’est un bactériostatique. Il peut être administré seul ou avec des sulfamides. Généralement utilisé pour les infections urinaires aiguës et chroniques. Il est également utilisé pour les infections respiratoires, la pneumonie et la gastro-entérite.
- Pyriméthamine : en antiparasitaire. Utilisé pour le traitement du paludisme.
- Trimétexate: inhibe la DHFR chez l’homme. Par conséquent, il inhibe la prolifération des cellules eucaryotes, néoplasiques et immunitaires. Enfin, il a un effet antinéoplasique similaire à celui du méthotrexate.
8. Antituberculeux et antilépreux
Le traitement tente de contrôler et de tuer rapidement les bacilles qui causent la maladie et également de prévenir ou de réduire le nombre de rechutes. Ce sont des traitements très longs avec plus d’un principe actif.
Le problème avec ce type de traitement est le nombre de résistances qui se développent en raison de l’abandon des traitements. Les bacilles s’installent plus facilement chez les patients atteints du SIDA.
D’autre part, le traitement de première intention est généralement l’administration d’isoniazide en association avec la rifampicine. C’est une association très efficace. Cela affecte les zones à l’intérieur des lésions caséeuses elles-mêmes. La deuxième ligne de traitement est la rifampicine et le pyrazinamide. Ces derniers éradiquent les formes silencieuses ou latentes qui restent dans les zones les plus intimes.
La troisième ligne est la streptomycine, qui est un aminoside, comme nous l’avons déjà vu. Elle est administrée uniquement comme médicament antituberculeux. Elle fonctionne dans les zones où il y a plus d’oxygène.
Autres antibiotiques antituberculeux
- Ethambutol : inhibe la synthèse de l’ARN. Il est bactériostatique, mais possède une activité antituberculeuse efficace. Comme effets indésirables, il présente une hypersensibilité et une névrose rétrobulbaire.
- Isoniazide : inhibe la synthèse de l’acide mycolique, un constituant lipidique des mycobactéries, et donc la cellule meurt. Il produit des réactions hépatiques et neurologiques indésirables. Pour l’inverser, de la pyridoxine est administrée, car l’effet toxique est dû à un épuisement de celle-ci. Il est de choix dans le traitement et la prophylaxie de la tuberculose.
- Pyrazinamide : son mécanisme d’action exact n’est pas connu. Il s’agit d’un bactéricide contre M. tuberculosis qu’en milieu acide. De plus, il est plus efficace contre les bacilles intracellulaires et également contre les lésions à faible teneur en oxygène. Il est administré par voie orale en association avec l’isoniazide et la rifampicine. Le principal effet indésirable est la forte hépatotoxicité qu’il produit.
Autres antibiotiques antibactériens
Les autres antibiotiques couramment utilisés sont :
- Nitrofurantoïne : un antiseptique urinaire contre les bactéries Gram -. Ce sont des métabolites instables qui cassent l’ADN bactérien.
- Mupirocine : il est destiné à une administration topique. Il empêche l’incorporation d’isoleucine dans les parois cellulaires. Il est associé à des agents de guérison pour favoriser celle-ci.
- Fosfomycine : inhibe la paroi cellulaire. Il est à large spectre et est utilisé pour traiter les personnes âgées souffrant de problèmes respiratoires.
- Oxazolidinones : en particulier, le linézolide inhibe la synthèse des protéines en se liant à la sous-unité 50S des ribosomes. Il est utilisé pour les patients atteints de pneumonie, mais il faut faire attention aux problèmes cardiaques.
Résistance aux antibiotiques
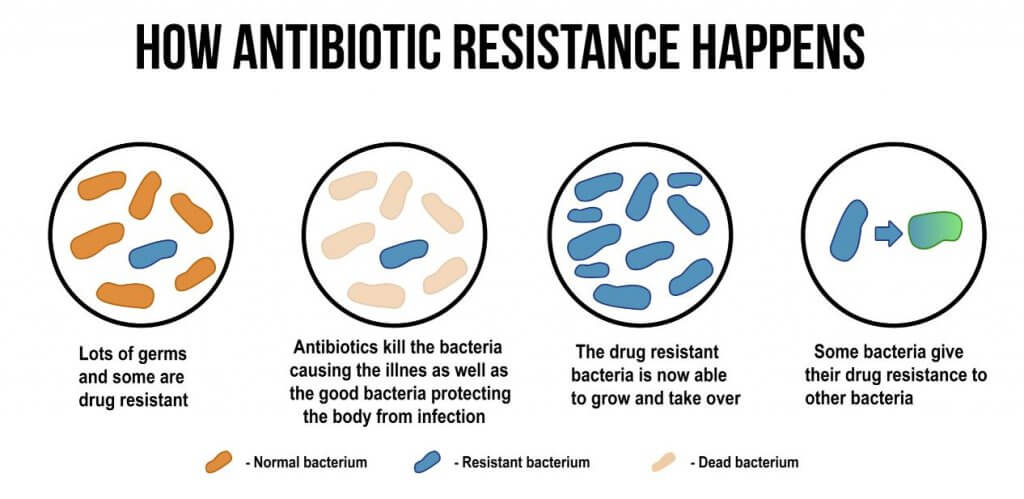
La véritable problématique que nous avons aujourd’hui dans le domaine de la santé est la résistance aux antibiotiques. Vous en avez sûrement entendu parler, mais il est possible que cela ne soit pas tout à fait clair et que vous ne lui accordiez pas l’importance suffisante.
En réalité, le fait que les souches soient résistantes aux antibiotiques signifie essentiellement que cet antibiotique n’est plus efficace contre cette bactérie. Comment cela peut-il arriver ? Il existe divers mécanismes que ces micro-organismes développent pour se défendre contre l’effet du médicament.
D’un autre côté, vous pensons que si ce médicament n’est plus efficace contre cette bactérie, nous pouvons en utiliser un autre et le problème prend fin. Oui, c’est la solution que nous avons aujourd’hui. Cependant, le problème est que nous abusons de l’utilisation d’antibiotiques et que les bactéries qui sont traitées avec l’autre antibiotique peuvent également y devenir résistantes. Par conséquent, il y a de moins en moins d’antibiotiques que nous avons comme arsenal contre les bactéries pathogènes et nous pourrions nous retrouver sans traitement.
Le développement de nouveaux médicaments est un processus complexe, long et très coûteux. Pour cette raison, il est extrêmement important de ne pas pratiquer l’automédication et de toujours suivre les recommandations du médecin.
Les antibiotiques sont des substances chimiques produites par un être vivant ou des dérivés synthétiques de ceux-ci qui tuent ou empêchent la croissance de certaines classes de micro-organismes sensibles. En général, ce sont des médicaments utilisés dans le traitement des infections bactériennes. C’est pourquoi ils sont connus comme antibactériens. Ce sont des médicaments utilisés en médecine humaine et animale.
Ils aident généralement les défenses de l’individu jusqu’à ce que les réponses locales soient suffisantes pour contrôler l’infection. L’objectif du traitement antibiotique est de parvenir à l’éradication du microorganisme pathogène. Pour cela, il est nécessaire de suivre une posologie permettant d’atteindre une concentration de médicament supérieure à la concentration minimale susceptible d’interférer avec la prolifération du microorganisme au foyer de l’infection.
L’automédication avec des antibiotiques est un grave problème de santé publique. Nous en reparlerons plus tard.
Histoire des antibiotiques

Les composés antibiotiques puissants pour le traitement des maladies humaines causées par des bactéries, telles que la tuberculose ou la lèpre, n’ont été isolés et identifiés qu’au XXe siècle. Cependant, l’utilisation la plus éloignée des antibiotiques a eu lieu en Chine il y a plus de 2 500 ans.
Le premier antibiotique découvert était la pénicilline. La découverte remonte à 1897 par Ernest Duchesne, en France. Le scientifique a travaillé avec des champignons du genre Penicillium. Cependant, son travail n’a pas retenu l’attention de la communauté scientifique.
Plus tard, Alexander Fleming, un médecin britannique, cultivait la bactérie Staphylococcus aureus sur une plaque de gélose. La culture a été accidentellement contaminée par des champignons. En conséquence, il a remarqué que le milieu de culture autour de la moisissure était exempt de bactéries. Bien qu’il n’ait pu purifier le matériel obtenu, il a fait part de sa découverte dans la littérature scientifique.
Puisque le champignon appartenait au genre Penicillium, la substance qui interférait avec la croissance bactérienne serait appelée plus tard pénicilline.
La découverte des antibiotiques, comme d’autres découvertes importantes telles que l’anesthésie ou l’adoption de pratiques d’hygiène, a révolutionné la médecine et fait partie des grandes avancées de l’histoire de la santé. Dans cet article, nous examinerons les points suivants concernant les antibiotiques :
- Classes d’antibiotiques.
- Classification.
- Résistance aux antibiotiques.
Classes d’antibiotiques

Ces médicaments peuvent être à large spectre ou à spectre étroit. Qu’ils soient d’un type ou d’un autre dépendra de leur efficacité contre Gram +, Gram – ou les deux bactéries. Les bactéries Gram + sont constituées d’une paroi cellulaire interne et d’une paroi peptidoglycane. Il s’agit d’un exosquelette qui donne une consistance et une forme essentielle pour la réplication et la survie des bactéries.
Contrairement aux précédentes, les bactéries Gram – ont une paroi cellulaire plus complexe. Elles ont une paroi cellulaire interne, une paroi peptidoglycane et une bicouche lipidique externe.
Pour savoir si une bactérie est Gram + ou Gram -, une coloration est réalisée en laboratoire. Celles avec un signe positif se colorent en bleu/violet tandis que celles avec un signe négatif se colorent en rouge. En ce sens, les antibiotiques à spectre étroit ne sont efficaces que contre un type de bactéries : Gram + ou Gram -. Au contraire, ceux à large spectre sont efficaces contre les deux types de bactéries.
En plus de ce type d’antibiotique, il est nécessaire de différencier ceux qui sont bactériostatiques et ceux qui sont bactéricides. Les premiers sont ceux qui inhibent la croissance du micro-organisme sans provoquer sa mort. En revanche, les bactéricides induisent la mort des bactéries. Certains antibiotiques bactériostatiques peuvent être considérés comme bactéricides au-dessus d’une certaine concentration.
Classification des antibiotiques
La classification de ces médicaments est établie en fonction du mécanisme d’action qu’ils déclenchent. Ainsi, nous pouvons trouver les médicaments suivants :
1. Inhibiteurs de la synthèse de la paroi cellulaire
Les bactéries des genres Mycoplasma, Chlamydia et Rickettsia n’ont pas de paroi cellulaire, elles sont donc résistantes à ce type d’antibiotique. Au sein de ce groupe, nous différencions les bêta-lactamines, les glycopeptides et la bacitracine A.
a) Bêta-lactamines

Ces types d’antibiotiques doivent leur action à l’inhibition de la synthèse du peptidoglycane dans la paroi cellulaire. Plus précisément, ils inhibent la transpeptidation. Ils doivent entrer dans la cellule pour pouvoir exercer leur effet. Leur site d’action est constitué par les protéines de liaison à la pénicilline.
Ce sont des médicaments à spectre étroit, car ils ne sont efficaces que contre les bactéries Gram +. De plus, ils sont bactéricides. Ces médicaments sont administrés par voie orale et parentérale.
Par ailleurs, ce sont des médicaments très sûrs car les effets indésirables possibles sont limités à d’éventuelles réactions allergiques. Ils peuvent traverser le placenta, mais malgré cela, ils peuvent être utilisés pendant la grossesse. Ce sont des médicaments utiles pour des infections de toutes sortes.
Parmi les plus utilisés nous trouvons :
- Pénicillines.
- Céphalosporines.
- Monobactames (actif contre les bactéries Gram -).
- Carbapénèmes.
b) Glycopeptides
Ces antibiotiques inhibent la synthèse de la paroi cellulaire de l’extérieur. Ils sont également bactéricides. Leur principale caractéristique est de réduire la résistance que les bactéries peuvent développer afin que d’autres antibiotiques soient efficaces.
Ils facilitent la réduction de la charpente peptidoglycane des bactéries Gram -. Ainsi, ils favorisent l’action de médicaments spécifiques contre ces bactéries. Cependant, les glycopeptides sont efficaces contre les bactéries Gram +. Une association pharmacologique typique est l’administration d’aminosides, qui inhibent la synthèse des protéines, avec la vancomycine de sorte que cette dernière favorise l’action des aminosides.
Quant à la vancomycine, qui est le médicament le plus représentatif de ce groupe, elle est administrée par voie intraveineuse. Il faut être prudent car il s’agit d’un médicament à forte toxicité et si la perfusion est rapide, le patient peut souffrir du syndrome du cou rouge.
Elle peut également être administrée par voie orale, mais uniquement pour le traitement de la colite pseudomembraneuse. En cas d’administration intraveineuse, l’indication principale est de traiter les infections résistantes aux pénicillines et aux céphalosporines ou les personnes allergiques à ces dernières.
c) Bacitracine A
Ce médicament inhibe la régénération du lipide transporteur du peptidoglycane. Il a un spectre étroit, car il n’est efficace que contre les infections par les bactéries Gram +. Il est administré par voie topique, car la voie intramusculaire est très douloureuse et présente une forte toxicité par voie intraveineuse. Pour cette raison, il est utilisé dans les infections des yeux, de la peau et de la gorge.
2. Interférence avec la fonction de la membrane

On distingue deux groupes de médicaments : les polymyxines et le colistiméthate de sodium. Les polymyxines sont bactéricides. Ce sont des détergents cationiques ou des tensioactifs qui interagissent avec les phospholipides membranaires et rompent l’intégrité de la membrane.
Ainsi, les composants de la cellule quittent et la lyse cellulaire se produit. Ils sont efficaces contre Gram – et sont administrés par voie topique. En outre, ils sont souvent associés à la bacitracine A ou à la néomycine.
Quant au colistiméthate sodique, son utilisation est limitée au milieu hospitalier. Il est indiqué pour les infections respiratoires et la fibrose kystique.
3. Antibiotiques inhibiteurs de la synthèse des protéines

Parmi eux, nous pouvons également différencier :
- Aminosides.
- Streptogramines.
- Macrolides.
- Lincosamides.
- Tétracyclines.
- Amphénicols.
a) Aminosides
La gentamicine est la plus utilisée. Ces antibiotiques pénètrent dans la cellule par transport actif. En atteignant le cytoplasme, ils se lient de manière irréversible à la sous-unité 30S des ribosomes. De cette manière, ils diminuent la synthèse des protéines ou provoquent la synthèse de protéines défectueuses.
Ils sont actifs contre les bactéries Gram -. En raison de leur faible biodisponibilité, leur utilisation est limitée à l’administration intraveineuse en milieu hospitalier. Cependant, ils peuvent également être administrés par voie intramusculaire en ambulatoire.
Les effets indésirables les plus graves sont l’ototoxicité et la néphrotoxicité. En effet, ces structures sont similaires à la membrane cellulaire et les aminosides se lient et s’accumulent. Ainsi, une utilisation continue à des doses élevées peut entraîner une surdité et des problèmes rénaux.
Le schéma d’administration de ces antibiotiques est une perfusion rapide et dans un court laps de temps afin qu’ils ne s’accumulent pas, et dans le but de réduire les effets indésirables. Leurs principales indications sont des infections graves par Enterobacteriaceae et Pseudomonas aeruginosa.
b) Streptogramines

Ils sont similaires aux macrolides. Enfin, ils proviennent de souches de Streptomyces et les plus connus sont la dalfopristine et la quinupristine.
c) Macrolides
Ces antibiotiques se lient à la sous-unité 50S, inhibant la translocation. Ils sont bactériostatiques, bien que certains aient une action bactéricide. Ils sont à large spectre, mais sont plus efficaces contre Gram +. En outre, ils constituent une bonne alternative aux pénicillines. L’érythromycine est efficace contre la coqueluche. Ils sont également efficaces dans le traitement des infections respiratoires et des pneumonies non hospitalières.
d) Lincosamides
Ils sont également similaires aux macrolides. Ce sont des médicaments systémiquement agressifs car ils provoquent une colite pseudomembraneuse. Pour cette raison, leur utilisation est limitée à la voie topique.
c) Tétracyclines

Ils diminuent la synthèse des protéines en se liant à la sous-unité 30S et en inhibant l’ajout d’acides aminés à la chaîne ARN. Ils peuvent chélater le magnésium nécessaire à la liaison ribosomale en inhibant certaines enzymes bactériennes.
Comme on peut le voir, les tétracyclines ont un double mécanisme d’action. Ils inhibent la synthèse des protéines et stoppent certains processus métaboliques nécessaires à la survie des cellules. Ils pénètrent dans la cellule par diffusion passive car ils sont très liposolubles. D’autre part, ils peuvent également utiliser le transport actif couplé à un transporteur modifiable.
En revanche, l’absorption orale est régulière et diminue avec les aliments (ne doivent pas être pris avec du lait ou des produits laitiers) et avec des cations bivalents car ils peuvent former des complications. Ils se répandent largement dans tout le corps et ont une forte affinité pour les os et les dents en développement qui peuvent virer au jaune ou au brun, en particulier chez les enfants.
Il faut savoir que les effets indésirables les plus caractéristiques de ces médicaments affectent le système digestif. Ces antibiotiques sont contre-indiqués en période de gestation, pendant l’allaitement et chez les enfants de moins de 8 ans.
d) Amphénicols
L’antibiotique le plus puissant de ce groupe est le chloramphénicol. Son mécanisme d’action est que le médicament pénètre dans la cellule par diffusion facilitée pour se lier à la sous-unité 50S de ses ribosomes. Il inhibe la liaison de l’aminoacyl-ARNt synthétase et par conséquent inhibe la synthèse des protéines et donc la prolifération bactérienne. Pour cette raison, ils sont bactériostatiques.
Si ce processus se produit dans les cellules eucaryotes du corps, une toxicité se produit, en particulier au niveau de la moelle osseuse.
Dans les pays développés, son utilisation est évitée. D’autres alternatives sont utilisées, plus coûteuses mais plus sûres. Son administration est réduite en alternative chez les personnes allergiques aux céphalosporines dans la méningite bactérienne et aux tétracyclines en cas de fièvre des Rocheuses.
Dans les pays en développement, le bénéfice est supérieur au risque, c’est pourquoi il est principalement utilisé pour traiter la fièvre entérique.
4. Antibiotiques inhibiteurs de la synthèse de l’ADN
On peut distinguer deux groupes:
Quinolones et fluoroquinolones
Les premiers sont à spectre étroit tandis que les fluoroquinolones sont à large spectre. Ils diminuent l’activité de l’ADN gyrase. À des concentrations élevées, l’activité de la topoisomérase II, à la fois bactérienne et humaine, diminue également, de sorte qu’elle pourrait avoir une action antinéoplasique.
Ils sont utilisés dans les infections de toutes sortes, comme prophylactiques chez les personnes immunodéprimées et chez les personnes résistantes à la tuberculose.
Nitroimidazoles
Ce sont des antibactériens, antifongiques et antiparasitaires. Leur activité nécessite une réduction de la 5′-nitro par des enzymes appelées nitroréductases. Les intermédiaires sont cytotoxiques, réduisant ainsi la synthèse d’ADN. Ils sont bactéricides à action réduite car les enzymes nécessaires à leur action ne se trouvent pas dans toutes les bactéries. Il convient de mentionner que le métronidazole est mutagène.
5. Antibiotiques inhibiteurs de la synthèse de l’ARN
Ce groupe est représenté par les rifampicines. Ils sont efficaces contre les mycobactéries, les bactéries Gram + et certaines bactéries Gram -. Par ailleurs, ils sont utilisés dans le traitement de la tuberculose. Ils inhibent également la synthèse de l’ARN en bloquant l’ARN polymérase. Selon la concentration administrée, il s’agit d’antibiotiques bactéricides ou bactériostatiques. Nous pouvons mettre en évidence 3 médicaments de ce groupe :
- Rifampicine : c’est le plus utilisé dans la tuberculose et la lèpre. Produit une hépatotoxicité.
- Rifaximine : c’est un anti-infectieux intestinal.
- Rifabutine : prévient les infections à Mycobacterium avium-intracellulare et est efficace dans les infections difficiles à traiter. Surtout chez les patients immunodéprimés.
6. Antibiotiques inhibiteurs de la synthèse de l’acide folique

L’acide folique est nécessaire à la synthèse des purines et, par conséquent, à la synthèse de l’ADN.
a) Sulfamides
La sulfadiazine est le médicament de référence dans ce groupe, qui inhibe l’enzyme DHFS. Les allergies font partie des réactions indésirables provoquées par ces médicaments. Ils sont administrés par voie topique et systémique. Les bactéries peuvent développer une résistance à ces médicaments si elles diminuent la perméabilité de la membrane cellulaire.
b) Sulfones
Le médicament le plus utilisé dans cette famille est la dapsone et il est efficace contre la bactérie Mycobacterium leprae . C’est donc un antilépreux.
7. Inhibiteurs DHPR
Au sein de ce groupe, nous pouvons mentionner :
- Triméthoprime : c’est un bactériostatique. Il peut être administré seul ou avec des sulfamides. Généralement utilisé pour les infections urinaires aiguës et chroniques. Il est également utilisé pour les infections respiratoires, la pneumonie et la gastro-entérite.
- Pyriméthamine : en antiparasitaire. Utilisé pour le traitement du paludisme.
- Trimétexate: inhibe la DHFR chez l’homme. Par conséquent, il inhibe la prolifération des cellules eucaryotes, néoplasiques et immunitaires. Enfin, il a un effet antinéoplasique similaire à celui du méthotrexate.
8. Antituberculeux et antilépreux
Le traitement tente de contrôler et de tuer rapidement les bacilles qui causent la maladie et également de prévenir ou de réduire le nombre de rechutes. Ce sont des traitements très longs avec plus d’un principe actif.
Le problème avec ce type de traitement est le nombre de résistances qui se développent en raison de l’abandon des traitements. Les bacilles s’installent plus facilement chez les patients atteints du SIDA.
D’autre part, le traitement de première intention est généralement l’administration d’isoniazide en association avec la rifampicine. C’est une association très efficace. Cela affecte les zones à l’intérieur des lésions caséeuses elles-mêmes. La deuxième ligne de traitement est la rifampicine et le pyrazinamide. Ces derniers éradiquent les formes silencieuses ou latentes qui restent dans les zones les plus intimes.

La troisième ligne est la streptomycine, qui est un aminoside, comme nous l’avons déjà vu. Elle est administrée uniquement comme médicament antituberculeux. Elle fonctionne dans les zones où il y a plus d’oxygène.
Autres antibiotiques antituberculeux
- Ethambutol : inhibe la synthèse de l’ARN. Il est bactériostatique, mais possède une activité antituberculeuse efficace. Comme effets indésirables, il présente une hypersensibilité et une névrose rétrobulbaire.
- Isoniazide : inhibe la synthèse de l’acide mycolique, un constituant lipidique des mycobactéries, et donc la cellule meurt. Il produit des réactions hépatiques et neurologiques indésirables. Pour l’inverser, de la pyridoxine est administrée, car l’effet toxique est dû à un épuisement de celle-ci. Il est de choix dans le traitement et la prophylaxie de la tuberculose.
- Pyrazinamide : son mécanisme d’action exact n’est pas connu. Il s’agit d’un bactéricide contre M. tuberculosis qu’en milieu acide. De plus, il est plus efficace contre les bacilles intracellulaires et également contre les lésions à faible teneur en oxygène. Il est administré par voie orale en association avec l’isoniazide et la rifampicine. Le principal effet indésirable est la forte hépatotoxicité qu’il produit.
Autres antibiotiques antibactériens
Les autres antibiotiques couramment utilisés sont :
- Nitrofurantoïne : un antiseptique urinaire contre les bactéries Gram -. Ce sont des métabolites instables qui cassent l’ADN bactérien.
- Mupirocine : il est destiné à une administration topique. Il empêche l’incorporation d’isoleucine dans les parois cellulaires. Il est associé à des agents de guérison pour favoriser celle-ci.
- Fosfomycine : inhibe la paroi cellulaire. Il est à large spectre et est utilisé pour traiter les personnes âgées souffrant de problèmes respiratoires.
- Oxazolidinones : en particulier, le linézolide inhibe la synthèse des protéines en se liant à la sous-unité 50S des ribosomes. Il est utilisé pour les patients atteints de pneumonie, mais il faut faire attention aux problèmes cardiaques.
Résistance aux antibiotiques

La véritable problématique que nous avons aujourd’hui dans le domaine de la santé est la résistance aux antibiotiques. Vous en avez sûrement entendu parler, mais il est possible que cela ne soit pas tout à fait clair et que vous ne lui accordiez pas l’importance suffisante.
En réalité, le fait que les souches soient résistantes aux antibiotiques signifie essentiellement que cet antibiotique n’est plus efficace contre cette bactérie. Comment cela peut-il arriver ? Il existe divers mécanismes que ces micro-organismes développent pour se défendre contre l’effet du médicament.
D’un autre côté, vous pensons que si ce médicament n’est plus efficace contre cette bactérie, nous pouvons en utiliser un autre et le problème prend fin. Oui, c’est la solution que nous avons aujourd’hui. Cependant, le problème est que nous abusons de l’utilisation d’antibiotiques et que les bactéries qui sont traitées avec l’autre antibiotique peuvent également y devenir résistantes. Par conséquent, il y a de moins en moins d’antibiotiques que nous avons comme arsenal contre les bactéries pathogènes et nous pourrions nous retrouver sans traitement.
Le développement de nouveaux médicaments est un processus complexe, long et très coûteux. Pour cette raison, il est extrêmement important de ne pas pratiquer l’automédication et de toujours suivre les recommandations du médecin.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.