O que é colite ulcerativa?

A colite ulcerativa ocorre quando o revestimento do intestino grosso (cólon) inflama. Essa inflamação desenvolve úlceras que às vezes podem liberar sangue e pus. Essa condição é um tipo de doença inflamatória intestinal (DII), como a doença de Crohn, por exemplo.
A sua prevalência no mundo é muito desigual. Estudos a esse respeito indicam que na Europa ela está presente a cada 505 casos por 100.000 habitantes, no Canadá 208 e nos Estados Unidos 214. Essas três regiões concentram a maior incidência da doença, o que constitui num fator de risco para o desenvolvimento dela. Vejamos tudo o que você deve saber sobre ela: sintomas, causas, tipos e tratamento.
Causas da colite ulcerativa
Os pesquisadores ainda não têm certeza de qual é a causa para a colite ulcerativa. A teoria mais aceita atualmente é a de que ela é desenvolvida por uma combinação de fatores ambientais, genéticos e imunológicos. Vamos revisar como esses fatores se conjugam para a manifestação da doença.
Predisposição genética

As evidências indicam que a predisposição genética desempenha um papel importante. Mais de 60 genes relacionados à doença inflamatória intestinal foram identificados, sendo pouco mais de 20 deles específicos para a colite ulcerativa. Tendo em vista que foram notificados casos nos quais não havia um familiar direto com a doença, não se sabe qual a porcentagem de suscetibilidade por essa via.
Da mesma forma, a presença dos genes não garante que a pessoa manifestará a doença. Os cientistas acreditam que eles predispõem o paciente, mas é necessária uma interação com catalisadores externos para ativá-los.
Fatores Ambientais
Existem muitos fatores ambientais que promovem o desenvolvimento desse transtorno. A nossa compreensão sobre eles ainda está em andamento, portanto, podem ser adicionados vários outros ao longo das décadas. Os indicados até agora são os seguintes:
- Tabagismo: tudo parece indicar que fumar aumenta as chances de sofrer da doença. Isso tem sido demonstrado por diversos estudos, que indicam que a nicotina pode ser a principal responsável pelo processo inflamatório. Fumar também pode piorar o curso da doença, por isso os pacientes são aconselhados a abandonar esse hábito durante o tratamento.
- Uso de medicamentos: existem evidências de que os anti-inflamatórios não esteroidais podem causar ou piorar o quadro. Além disso, estudos e pesquisas mostram que antibióticos e pílulas anticoncepcionais podem ter o mesmo efeito.
- Distribuição geográfica: Como comentamos no início, a colite ulcerativa é mais comum em certas localizações geográficas. Embora os pesquisadores concordem que a sua prevalência está aumentando, a condição permanece mais comum nos países do norte.
- Hipótese bacteriana: ainda há muito a estudar a esse respeito, mas algumas evidências sugerem que a inflamação pode ser iniciada ou pelo menos agravada por bactérias. As mais estudadas são Salmonella, Shiguella e Yersinia.
Pelo que sabemos, a dieta não é considerada como um dos gatilhos para a colite ulcerativa. Sim, ela pode piorar os sintomas, mas por si só não provoca a doença. Enfatizamos isso porque se trata de um dos mitos mais difundidos a respeito da doença.
Doenças imunológicas
A inflamação do cólon gerada por esse tipo de colite é desencadeada por um processo autoimune. Há algumas décadas está documentado que ter um distúrbio desse tipo aumenta as chances de desenvolver outro no futuro.
Portanto pacientes com diagnóstico de psoríase, artrite reumatoide, lúpus e outras condições podem desenvolver esta doença durante a vida.
Como complemento, a American Gastroenterological Association lembra que a colite ulcerativa é mais comum entre os 15 e 30 anos de idade. Após completar 60 anos, um novo aumento de casos é gerado. Estar entre algumas dessas faixas, portanto, aumenta as chances de desenvolvimento da doença.
Tipos de colite ulcerativa
Embora o gatilho seja o mesmo, a colite ulcerativa pode se manifestar de diferentes maneiras. Geralmente, elas são listadas de acordo com a parte do intestino grosso que foi afetada. A Crohn e Colitis UK indicam os seguintes tipos:
- Proctite: ocorre quando a inflamação se concentra apenas no reto. O resto do intestino não apresenta lacerações, de forma que seu funcionamento é quase normal. Pacientes com proctite frequentemente desenvolvem tenesmo; ou seja, a necessidade fisiológica de defecar quando, na realidade, o cólon está vazio.
- Colite ulcerativa distal: afeta o cólon descendente e o reto. Pacientes que desenvolvem esta variante sentem dor ou pressão no lado esquerdo. O tenesmo também pode se manifestar de forma recorrente.
- Pancolite: quando a inflamação atinge todo o intestino grosso é diagnosticada a pancolite, também conhecida como colite ulcerativa total. Se a inflamação for irregular mas em vários lugares, é chamada de colite ulcerativa extensa.
O fato de você ter desenvolvido uma delas no presente não te impede de manifestar outra variante no futuro. Por exemplo, a proctite frequentemente progride para outros tipos ao longo dos anos (especialmente se não for tratada).
Sintomas da colite ulcerativa
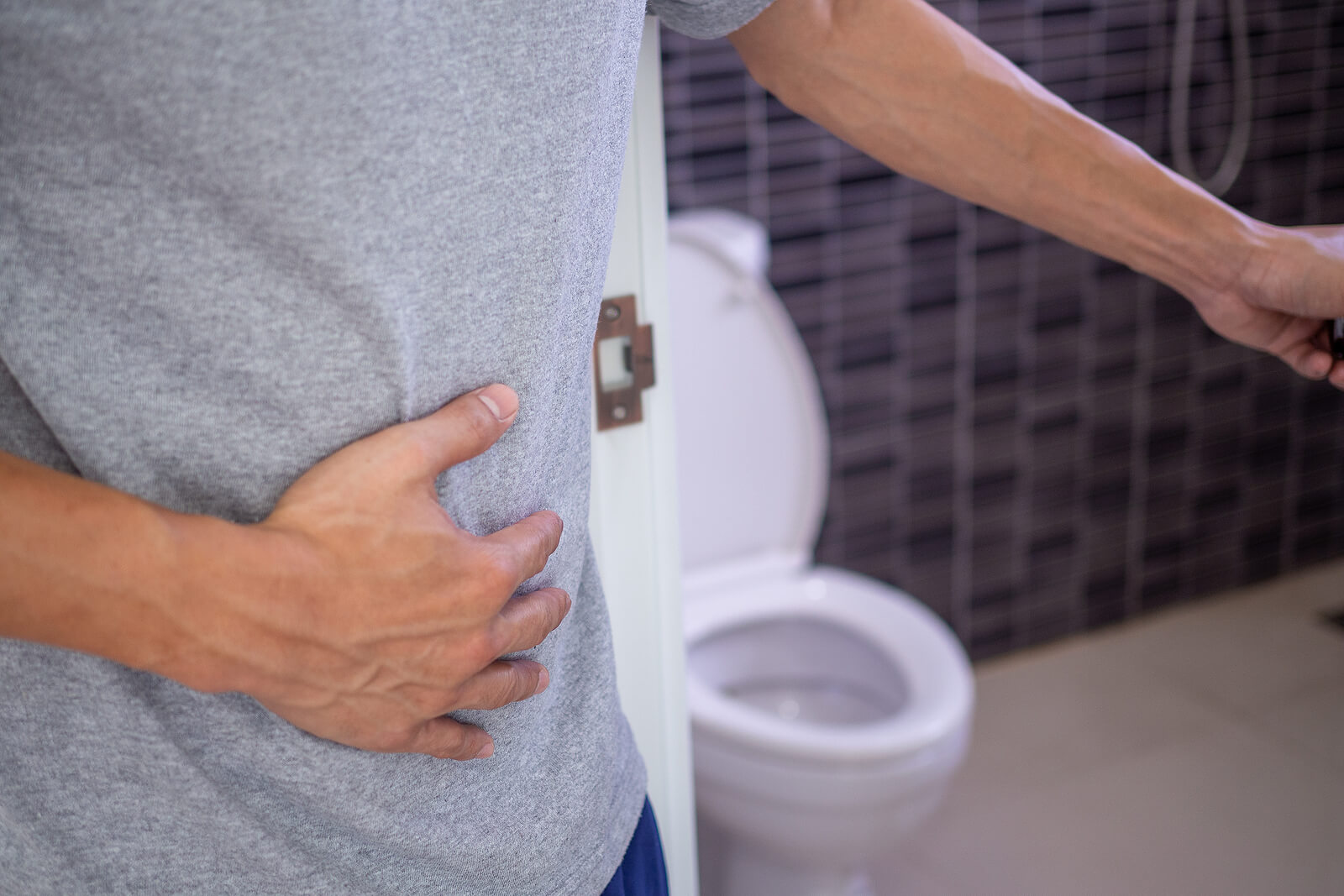
Os sintomas que caracterizam a doença são muito variados. Além disso, como outras doenças autoimunes, ela costuma apresentar quadros de exacerbações e remissões. As exacerbações, também conhecidas como recaídas ou crises, são o agravamento dos sintomas. Por sua vez, a remissão é a ausência temporária deles.
Ambas situações não podem ser previstas, de forma que cada paciente as desenvolve de forma diferente. Por exemplo, a remissão pode durar anos ou, ao contrário, acontecerem uma dúzia de recaídas durante o ano. De uma forma geral, podemos classificar os sintomas da doença em intestinais e extra intestinais.
Sintomas intestinais
Os primeiros sintomas geralmente se desenvolvem como manifestações na área intestinal. Eles costumam aparecer com intensidade leve, que aumenta à medida em que a inflamação e as úlceras pioram. Entre os principais sintomas destacamos os seguintes:
- Sangue nas fezes.
- Aumento da frequência e intensidade das idas ao banheiro.
- Dor na região abdominal.
- Diarreia.
- Fezes com muco.
- Aumento do ruído abdominal (borborigmo).
Os sintomas variam de acordo com a variante que o paciente desenvolveu, podendo ocorrer prisão de ventre ou tenesmo.
Sintomas extra intestinais
Não é incomum que os sintomas se estendam para além da região intestinal, uma característica que costuma confundir os pacientes. A Crohn´s and Colitis Foundation aponta os seguintes sintomas entre os principais:
- Febre.
- Náusea e vômito
- Perda de peso.
- Desnutrição.
- Perda de apetite.
- Fadiga.
- Anemia.
- Atraso no crescimento ou baixa estatura.
O paciente também pode manifestar dores nas articulações, úlceras na boca, problemas de pele e inflamação nos olhos.
Diagnóstico da colite ulcerativa
Existem muitas alternativas para o diagnóstico da colite ulcerativa. É necessário considerar que essa é uma condição que apresenta os mesmos sintomas que outras doenças, de modo que um diagnóstico equivocado é bastante comum. Portanto, os especialistas realizam vários exames antes de informar o paciente sobre a condição. Os mais usados são os seguintes:
- Endoscopia: não é utilizada para detectar a inflamação do cólon em si, mas para descartar outras possíveis alterações gastrointestinais que podem estar causando os sintomas.
- Colonoscopia: é o exame padrão para detectar indícios de que o paciente sofre de colite ulcerativa. Geralmente ela é acompanhada por uma biópsia para analisar o tecido do intestino grosso em maiores detalhes.
- Tomografia computadorizada: embora seu uso seja menos comum, a tomografia computadorizada também pode ser usada se as suspeitas apontarem para outra direção.
- Exames de sangue: são feitos para procurar sinais de anemia e outras deficiências relacionadas à má absorção de nutrientes. Eles também são úteis para avaliar a presença da proteína C reativa, que é um indicador de processo inflamatório no organismo. Não é incomum que anticorpos específicos sejam testados.
- Exames de fezes: são de grande ajuda para descartar causas bacterianas, parasitas ou determinar alguns marcadores inflamatórios.
Com a ajuda de todos os itens acima, além de considerar o histórico clínico e os sintomas do paciente, o especialista poderá diagnosticar a condição. Também pode ser feito um diagnóstico diferencial conforme o caso. Os pesquisadores identificaram os seguintes como mais comuns:
- Doença de Crohn.
- Síndrome do intestino irritável.
- Vários tipos de colite como infecciosa, isquêmica ou pseudomembranosa.
Outras explicações possíveis são infecções parasitárias e virais. A causa real será determinada de acordo com os resultados dos exames.
Opções de tratamento para a colite ulcerativa
Se considera que esta doença autoimune tenha uma evolução crônica. Ou seja, sua manifestação costuma ser de longo prazo e pode piorar à medida em que progride. Portanto, o tratamento visa interromper o progresso da doença, neutralizar os sintomas e aumentar o tempo de remissão. Para isso pode ser usada a seguinte combinação:
Terapias Medicamentosas
Os medicamentos são escolhidos de acordo com cada paciente, pois as características da doença variam muito em cada caso. Dentre os medicamentos mais utilizados, destacamos:
- Imunossupressores: permitem neutralizar as respostas autoimunes. Azatioprina e Purinethol (mercaptopurina) são os mais usados, embora Remicade (infliximabe), Humira (adalimumabe), Simponi (golimumabe), Ciclosporina e Entyvio (vedolizumabe) também possam ser usados.
- Antibióticos: como já indicamos, o uso é parcialmente contraindicado, pois eles podem agravar as crises. No entanto, se houver suspeita de infecção do trato intestinal, amoxicilina, azitromicina e outros medicamentos podem ser usados.
- Anti-inflamatórios: são considerados a principal terapia para o quadro, sendo os corticosteróides e os 5-aminossalicilatos os mais frequentemente prescritos.
Modificações na dieta
Embora a alimentação por si só não possa causar a doença, ela piora os sintomas quando a ingestão é muito desordenada. O especialista recomendará limitar o consumo de laticínios, gorduras, alimentos processados e pimentas, para em vez deles consumir vegetais, frutas, legumes, fibras e carnes brancas.
Também se sugere evitar pratos muito fartos, pois eles podem ter um impacto estressante no processo de digestão. Para evitar isso, o ideal é que o paciente faça cinco ou seis refeições ao dia.
Além disso é aconselhável manter um registro dos grupos que causam problemas para que esses alimentos sejam evitados, bem como contar com a ajuda de um nutricionista para não desequilibrar a ingestão de nutrientes.
Cirurgia
Quando a pessoa desenvolve sintomas crônicos, ou se houver perfuração ou sangramento recorrente, o especialista indicará a cirurgia. As evidências indicam que até 20% dos diagnosticados precisarão dela durante o curso da doença. Isso significa que 1 em cada 5 pessoas pode recorrer a ela no futuro.
Existem muitos tipos de cirurgia para este cenário, que geralmente dependem da área afetada do cólon. O profissional discutirá as opções, os prós e contras e a mudança de estilo de vida que será necessária após o procedimento.
Tratamentos naturais
Embora elas não tenham sido cuidadosamente revisados pelos cientistas, alguns pacientes relatam melhora com a ajuda de terapias naturais. Em nenhum contexto elas devem substituir o tratamento principal, além disso é recomendável notificar o especialista sobre o uso para avaliar a eficácia. Alguns dos tratamentos mais usados são os seguintes:
- Boswellia.
- Cúrcuma.
- Aloe vera.
- Probióticos.
- Sementes de Plantago ovata.
O paciente deve abordar essas opções com pesamento crítico, e ter expectativas objetivas em relação ao uso. O importante é que ele assimile que a doença não tem cura, por isso seguir o tratamento indicado pelo especialista é a melhor opção para controlá-la. Se você manifestar os sintomas descritos acima, não hesite em buscar ajuda médica iniciar o processo de diagnóstico.
A colite ulcerativa ocorre quando o revestimento do intestino grosso (cólon) inflama. Essa inflamação desenvolve úlceras que às vezes podem liberar sangue e pus. Essa condição é um tipo de doença inflamatória intestinal (DII), como a doença de Crohn, por exemplo.
A sua prevalência no mundo é muito desigual. Estudos a esse respeito indicam que na Europa ela está presente a cada 505 casos por 100.000 habitantes, no Canadá 208 e nos Estados Unidos 214. Essas três regiões concentram a maior incidência da doença, o que constitui num fator de risco para o desenvolvimento dela. Vejamos tudo o que você deve saber sobre ela: sintomas, causas, tipos e tratamento.
Causas da colite ulcerativa
Os pesquisadores ainda não têm certeza de qual é a causa para a colite ulcerativa. A teoria mais aceita atualmente é a de que ela é desenvolvida por uma combinação de fatores ambientais, genéticos e imunológicos. Vamos revisar como esses fatores se conjugam para a manifestação da doença.
Predisposição genética

As evidências indicam que a predisposição genética desempenha um papel importante. Mais de 60 genes relacionados à doença inflamatória intestinal foram identificados, sendo pouco mais de 20 deles específicos para a colite ulcerativa. Tendo em vista que foram notificados casos nos quais não havia um familiar direto com a doença, não se sabe qual a porcentagem de suscetibilidade por essa via.
Da mesma forma, a presença dos genes não garante que a pessoa manifestará a doença. Os cientistas acreditam que eles predispõem o paciente, mas é necessária uma interação com catalisadores externos para ativá-los.
Fatores Ambientais
Existem muitos fatores ambientais que promovem o desenvolvimento desse transtorno. A nossa compreensão sobre eles ainda está em andamento, portanto, podem ser adicionados vários outros ao longo das décadas. Os indicados até agora são os seguintes:
- Tabagismo: tudo parece indicar que fumar aumenta as chances de sofrer da doença. Isso tem sido demonstrado por diversos estudos, que indicam que a nicotina pode ser a principal responsável pelo processo inflamatório. Fumar também pode piorar o curso da doença, por isso os pacientes são aconselhados a abandonar esse hábito durante o tratamento.
- Uso de medicamentos: existem evidências de que os anti-inflamatórios não esteroidais podem causar ou piorar o quadro. Além disso, estudos e pesquisas mostram que antibióticos e pílulas anticoncepcionais podem ter o mesmo efeito.
- Distribuição geográfica: Como comentamos no início, a colite ulcerativa é mais comum em certas localizações geográficas. Embora os pesquisadores concordem que a sua prevalência está aumentando, a condição permanece mais comum nos países do norte.
- Hipótese bacteriana: ainda há muito a estudar a esse respeito, mas algumas evidências sugerem que a inflamação pode ser iniciada ou pelo menos agravada por bactérias. As mais estudadas são Salmonella, Shiguella e Yersinia.
Pelo que sabemos, a dieta não é considerada como um dos gatilhos para a colite ulcerativa. Sim, ela pode piorar os sintomas, mas por si só não provoca a doença. Enfatizamos isso porque se trata de um dos mitos mais difundidos a respeito da doença.
Doenças imunológicas
A inflamação do cólon gerada por esse tipo de colite é desencadeada por um processo autoimune. Há algumas décadas está documentado que ter um distúrbio desse tipo aumenta as chances de desenvolver outro no futuro.
Portanto pacientes com diagnóstico de psoríase, artrite reumatoide, lúpus e outras condições podem desenvolver esta doença durante a vida.
Como complemento, a American Gastroenterological Association lembra que a colite ulcerativa é mais comum entre os 15 e 30 anos de idade. Após completar 60 anos, um novo aumento de casos é gerado. Estar entre algumas dessas faixas, portanto, aumenta as chances de desenvolvimento da doença.
Tipos de colite ulcerativa
Embora o gatilho seja o mesmo, a colite ulcerativa pode se manifestar de diferentes maneiras. Geralmente, elas são listadas de acordo com a parte do intestino grosso que foi afetada. A Crohn e Colitis UK indicam os seguintes tipos:
- Proctite: ocorre quando a inflamação se concentra apenas no reto. O resto do intestino não apresenta lacerações, de forma que seu funcionamento é quase normal. Pacientes com proctite frequentemente desenvolvem tenesmo; ou seja, a necessidade fisiológica de defecar quando, na realidade, o cólon está vazio.
- Colite ulcerativa distal: afeta o cólon descendente e o reto. Pacientes que desenvolvem esta variante sentem dor ou pressão no lado esquerdo. O tenesmo também pode se manifestar de forma recorrente.
- Pancolite: quando a inflamação atinge todo o intestino grosso é diagnosticada a pancolite, também conhecida como colite ulcerativa total. Se a inflamação for irregular mas em vários lugares, é chamada de colite ulcerativa extensa.
O fato de você ter desenvolvido uma delas no presente não te impede de manifestar outra variante no futuro. Por exemplo, a proctite frequentemente progride para outros tipos ao longo dos anos (especialmente se não for tratada).
Sintomas da colite ulcerativa

Os sintomas que caracterizam a doença são muito variados. Além disso, como outras doenças autoimunes, ela costuma apresentar quadros de exacerbações e remissões. As exacerbações, também conhecidas como recaídas ou crises, são o agravamento dos sintomas. Por sua vez, a remissão é a ausência temporária deles.
Ambas situações não podem ser previstas, de forma que cada paciente as desenvolve de forma diferente. Por exemplo, a remissão pode durar anos ou, ao contrário, acontecerem uma dúzia de recaídas durante o ano. De uma forma geral, podemos classificar os sintomas da doença em intestinais e extra intestinais.
Sintomas intestinais
Os primeiros sintomas geralmente se desenvolvem como manifestações na área intestinal. Eles costumam aparecer com intensidade leve, que aumenta à medida em que a inflamação e as úlceras pioram. Entre os principais sintomas destacamos os seguintes:
- Sangue nas fezes.
- Aumento da frequência e intensidade das idas ao banheiro.
- Dor na região abdominal.
- Diarreia.
- Fezes com muco.
- Aumento do ruído abdominal (borborigmo).
Os sintomas variam de acordo com a variante que o paciente desenvolveu, podendo ocorrer prisão de ventre ou tenesmo.
Sintomas extra intestinais
Não é incomum que os sintomas se estendam para além da região intestinal, uma característica que costuma confundir os pacientes. A Crohn´s and Colitis Foundation aponta os seguintes sintomas entre os principais:
- Febre.
- Náusea e vômito
- Perda de peso.
- Desnutrição.
- Perda de apetite.
- Fadiga.
- Anemia.
- Atraso no crescimento ou baixa estatura.
O paciente também pode manifestar dores nas articulações, úlceras na boca, problemas de pele e inflamação nos olhos.
Diagnóstico da colite ulcerativa
Existem muitas alternativas para o diagnóstico da colite ulcerativa. É necessário considerar que essa é uma condição que apresenta os mesmos sintomas que outras doenças, de modo que um diagnóstico equivocado é bastante comum. Portanto, os especialistas realizam vários exames antes de informar o paciente sobre a condição. Os mais usados são os seguintes:
- Endoscopia: não é utilizada para detectar a inflamação do cólon em si, mas para descartar outras possíveis alterações gastrointestinais que podem estar causando os sintomas.
- Colonoscopia: é o exame padrão para detectar indícios de que o paciente sofre de colite ulcerativa. Geralmente ela é acompanhada por uma biópsia para analisar o tecido do intestino grosso em maiores detalhes.
- Tomografia computadorizada: embora seu uso seja menos comum, a tomografia computadorizada também pode ser usada se as suspeitas apontarem para outra direção.
- Exames de sangue: são feitos para procurar sinais de anemia e outras deficiências relacionadas à má absorção de nutrientes. Eles também são úteis para avaliar a presença da proteína C reativa, que é um indicador de processo inflamatório no organismo. Não é incomum que anticorpos específicos sejam testados.
- Exames de fezes: são de grande ajuda para descartar causas bacterianas, parasitas ou determinar alguns marcadores inflamatórios.
Com a ajuda de todos os itens acima, além de considerar o histórico clínico e os sintomas do paciente, o especialista poderá diagnosticar a condição. Também pode ser feito um diagnóstico diferencial conforme o caso. Os pesquisadores identificaram os seguintes como mais comuns:
- Doença de Crohn.
- Síndrome do intestino irritável.
- Vários tipos de colite como infecciosa, isquêmica ou pseudomembranosa.
Outras explicações possíveis são infecções parasitárias e virais. A causa real será determinada de acordo com os resultados dos exames.
Opções de tratamento para a colite ulcerativa
Se considera que esta doença autoimune tenha uma evolução crônica. Ou seja, sua manifestação costuma ser de longo prazo e pode piorar à medida em que progride. Portanto, o tratamento visa interromper o progresso da doença, neutralizar os sintomas e aumentar o tempo de remissão. Para isso pode ser usada a seguinte combinação:
Terapias Medicamentosas
Os medicamentos são escolhidos de acordo com cada paciente, pois as características da doença variam muito em cada caso. Dentre os medicamentos mais utilizados, destacamos:
- Imunossupressores: permitem neutralizar as respostas autoimunes. Azatioprina e Purinethol (mercaptopurina) são os mais usados, embora Remicade (infliximabe), Humira (adalimumabe), Simponi (golimumabe), Ciclosporina e Entyvio (vedolizumabe) também possam ser usados.
- Antibióticos: como já indicamos, o uso é parcialmente contraindicado, pois eles podem agravar as crises. No entanto, se houver suspeita de infecção do trato intestinal, amoxicilina, azitromicina e outros medicamentos podem ser usados.
- Anti-inflamatórios: são considerados a principal terapia para o quadro, sendo os corticosteróides e os 5-aminossalicilatos os mais frequentemente prescritos.
Modificações na dieta
Embora a alimentação por si só não possa causar a doença, ela piora os sintomas quando a ingestão é muito desordenada. O especialista recomendará limitar o consumo de laticínios, gorduras, alimentos processados e pimentas, para em vez deles consumir vegetais, frutas, legumes, fibras e carnes brancas.
Também se sugere evitar pratos muito fartos, pois eles podem ter um impacto estressante no processo de digestão. Para evitar isso, o ideal é que o paciente faça cinco ou seis refeições ao dia.
Além disso é aconselhável manter um registro dos grupos que causam problemas para que esses alimentos sejam evitados, bem como contar com a ajuda de um nutricionista para não desequilibrar a ingestão de nutrientes.
Cirurgia
Quando a pessoa desenvolve sintomas crônicos, ou se houver perfuração ou sangramento recorrente, o especialista indicará a cirurgia. As evidências indicam que até 20% dos diagnosticados precisarão dela durante o curso da doença. Isso significa que 1 em cada 5 pessoas pode recorrer a ela no futuro.
Existem muitos tipos de cirurgia para este cenário, que geralmente dependem da área afetada do cólon. O profissional discutirá as opções, os prós e contras e a mudança de estilo de vida que será necessária após o procedimento.
Tratamentos naturais
Embora elas não tenham sido cuidadosamente revisados pelos cientistas, alguns pacientes relatam melhora com a ajuda de terapias naturais. Em nenhum contexto elas devem substituir o tratamento principal, além disso é recomendável notificar o especialista sobre o uso para avaliar a eficácia. Alguns dos tratamentos mais usados são os seguintes:
- Boswellia.
- Cúrcuma.
- Aloe vera.
- Probióticos.
- Sementes de Plantago ovata.
O paciente deve abordar essas opções com pesamento crítico, e ter expectativas objetivas em relação ao uso. O importante é que ele assimile que a doença não tem cura, por isso seguir o tratamento indicado pelo especialista é a melhor opção para controlá-la. Se você manifestar os sintomas descritos acima, não hesite em buscar ajuda médica iniciar o processo de diagnóstico.
- Ananthakrishnan AN, Higuchi LM, Huang ES, Khalili H, Richter JM, Fuchs CS, Chan AT. Aspirin, nonsteroidal anti-inflammatory drug use, and risk for Crohn disease and ulcerative colitis: a cohort study. Ann Intern Med. 2012 Mar 6;156(5):350-9.
- Bastida G, Beltrán B. Ulcerative colitis in smokers, non-smokers and ex-smokers. World J Gastroenterol. 2011 Jun 14;17(22):2740-7.
- Campieri M, Gionchetti P. Bacteria as the cause of ulcerative colitis. Gut. 2001 Jan;48(1):132-5.
- da Silva BC, Lyra AC, Rocha R, Santana GO. Epidemiology, demographic characteristics and prognostic predictors of ulcerative colitis. World J Gastroenterol. 2014 Jul 28;20(28):9458-67.
- Kühn F, Klar E. Surgical Principles in the Treatment of Ulcerative Colitis. Viszeralmedizin. 2015 Aug;31(4):246-50.
- Langan, R. C., Gotsch, P. B., Krafczyk, M. A., & Skillinge, D. D. Ulcerative colitis: diagnosis and treatment. American family physician. 2007; 76(9): 1323-1330.
- Shaw SY, Blanchard JF, Bernstein CN. Association between the use of antibiotics and new diagnoses of Crohn’s disease and ulcerative colitis. Am J Gastroenterol. 2011 Dec;106(12):2133-42.
- Thompson, A. I., & Lees, C. W. Genetics of ulcerative colitis. Inflammatory bowel diseases. 2011; 17(3): 831-848.
- Wang X, Fan X, Deng H, Zhang X, Zhang K, Xu J, Li N, Han Q, Liu Z. Use of oral contraceptives and risk of ulcerative colitis – A systematic review and meta-analysis. Pharmacol Res. 2019 Jan;139:367-374.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.