O que é baciloscopia de escarro?
A baciloscopia de escarro é um procedimento laboratorial em que, por meio de observação direta em microscópio óptico, é detectada a presença de bacilos (bactérias cilíndricas, como uma salsicha) em uma amostra de escarro, em fluidos ou em tecidos do organismo.
Um dos citados é o bacilo de Koch ou também denominado Mycobacterium tuberculosis ( M. tuberculosis ), que transmite a tuberculose (TB).
Generalidades da tuberculose
Para entender um pouco melhor os fundamentos e a eficácia da baciloscopia de escarro, convém dedicar algumas linhas à doença a ser diagnosticada: a tuberculose.
Transmissão
A tuberculose é uma doença infecciosa transmitida quase exclusivamente por via aérea. Os bacilos são encontrados nas pequenas gotículas de saliva que são expelidas por uma pessoa infectada com tuberculose pulmonar.
O risco de contrair a doença aumenta quando aumenta o número de casos em uma comunidade ou convivendo por muito tempo com o paciente, principalmente em ambientes mal ventilados.
Embora a TB possa se manifestar em qualquer órgão além dos pulmões (TB extrapulmonar), a forma mais comum e infecciosa é a TB pulmonar.
Como o bacilo é dependente de oxigênio, os pacientes com TB pulmonar podem desenvolver cavidades nos ápices pulmonares. Aqui há maior concentração de oxigênio e, portanto, é o local onde se aloja grande parte desses bacilos. Ao tossir, são expelidos pelas vias aéreas superiores na forma de escarro.
Os pacientes mais infecciosos são aqueles com baciloscopia positiva, especialmente se a doença for grave e com cavitação.
Sintomas

O sintoma mais característico da TB pulmonar é uma tosse com expectoração que dura duas ou mais semanas. Esses pacientes são chamados de sintomáticos respiratórios (SR) . Eles também podem ter perda de peso, suores noturnos e dores no peito.
A maioria das pessoas que respiram os bacilos da tuberculose são infectadas, mas o sistema imunológico é capaz de impedir que se multipliquem e inativá-los. Nestes casos, falamos de tuberculose latente (em inglês, LTBI ).
Essas pessoas têm um pequeno número de bacilos da TB vivos, mas são inativas, não apresentam sintomas, não se sentem mal, têm uma radiografia de tórax normal, não podem transmitir a doença e geralmente têm um teste tuberculínico (PPD) positivo. Em certas situações, a TB pode ser reativada se elas não receberem tratamento para LTBI.
Diagnóstico
O verdadeiro diagnóstico de TB pode ser feito pelos seguintes métodos:
- Baciloscopia de escarro: procedimento simples, barato, eficaz e rápido para detectar casos suspeitos de TB e acompanhá-los após o tratamento. Continua a ser o primeiro teste diagnóstico em muitos países onde o uso de testes moleculares rápidos é difícil.
- Cultura em meio líquido: a cultura é o método de diagnóstico bacteriológico mais sensível, sendo o padrão-ouro para a detecção de TB e o único método válido para acompanhar a evolução dos pacientes e confirmar sua cura. Sua principal desvantagem é o tempo de espera para obtenção dos resultados.
- É o melhor método diagnóstico para TB extrapulmonar.
- Até agora, os meios de cultura Lowenstein-Jensen e Ogawa-Kudoh têm sido usados porque são simples e menos caros. Com essa última técnica, é possível aumentar o número de novos pacientes diagnosticados (até 30% a mais) de amostras positivas do que com a baciloscopia de escarro.
- O cultivo permite o seguinte:
- Confirmar a presença de bacilos viáveis em pacientes com baciloscopia de escarro positiva.
- Identificar o paciente paucibacilar (paciente com baixo número de bacilos, como crianças), por isso sua cultura é fundamental nesses casos.
- Excluir a resistência ao tratamento e a suspeita de micobactérias não tuberculosas.
- Teste molecular rápido (ensaio Xpert MTB / RIF, Xpert MTB / ultra RIF ou TB-LAMP): são recomendados para a identificação rápida em amostras de líquido cefalorraquidiano e biópsias por serem testes mais sensíveis. Eles detectam DNA de bacilos vivos, mas também de bacilos não viáveis.
Baciloscopia de escarro: um dos métodos diagnósticos mais utilizados
Por ser uma técnica barata, de fácil execução e eficaz, a baciloscopia de escarro é uma das mais populares em alguns países, fazendo parte dos planos estratégicos de saúde pública para o controle da doença.
Utilidade
- A baciloscopia de escarro permite o diagnóstico de TB ativa e saber a eficácia do tratamento da TB em pacientes.
- Permite identificar a tuberculose, mas não é específico para ela, pois também permite reconhecer outros bacilos álcool-ácido resistentes (BAAR) pertencentes ao gênero Mycobacterium.
Quais amostras podem ser usadas para a baciloscopia de escarro?
Conforme mencionado acima, a amostra mais frequente é a de secreção pulmonar (escarro), mas como pode afetar qualquer órgão do corpo, o médico pode colher amostras de líquido pleural, líquido cefalorraquidiano, líquido ascítico, sangue, urina, secreção purulenta de algum abscesso, biópsias, etc.
Todas as amostras de órgãos extrapulmonares devem ser processadas para cultura e, quando possível, para teste molecular rápido.
Como são coletadas as amostras da baciloscopia de escarro?
Para a coleta da amostra de escarro, não basta cuspir a saliva em um recipiente estéril, normalmente oferecido pelo laboratório.
- A pessoa deve respirar fundo e, a seguir, tossir com força várias vezes, para expelir ou tossir a secreção que sai dos pulmões e brônquios. O mesmo procedimento deve ser feito mais 2 vezes.
- No caso de crianças ou pacientes psiquiátricos, pessoal especializado pode induzir a excreção de escarro por meio de procedimentos que facilitem a drenagem ou aspiração de secreções.
Uma expectoração adequada para análise é reconhecida como espessa e esbranquiçada ou verde-amarelada, às vezes com sangue.
O recipiente a ser utilizado deve ser de boca larga, com capacidade de 40-50 mililitros, fecho hermético tipo parafuso, de material plástico transparente resistente a rupturas. Não deve ser reutilizado para evitar contaminação.
Baciloscopia de escarro para diagnóstico
Recomenda-se coletar duas amostras de escarro. A primeira amostra detecta cerca de 80% de casos positivos (deve ser realizada na primeira consulta médica), a segunda 15% (deve ser realizada pelo paciente ao acordar pela manhã) e a terceira, 5%. As amostras também podem ser colhidas por lavagem brônquica ou durante a fibrobroncoscopia.
Baciloscopia de escarro para controlar a eficácia do tratamento
O tratamento padrão da TB compreende duas fases:
- Fase intensiva: dura em média 2 meses
- Fase de consolidação: dura em média 6 meses
Usando a baciloscopia de escarro, os controles seriam feitos em 2, 5 e 6 meses durante o tratamento. Deve haver diminuição progressiva da positividade, até que a baciloscopia torne-se negativa. No caso de positividade persistente, culturas com teste de sensibilidade serão realizadas para determinar se há resistência ao tratamento ou se o que se observa ao microscópio são bacilos vivos ou mortos.
Preservação da amostra
Se a amostra de escarro for coletada para baciloscopia, ela deve ser mantida na geladeira, embrulhada e bem amarrada em um saco plástico ou, pelo menos, em local fresco e protegido da luz. Deve ser levada ao laboratório o mais rápido possível.
Técnica utilizada para realizar a baciloscopia de escarro
- As partículas mais purulentas da amostra são selecionadas para aumentar a probabilidade de obtenção dos bacilos e, a seguir, são espalhadas com o aplicador no centro da lâmina, com espessura homogênea.
- Se deixa secar.
- Em seguida, passa pela chama 3-4 vezes sem superaquecimento.
- Por fim, é realizada a coloração de Ziehl-Nielsen (auramina-rodamina ou coloração de resistência): primeiro aplica-se fucsina carbólica ou auramina, aplica-se calor e, em seguida, adiciona-se uma mistura de ácido e álcool, que atuam como alvejantes. Usando azul de metileno como corante de contraste.
Base da técnica
A técnica é baseada na chamada resistência ao álcool-ácido. As micobactérias contêm alto teor de lipídios, incluindo ácidos micólicos na parede celular, o que lhes permite fixar a fucsina carbólica ou auramina em sua parede celular e continuar a retê-la, mesmo após a aplicação de uma mistura de ácido e álcool.
Ao manchar a amostra com fucsina básica, a bactéria adquire uma coloração avermelhada e então, ao adicionar o álcool ácido, os lipídios da bactéria resistem à descoloração. É por isso que são chamados de bacilos álcool-ácido resistentes (BAAR).
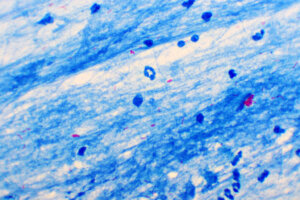
Ao olhar para a lâmina ao microscópio, pequenos bastonetes vermelho-fúcsia são observados em um fundo azulado. Dependendo da coloração usada, se as amostras forem tratadas com coloração de auramina-O, esses bastonetes fluorescentes verde-amarelos serão observados em um fundo escuro.
Contagem BAAR

A amostra é percorrida sistematicamente, observando-se cada campo do microscópio na superfície e em profundidade com lentes 10x e 100x (com óleo de imersão) e anotado o número de BAAR observados em cada campo. Em seguida, obtém-se uma média de bacilos presentes. Quanto menos BAAR encontrados, mais campos úteis devem ser examinados.
Demora aproximadamente 5 minutos para ler 100 campos.
Como a baciloscopia é relatada?
Em nível internacional, o seguinte relatório foi adotado usando a técnica de Ziehl-Neelsen:
- BAAR não é observado em 100 campos microscópicos, é relatado como “bacilos álcool-ácido resistentes não são observados.”
- 1 a 9 BAAR em 100 campos: o número total de BAAR encontrado em 100 campos é colocado.
- 10 a 99 BAAR em 100 campos: é colocado: positivo (+).
- 1 a 10 BAAR em 50 campos: é colocado: positivo (++).
- Mais de 10 BAAR em 20 campos: é colocado: positivo (+++).
Portanto, se a baciloscopia de escarro for positiva (+, ++, +++), significa que o paciente tem TB.
Se a baciloscopia de escarro relatar menos de 5 BAAR em 100 campos, é recomendado estender a leitura para 200 campos, realizar um teste de PCR e cultura em meio líquido.
A leitura e o relato de resultados de folhas coradas por fluorescência também foram estabelecidas internacionalmente.
Se possível, os resultados devem ser devolvidos ao posto de saúde, em até 24 horas após o recebimento do material pelo laboratório.
Qualidade das baciloscopias de escarro
Para garantir a qualidade das baciloscopias de escarro, cada laboratório deve fazer o seguinte:
- Seguir as regras estipuladas para o uso adequado do material, evitando assim a contaminação.
- Ter gerenciamento adequado de resíduos e desperdícios do laboratório.
- Avaliação interna da qualidade (monitoramento de indicadores de desempenho).
- Avaliação externa da qualidade (testes de eficiência).
Como fazer da baciloscopia uma boa ferramenta de controle?
- Isso é alcançado por meio da qualidade técnica adequada e da manutenção da qualidade adequada dos registros e relatórios do laboratório.
- Todos os serviços laboratoriais devem estar integrados numa Rede Nacional de Laboratórios de Tuberculose e envolver laboratórios públicos e privados de forma a complementar-se entre os serviços.
- Os procedimentos devem ser padronizados (revisados periodicamente pela Organização Pan-Americana da Saúde (OPAS), Organização Mundial da Saúde (OMS), etc.
Sensibilidade e especificidade da baciloscopia de escarro
A baciloscopia de escarro tem uma sensibilidade baixa (40-60%) e uma especificidade muito alta. A baciloscopia de escarro tem sensibilidade ainda menor em casos de doenças extrapulmonares, crianças e pacientes com HIV / AIDS.
Baciloscopia de escarro, presente e futuro
A coloração de Ziehl-Nielsen (baciloscopia) tem sido a técnica mais usada nos últimos 100 anos, pois requer um treinamento mais simples.
Em países endêmicos de TB, uma baciloscopia de escarro positiva de uma amostra respiratória em um paciente imunocompetente tem alto valor preditivo. Ou seja, o risco de errar no diagnóstico da doença é muito baixo.
Os trabalhadores do laboratório que processam as amostras devem sempre observar as medidas de biossegurança recomendadas e sistematizar as atividades de forma a reduzir o risco de contágio.
O risco de contrair tuberculose aumenta com o aumento do número de casos em uma comunidade, por isso o diagnóstico precoce é essencial, sendo a baciloscopia de escarro uma ferramenta fundamental.
Novas técnicas estão emergindo, como a microscopia de fluorescência com lâmpada de mercúrio e, de fato, há 10 anos, a OMS recomenda o uso da microscopia de fluorescência com lâmpada LED.
Esta último é mais sensível, não é necessária uma sala totalmente escura para a leitura das amostras, o tempo de leitura é reduzido quase pela metade e o risco de contaminação é menor. No entanto, as equipes precisam de treinamento adequado.
A baciloscopia de escarro é um procedimento laboratorial em que, por meio de observação direta em microscópio óptico, é detectada a presença de bacilos (bactérias cilíndricas, como uma salsicha) em uma amostra de escarro, em fluidos ou em tecidos do organismo.
Um dos citados é o bacilo de Koch ou também denominado Mycobacterium tuberculosis ( M. tuberculosis ), que transmite a tuberculose (TB).
Generalidades da tuberculose
Para entender um pouco melhor os fundamentos e a eficácia da baciloscopia de escarro, convém dedicar algumas linhas à doença a ser diagnosticada: a tuberculose.
Transmissão
A tuberculose é uma doença infecciosa transmitida quase exclusivamente por via aérea. Os bacilos são encontrados nas pequenas gotículas de saliva que são expelidas por uma pessoa infectada com tuberculose pulmonar.
O risco de contrair a doença aumenta quando aumenta o número de casos em uma comunidade ou convivendo por muito tempo com o paciente, principalmente em ambientes mal ventilados.
Embora a TB possa se manifestar em qualquer órgão além dos pulmões (TB extrapulmonar), a forma mais comum e infecciosa é a TB pulmonar.
Como o bacilo é dependente de oxigênio, os pacientes com TB pulmonar podem desenvolver cavidades nos ápices pulmonares. Aqui há maior concentração de oxigênio e, portanto, é o local onde se aloja grande parte desses bacilos. Ao tossir, são expelidos pelas vias aéreas superiores na forma de escarro.
Os pacientes mais infecciosos são aqueles com baciloscopia positiva, especialmente se a doença for grave e com cavitação.
Sintomas

O sintoma mais característico da TB pulmonar é uma tosse com expectoração que dura duas ou mais semanas. Esses pacientes são chamados de sintomáticos respiratórios (SR) . Eles também podem ter perda de peso, suores noturnos e dores no peito.
A maioria das pessoas que respiram os bacilos da tuberculose são infectadas, mas o sistema imunológico é capaz de impedir que se multipliquem e inativá-los. Nestes casos, falamos de tuberculose latente (em inglês, LTBI ).
Essas pessoas têm um pequeno número de bacilos da TB vivos, mas são inativas, não apresentam sintomas, não se sentem mal, têm uma radiografia de tórax normal, não podem transmitir a doença e geralmente têm um teste tuberculínico (PPD) positivo. Em certas situações, a TB pode ser reativada se elas não receberem tratamento para LTBI.
Diagnóstico
O verdadeiro diagnóstico de TB pode ser feito pelos seguintes métodos:
- Baciloscopia de escarro: procedimento simples, barato, eficaz e rápido para detectar casos suspeitos de TB e acompanhá-los após o tratamento. Continua a ser o primeiro teste diagnóstico em muitos países onde o uso de testes moleculares rápidos é difícil.
- Cultura em meio líquido: a cultura é o método de diagnóstico bacteriológico mais sensível, sendo o padrão-ouro para a detecção de TB e o único método válido para acompanhar a evolução dos pacientes e confirmar sua cura. Sua principal desvantagem é o tempo de espera para obtenção dos resultados.
- É o melhor método diagnóstico para TB extrapulmonar.
- Até agora, os meios de cultura Lowenstein-Jensen e Ogawa-Kudoh têm sido usados porque são simples e menos caros. Com essa última técnica, é possível aumentar o número de novos pacientes diagnosticados (até 30% a mais) de amostras positivas do que com a baciloscopia de escarro.
- O cultivo permite o seguinte:
- Confirmar a presença de bacilos viáveis em pacientes com baciloscopia de escarro positiva.
- Identificar o paciente paucibacilar (paciente com baixo número de bacilos, como crianças), por isso sua cultura é fundamental nesses casos.
- Excluir a resistência ao tratamento e a suspeita de micobactérias não tuberculosas.
- Teste molecular rápido (ensaio Xpert MTB / RIF, Xpert MTB / ultra RIF ou TB-LAMP): são recomendados para a identificação rápida em amostras de líquido cefalorraquidiano e biópsias por serem testes mais sensíveis. Eles detectam DNA de bacilos vivos, mas também de bacilos não viáveis.
Baciloscopia de escarro: um dos métodos diagnósticos mais utilizados
Por ser uma técnica barata, de fácil execução e eficaz, a baciloscopia de escarro é uma das mais populares em alguns países, fazendo parte dos planos estratégicos de saúde pública para o controle da doença.
Utilidade
- A baciloscopia de escarro permite o diagnóstico de TB ativa e saber a eficácia do tratamento da TB em pacientes.
- Permite identificar a tuberculose, mas não é específico para ela, pois também permite reconhecer outros bacilos álcool-ácido resistentes (BAAR) pertencentes ao gênero Mycobacterium.
Quais amostras podem ser usadas para a baciloscopia de escarro?
Conforme mencionado acima, a amostra mais frequente é a de secreção pulmonar (escarro), mas como pode afetar qualquer órgão do corpo, o médico pode colher amostras de líquido pleural, líquido cefalorraquidiano, líquido ascítico, sangue, urina, secreção purulenta de algum abscesso, biópsias, etc.
Todas as amostras de órgãos extrapulmonares devem ser processadas para cultura e, quando possível, para teste molecular rápido.
Como são coletadas as amostras da baciloscopia de escarro?
Para a coleta da amostra de escarro, não basta cuspir a saliva em um recipiente estéril, normalmente oferecido pelo laboratório.
- A pessoa deve respirar fundo e, a seguir, tossir com força várias vezes, para expelir ou tossir a secreção que sai dos pulmões e brônquios. O mesmo procedimento deve ser feito mais 2 vezes.
- No caso de crianças ou pacientes psiquiátricos, pessoal especializado pode induzir a excreção de escarro por meio de procedimentos que facilitem a drenagem ou aspiração de secreções.
Uma expectoração adequada para análise é reconhecida como espessa e esbranquiçada ou verde-amarelada, às vezes com sangue.
O recipiente a ser utilizado deve ser de boca larga, com capacidade de 40-50 mililitros, fecho hermético tipo parafuso, de material plástico transparente resistente a rupturas. Não deve ser reutilizado para evitar contaminação.
Baciloscopia de escarro para diagnóstico
Recomenda-se coletar duas amostras de escarro. A primeira amostra detecta cerca de 80% de casos positivos (deve ser realizada na primeira consulta médica), a segunda 15% (deve ser realizada pelo paciente ao acordar pela manhã) e a terceira, 5%. As amostras também podem ser colhidas por lavagem brônquica ou durante a fibrobroncoscopia.
Baciloscopia de escarro para controlar a eficácia do tratamento
O tratamento padrão da TB compreende duas fases:
- Fase intensiva: dura em média 2 meses
- Fase de consolidação: dura em média 6 meses
Usando a baciloscopia de escarro, os controles seriam feitos em 2, 5 e 6 meses durante o tratamento. Deve haver diminuição progressiva da positividade, até que a baciloscopia torne-se negativa. No caso de positividade persistente, culturas com teste de sensibilidade serão realizadas para determinar se há resistência ao tratamento ou se o que se observa ao microscópio são bacilos vivos ou mortos.
Preservação da amostra
Se a amostra de escarro for coletada para baciloscopia, ela deve ser mantida na geladeira, embrulhada e bem amarrada em um saco plástico ou, pelo menos, em local fresco e protegido da luz. Deve ser levada ao laboratório o mais rápido possível.
Técnica utilizada para realizar a baciloscopia de escarro
- As partículas mais purulentas da amostra são selecionadas para aumentar a probabilidade de obtenção dos bacilos e, a seguir, são espalhadas com o aplicador no centro da lâmina, com espessura homogênea.
- Se deixa secar.
- Em seguida, passa pela chama 3-4 vezes sem superaquecimento.
- Por fim, é realizada a coloração de Ziehl-Nielsen (auramina-rodamina ou coloração de resistência): primeiro aplica-se fucsina carbólica ou auramina, aplica-se calor e, em seguida, adiciona-se uma mistura de ácido e álcool, que atuam como alvejantes. Usando azul de metileno como corante de contraste.
Base da técnica
A técnica é baseada na chamada resistência ao álcool-ácido. As micobactérias contêm alto teor de lipídios, incluindo ácidos micólicos na parede celular, o que lhes permite fixar a fucsina carbólica ou auramina em sua parede celular e continuar a retê-la, mesmo após a aplicação de uma mistura de ácido e álcool.
Ao manchar a amostra com fucsina básica, a bactéria adquire uma coloração avermelhada e então, ao adicionar o álcool ácido, os lipídios da bactéria resistem à descoloração. É por isso que são chamados de bacilos álcool-ácido resistentes (BAAR).
Ao olhar para a lâmina ao microscópio, pequenos bastonetes vermelho-fúcsia são observados em um fundo azulado. Dependendo da coloração usada, se as amostras forem tratadas com coloração de auramina-O, esses bastonetes fluorescentes verde-amarelos serão observados em um fundo escuro.
Contagem BAAR

A amostra é percorrida sistematicamente, observando-se cada campo do microscópio na superfície e em profundidade com lentes 10x e 100x (com óleo de imersão) e anotado o número de BAAR observados em cada campo. Em seguida, obtém-se uma média de bacilos presentes. Quanto menos BAAR encontrados, mais campos úteis devem ser examinados.
Demora aproximadamente 5 minutos para ler 100 campos.
Como a baciloscopia é relatada?
Em nível internacional, o seguinte relatório foi adotado usando a técnica de Ziehl-Neelsen:
- BAAR não é observado em 100 campos microscópicos, é relatado como “bacilos álcool-ácido resistentes não são observados.”
- 1 a 9 BAAR em 100 campos: o número total de BAAR encontrado em 100 campos é colocado.
- 10 a 99 BAAR em 100 campos: é colocado: positivo (+).
- 1 a 10 BAAR em 50 campos: é colocado: positivo (++).
- Mais de 10 BAAR em 20 campos: é colocado: positivo (+++).
Portanto, se a baciloscopia de escarro for positiva (+, ++, +++), significa que o paciente tem TB.
Se a baciloscopia de escarro relatar menos de 5 BAAR em 100 campos, é recomendado estender a leitura para 200 campos, realizar um teste de PCR e cultura em meio líquido.
A leitura e o relato de resultados de folhas coradas por fluorescência também foram estabelecidas internacionalmente.
Se possível, os resultados devem ser devolvidos ao posto de saúde, em até 24 horas após o recebimento do material pelo laboratório.
Qualidade das baciloscopias de escarro
Para garantir a qualidade das baciloscopias de escarro, cada laboratório deve fazer o seguinte:
- Seguir as regras estipuladas para o uso adequado do material, evitando assim a contaminação.
- Ter gerenciamento adequado de resíduos e desperdícios do laboratório.
- Avaliação interna da qualidade (monitoramento de indicadores de desempenho).
- Avaliação externa da qualidade (testes de eficiência).
Como fazer da baciloscopia uma boa ferramenta de controle?
- Isso é alcançado por meio da qualidade técnica adequada e da manutenção da qualidade adequada dos registros e relatórios do laboratório.
- Todos os serviços laboratoriais devem estar integrados numa Rede Nacional de Laboratórios de Tuberculose e envolver laboratórios públicos e privados de forma a complementar-se entre os serviços.
- Os procedimentos devem ser padronizados (revisados periodicamente pela Organização Pan-Americana da Saúde (OPAS), Organização Mundial da Saúde (OMS), etc.
Sensibilidade e especificidade da baciloscopia de escarro
A baciloscopia de escarro tem uma sensibilidade baixa (40-60%) e uma especificidade muito alta. A baciloscopia de escarro tem sensibilidade ainda menor em casos de doenças extrapulmonares, crianças e pacientes com HIV / AIDS.
Baciloscopia de escarro, presente e futuro
A coloração de Ziehl-Nielsen (baciloscopia) tem sido a técnica mais usada nos últimos 100 anos, pois requer um treinamento mais simples.
Em países endêmicos de TB, uma baciloscopia de escarro positiva de uma amostra respiratória em um paciente imunocompetente tem alto valor preditivo. Ou seja, o risco de errar no diagnóstico da doença é muito baixo.
Os trabalhadores do laboratório que processam as amostras devem sempre observar as medidas de biossegurança recomendadas e sistematizar as atividades de forma a reduzir o risco de contágio.
O risco de contrair tuberculose aumenta com o aumento do número de casos em uma comunidade, por isso o diagnóstico precoce é essencial, sendo a baciloscopia de escarro uma ferramenta fundamental.
Novas técnicas estão emergindo, como a microscopia de fluorescência com lâmpada de mercúrio e, de fato, há 10 anos, a OMS recomenda o uso da microscopia de fluorescência com lâmpada LED.
Esta último é mais sensível, não é necessária uma sala totalmente escura para a leitura das amostras, o tempo de leitura é reduzido quase pela metade e o risco de contaminação é menor. No entanto, as equipes precisam de treinamento adequado.
- Manual para el Diagnóstico Bacteriológico de la Tuberculosis. Parte 1: Manual de Actualización de la Baciloscopia/ Programa “Fortalecimiento de la Red de Laboratorios de Tuberculosis en la Región de las Américas”. Organización Panamericana de la Salud (PAHO); Organización Mundial de la Salud (OMS); COMISCA; Sistema de la Integración Centroamericana (SICA). 2da Edición. 2018. 88 p.
- Ramonda P Pino P, Cantillana P. Formularios de baciloscopia: ¿son un instrumento adecuado para el diagnóstico oportuno y seguimiento de la tuberculosis? Rev Chil Enf Respir 2014; 30: 103-110
- Polo C, Zabaleta A. Guía para la vigilancia por laboratorio de tuberculosis. Instituto Nacional de Salud, Colombia. 2020; 1-54.
- Betancourt J, Ruiz N, Cruces P, Velásquez, W. Sensibilidad de los métodos baciloscopia, cultivo y ELISA para el diagnóstico de la tuberculosis pulmonar, en pacientes del Edo. Vargas- Venezuela. Kasmera 30(2): 137-144, 2002
- cdc. gov. Centros para el Control y la Prevención de Enfermedades (CDC). Preguntas y respuestas sobre la tuberculosis. 2021; 1-24. Disponible en: http://www.cdc.gov/tb/esp.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.