Antibióticos

Os antibióticos são substâncias químicas produzidas por um ser vivo ou os seus derivados sintéticos que matam ou impedem o crescimento de certos tipos de microrganismos sensíveis.
Geralmente, são medicamentos usados no tratamento de infecções bacterianas. É por isso que são conhecidos como antibacterianos.
São medicamentos usados na medicina humana e animal. Geralmente ajudam as defesas do indivíduo até que as respostas locais sejam suficientes para controlar a infecção.
O objetivo do tratamento com antibióticos é conseguir a erradicação do microrganismo patogênico. Para isso, é necessário seguir uma posologia que permita fazer com que uma concentração do medicamento superior à concentração mínima capaz de interferir na proliferação do microrganismo alcance o foco da infecção.
A automedicação com antibióticos é um grave problema de saúde pública. Falaremos sobre isso posteriormente.
História dos antibióticos

O primeiro antibiótico descoberto foi a penicilina. A descoberta ocorreu em 1897 por Ernest Duchesne, na França. O cientista trabalhou com fungos do gênero Penicillium. No entanto, o seu trabalho não recebeu a atenção da comunidade científica.
Posteriormente, Alexander Fleming, um médico britânico, estava cultivando a bactéria Staphylococcus aureus em uma placa de ágar. A cultura foi acidentalmente contaminada por fungos.
Como resultado, ele notou que o meio de cultivo ao redor do mofo estava livre de bactérias. Embora não tenha conseguido purificar o material obtido, ele registrou a descoberta na literatura científica. Como o fungo era do gênero Penicillium, a substância que interferia na proliferação bacteriana se chamaria penicilina.
A descoberta dos antibióticos, assim como outras descobertas importantes como a da anestesia ou a da adoção de práticas higiênicas, revolucionou a medicina e se tornou um dos grandes avanços na história em matéria de saúde.
A seguir, veremos os seguintes pontos sobre os antibióticos:
- Tipos de antibióticos
- Classificação
- Resistência aos antibióticos
Tipos de antibióticos
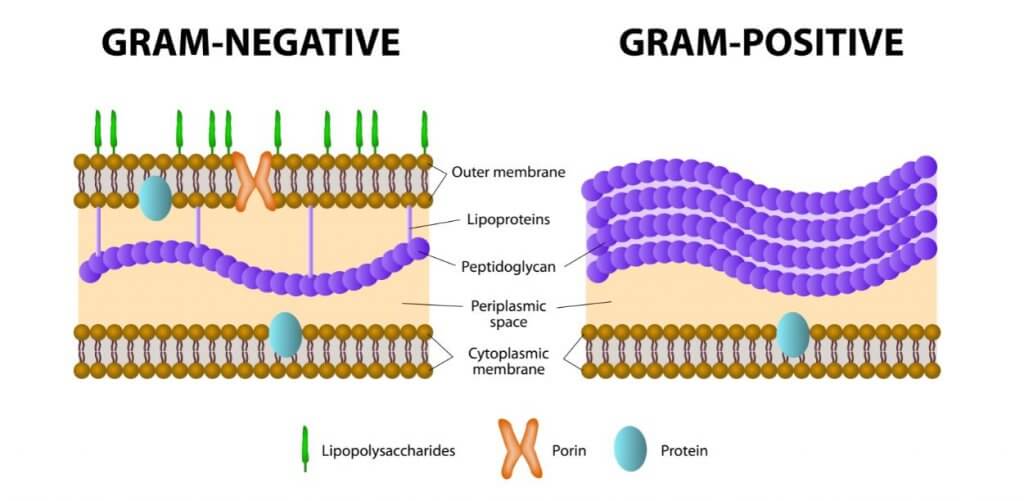
As bactérias Gram + são caracterizadas por serem formadas por uma parede celular interna e uma parede de peptidoglicano. Trata-se de um exoesqueleto que dá consistência e a forma essencial para a replicação e a sobrevivência da bactéria.
Ao contrário das anteriores, as bactérias Gram – possuem uma parede celular mais complexa. Elas têm uma parede celular interna, uma parede de peptidoglicano e uma bicamada lipídica externa.
Para descobrir se uma bactéria é Gram + ou Gram –, realiza-se a coloração de Gram em laboratório. As bactérias de sinal positivo adquirem a coloração azul/roxa, enquanto aquelas com sinal negativo ficam vermelhas.
Nesse sentido, os antibióticos de espectro reduzido são eficazes contra apenas um tipo de bactéria, Gram + ou Gram –. Pelo contrário, os de amplo espectro são eficazes contra os dois tipos de bactérias.
Além desse tipo de antibiótico, é necessário diferenciar entre aqueles que são bacteriostáticos e os que são bactericidas. Os primeiros inibem o crescimento do microrganismo sem induzir a sua morte. Por outro lado, os bactericidas induzem a morte da bactéria.
Alguns antibióticos bacteriostáticos podem ser considerados bactericidas a partir de uma determinada concentração.
Classificação
A classificação desses fármacos é estabelecida de acordo com o mecanismo de ação que desencadeiam. Assim, podemos encontrar os seguintes fármacos:
1. Inibidores da síntese da parede celular
As bactérias dos gêneros Mycloplasma, Chlamydia e Riketsia não possuem parede celular, por isso são resistentes a esse tipo de antibiótico. Dentro desse grupo, diferenciamos entre beta-lactâmicos, glicopeptídeos e bacitracina A.
a) Beta-lactâmicos
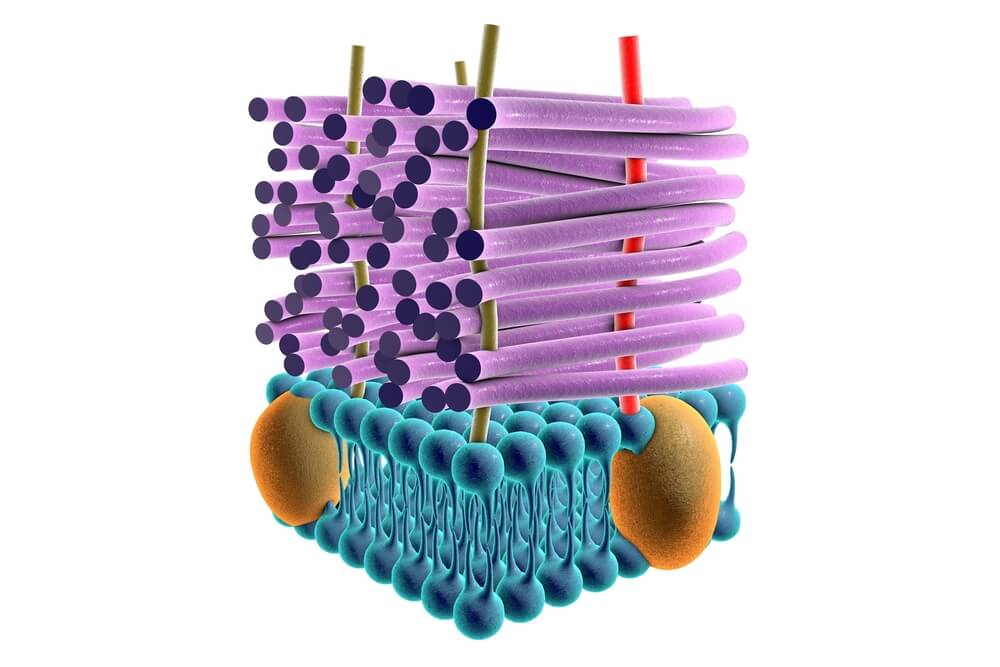
São fármacos de espectro reduzido, pois são eficazes apenas contra bactérias Gram +. Além disso, são bactericidas.
Esses medicamentos são administrados por via oral e parenteral. Além disso, são medicamentos muito seguros, uma vez que as possíveis reações adversas se limitam a possíveis reações alérgicas. Eles podem atravessar a placenta, mas, apesar disso, são medicamentos de escolha durante a gravidez.
São fármacos usados para infecções de todos os tipos. Entre os mais utilizados, encontramos:
- Penicilinas
- Cefalosporinas
- Monobactamas (ativo contra bactérias Gram)
- Carbapenêmicos
Pode te interessar: Minoxidil
b) Glicopeptídeos
Esses antibióticos inibem a síntese da parede celular pelo lado de fora. Também são bactericidas. Sua principal característica é a de reduzir a resistência que as bactérias podem desenvolver para que outros antibióticos sejam eficazes.
Eles facilitam a diminuição da rede de peptidoglicanos das bactérias Gram –. Assim, favorecem a ação dos fármacos específicos contra essas bactérias. No entanto, os glicopeptídeos são eficazes contra bactérias Gram +.
Uma associação farmacológica típica é a administração de aminoglicosídeos, que inibem a síntese proteica, com a vancomicina, de modo que esta favoreça a ação dos aminoglicosídeos.
A vancomicina, o fármaco mais representativo desse grupo, é administrada por via intravenosa. É preciso tomar precauções, pois é um fármaco de alta toxicidade e, se a infusão for rápida, o paciente pode sofrer de síndrome do pescoço vermelho.
Também pode ser administrada por via oral, mas apenas para o tratamento da colite pseudomembranosa. Se administrada por via intravenosa, a principal indicação é para o tratamento de infecções resistentes a penicilinas e cefalosporinas ou para pessoas alérgicas a estas.
c) Bacitracina A
Esse fármaco inibe a regeneração do lipídio transportador de peptidoglicano. É de espectro reduzido, uma vez que só é eficaz contra infecções por bactérias Gram +.
É administrada topicamente, pois a via intramuscular é muito dolorosa e a intravenosa apresenta grande toxicidade. Por esse motivo, é utilizada em infecções oculares, cutâneas e de garganta.
2. Interferência no funcionamento da membrana
Podemos distinguir dois grupos de fármacos: polimixinas e colistimetato de Na.
As polimixinas são bactericidas. São detergentes catiônicos ou surfactantes que interagem com os fosfolipídios de membrana e quebram a sua integridade. Assim, os componentes da célula saem e ocorre a lise celular.
São eficazes contra bactérias Gram – e são administradas topicamente. Frequentemente estão associadas à bacitracina A ou neomicina.
Quanto ao colistimetato de Na, seu uso é limitado ao ambiente hospitalar. Sua indicação são as infecções respiratórias e a fibrose cística.
3. Inibidores da síntese de proteínas
Entre eles, também podemos diferenciar entre:
- Aminoglicosídeos
- Estreptograminas
- Macrolídeos
- Lincosamidas
- Tetraciclinas
- Anfenicóis
a) Aminoglicosídeos
A gentamicina é o mais usado. Esses antibióticos entram na célula por transporte ativo. Ao chegar ao citoplasma, eles se ligam irreversivelmente à subunidade 30S dos ribossomos. Dessa forma, diminuem a síntese de proteínas ou fazem com que proteínas sintetizadas sejam proteínas defeituosas.
São ativos contra bactérias Gram –. Devido à sua baixa biodisponibilidade, seu uso é limitado à administração intravenosa no âmbito hospitalar. No entanto, também podem ser administrados por via intramuscular em ambiente ambulatorial.
As reações adversas mais graves são a ototoxicidade e a nefrotoxicidade. Isso ocorre porque essas estruturas são semelhantes à membrana celular e os aminoglicosídeos se ligam e se acumulam. Portanto, o uso contínuo em altas doses pode causar surdez e problemas renais.
O regime de administração desses antibióticos consiste em uma perfusão rápida e em um curto período de tempo para que não se acumule, reduzindo assim as reações adversas . Suas principais indicações são as infecções graves por enterobactérias e Pseudomonas aeruginosa.
b) Estreptograminas
c) Macrolídeos
Esses antibióticos se ligam à subunidade 50S, inibindo a translocação. São bacteriostáticos, embora existam alguns com ação bactericida. São de amplo espectro, mas são mais eficazes contra bactérias Gram +. Além disso, são uma boa alternativa às penicilinas.
A eritromicina é o medicamento de escolha contra a coqueluche. Também são eficazes no tratamento de infecções respiratórias e pneumonias não hospitalares.
d) Lincosamidas
Também são semelhantes aos macrolídeos. São fármacos agressivos por via sistêmica porque causam colite pseudomembranosa. Por esse motivo, o seu uso limita-se à via tópica.
c) Tetraciclinas
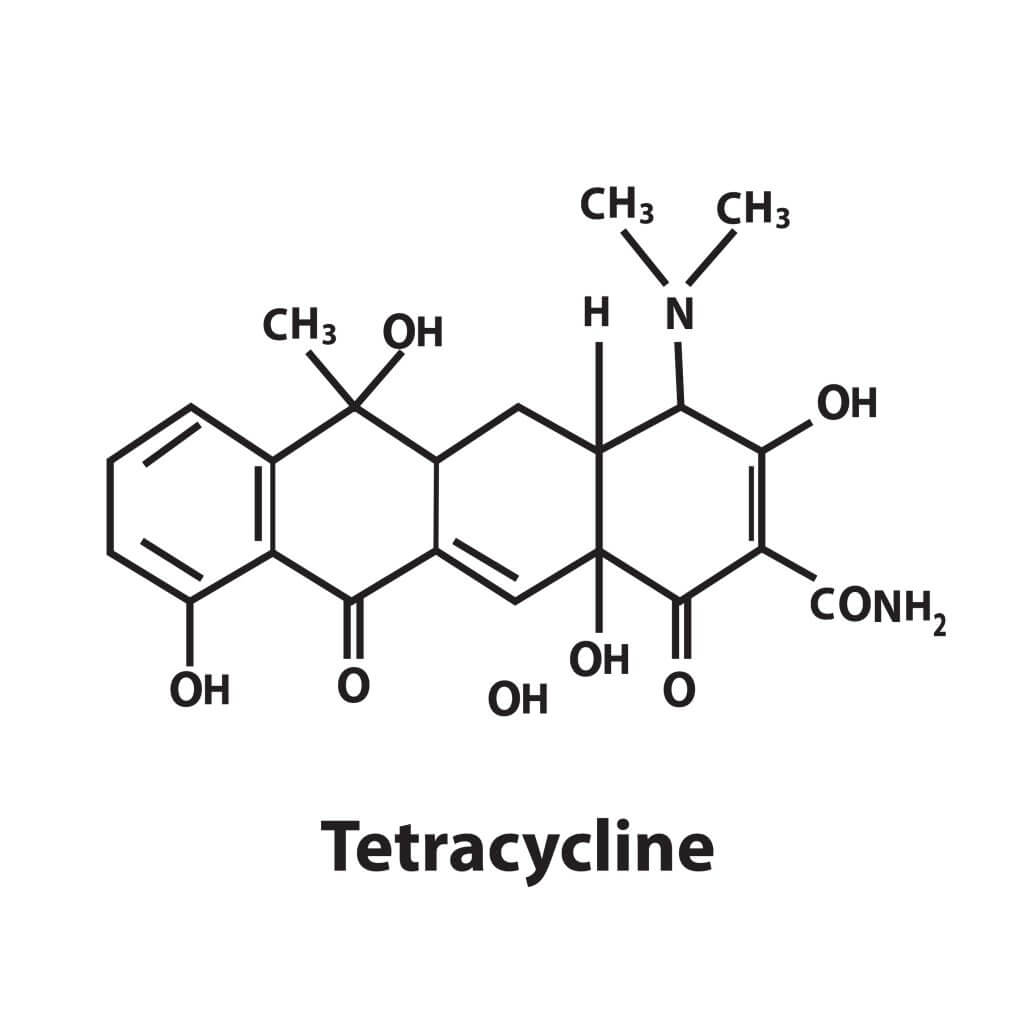
Como podemos ver, as tetraciclinas têm um duplo mecanismo de ação. Elas inibem a síntese de proteínas e interrompem alguns processos metabólicos necessários para a sobrevivência das células.
Entram na célula por difusão passiva porque são muito solúveis em gordura. Também podem usar transporte ativo acoplado a algum transportador alterável.
Por outro lado, a absorção oral é regular e diminui com a ingestão de alimentos (não devem ser ingeridas com leite ou laticínios) e com cátions divalentes porque podem formar complexos.
São amplamente distribuídas pelo corpo e têm uma grande afinidade com os ossos e os dentes em desenvolvimento, podendo chegar a manchá-los de amarelo ou marrom, especialmente em crianças. Vale ressaltar que as reações adversas mais características desses fármacos afetam o sistema digestivo.
Esses antibióticos são contraindicados no período de gestação, durante a lactação e em crianças menores de 8 anos.
d) Anfenicóis
O antibiótico mais poderoso desse grupo é o cloranfenicol. Seu mecanismo de ação consiste na entrada do fármaco na célula por difusão facilitada para se ligar à subunidade 50S de seus ribossomos.
Inibem a fixação do aminoacil tRNA e, como consequência, inibem a síntese de proteínas e, portanto, a proliferação bacteriana. Dessa forma, são bacteriostáticos.
Se esse processo ocorrer em células eucarióticas do organismo, é produzida toxicidade, especialmente no nível da medula óssea.
Nos países desenvolvidos, o seu uso é evitado e são utilizados outros medicamentos mais caros e seguros. Sua administração é reduzida como alternativa em pessoas alérgicas a cefalosporinas na meningite bacteriana e a tetraciclinas nos casos de tifo.
Nos países em desenvolvimento, o benefício é maior do que o risco, por isso são usados principalmente para tratar a febre entérica.
4. Inibição da síntese de DNA
Podemos distinguir entre dois grupos:
Quinolonas e fluoroquinolonas
As primeiras são de espectro reduzido, enquanto as fluoroquinolonas são de amplo espectro. Ambas diminuem a atividade da DNA-girase.
Em concentrações elevadas, também diminuem a atividade da topoisomerase II, tanto a bacteriana quanto a humana, podendo ter alguma ação antineoplásica. São usadas em infecções de todos os tipos, como profiláticos em pessoas imunossuprimidas e em pessoas com resistência à tuberculose.
Nitroimidazólicos
São antibacterianos, antifúngicos e antiparasitários. Sua atividade requer a redução de 5′-nitro por enzimas chamadas nitroredutases.
Os produtos intermediários são citotóxicos, reduzindo assim a síntese de DNA. São bactericidas de ação reduzida porque as enzimas necessárias para que esses antibióticos tenham efeito não são encontradas em todas as bactérias. É válido mencionar que o metronidazol é mutagênico.
5. Inibidores da síntese de RNA
Esse grupo é representado pelas rifampicinas. São eficazes contra micobactérias, bactérias Gram + e algumas bactérias Gram –. São usados no tratamento da tuberculose.
Inibem a síntese de RNA ao bloquear a RNA-polimerase. Dependendo da concentração administrada, são antibióticos bactericidas ou bacteriostáticos. Podemos destacar 3 medicamentos desse grupo:
- Rifampicina: é a mais utilizada para a tuberculose e para a hanseníase. Produz hepatotoxicidade.
- Rifaximina: é um anti-infeccioso intestinal.
- Rifabutina: previne infecções por Mycobacterium avium-intracellulare e é eficaz em infecções difíceis de tratar. Especialmente em pacientes imunossuprimidos.
6. Inibição da síntese de ácido fólico

a) Sulfamidas
A sulfadiazina é o fármaco de referência nesse grupo. Inibe a enzima DHFS. Tem as alergias como reação adversa e é administrada por via tópica e sistêmica.
As bactérias podem desenvolver resistência a esses fármacos se eles diminuírem a permeabilidade da membrana celular.
b) Sulfonas
O fármaco mais utilizado nessa família é a dapsona, que é eficaz contra a bactéria Mycobacterium leprae. É, portanto, um anti-leproso.
7. Inibidores da DHPR
Dentro desse grupo, podemos citar:
- Trimetoprima: é um bacteriostático. Pode ser administrada sozinha ou com sulfamidas. É o medicamento de escolha para infecções urinárias agudas e crônicas. Também é usada para infecções respiratórias, pneumonia e gastroenterite.
- Pirimetamina: um antiparasitário. Usada para o tratamento da malária.
- Trimetrexato: inibe a DHFR em humanos. Assim, inibe a proliferação das células eucarióticas, neoplásicas e imunológicas. Portanto, tem efeito antineoplásico semelhante ao do metotrexato.
8. Drogas antituberculose e anti-hanseníase
O tratamento tenta controlar e eliminar rapidamente os bacilos causadores da doença e também prevenir ou diminuir o número de recaídas. São tratamentos muito longos com mais de um princípio ativo.
O problema desse tipo de tratamento é o número de resistências que são desenvolvidas devido ao abandono dos tratamentos. Em pacientes com AIDS, há maior facilidade para o estabelecimento dos bacilos.
O tratamento de primeira linha geralmente consiste na administração de isoniazida juntamente com a rifampicina. É uma associação muito eficaz. Afeta as áreas dentro das próprias lesões caseosas.
A segunda linha de tratamento é a rifampicina e a pirazinamida. Elas erradicam as formas silenciosas ou latentes que permanecem nas áreas mais íntimas e mais caseosas.
- Etambutol: inibe a síntese do RNA. É bacteriostático, mas tem atividade antituberculosa eficaz. Como efeitos adversos, apresenta hipersensibilidade e neurite retrobulbar.
- Isoniazida: inibe a síntese de ácido micólico, um constituinte lipídico das micobactérias, e assim a célula morre. Produz reações adversas hepáticas e neurológicas. Para revertê-las, é administrada a piridoxina, porque o efeito tóxico se deve à sua depleção. É o medicamento de escolha no tratamento e na profilaxia da tuberculose.
- Pirazinamida: seu mecanismo de ação exato não é conhecido. É bactericida contra a M. tuberculosis apenas em meio ácido. Além disso, é mais eficaz contra os bacilos intracelulares e também em lesões com pouco oxigênio. É administrada por via oral em combinação com a isoniazida e a rifampicina. A principal reação adversa é a alta hepatotoxicidade que causa.
Outros antibacterianos
Outros antibióticos comumente usados são:
- Nitrofurantoína: é um antisséptico urinário contra bactérias Gram –. Trata-se de metabólitos instáveis que quebram o DNA bacteriano.
- Mupirocina: é de administração tópica. Impede a incorporação da isoleucina nas paredes celulares. Está associada a cicatrizantes para promover a cicatrização.
- Fosfomicina: inibe a parede celular. É de amplo espectro e é usada no tratamento de idosos com problemas respiratórios.
- Oxazolidinonas: em particular, a linezolida inibe a síntese de proteínas, ligando-se à subunidade 50S dos ribossomos. É usada em pacientes com pneumonia, mas é necessário ter cuidado com problemas cardíacos.
Resistência aos antibióticos
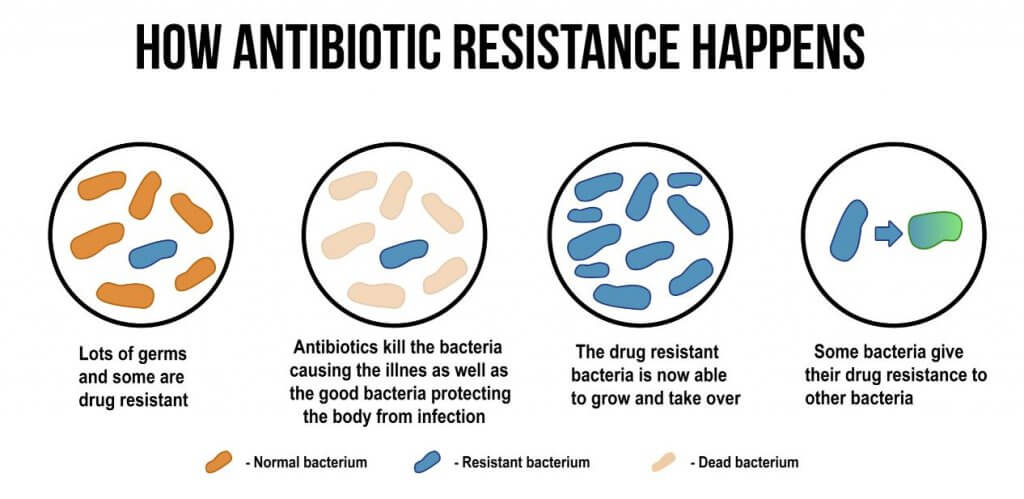
Falar que as cepas são resistentes a antibióticos significa, basicamente, que esse antibiótico deixou de ser eficaz contra determinada bactéria. E como isso pode acontecer? São vários os mecanismos que esses microrganismos desenvolvem para se defender do efeito do fármaco.
Por outro lado, podemos pensar que, se esse fármaco deixou de ser eficaz contra aquela bactéria, podemos usar outro e acabar com o problema.
Sim, esta é a solução que temos atualmente, mas o problema é que abusamos do uso de antibióticos e as bactérias que estão sendo tratadas com o outro antibiótico também podem se tornar resistentes a ele.
Portanto, há cada vez menos antibióticos que temos como arsenal contra as bactérias patogênicas e poderíamos ficar sem curas.
O desenvolvimento de novos fármacos é um processo complexo, longo e muito caro. Por essa razão, é extremamente importante não se automedicar e sempre seguir as recomendações do médico.
Os antibióticos são substâncias químicas produzidas por um ser vivo ou os seus derivados sintéticos que matam ou impedem o crescimento de certos tipos de microrganismos sensíveis.
Geralmente, são medicamentos usados no tratamento de infecções bacterianas. É por isso que são conhecidos como antibacterianos.
São medicamentos usados na medicina humana e animal. Geralmente ajudam as defesas do indivíduo até que as respostas locais sejam suficientes para controlar a infecção.
O objetivo do tratamento com antibióticos é conseguir a erradicação do microrganismo patogênico. Para isso, é necessário seguir uma posologia que permita fazer com que uma concentração do medicamento superior à concentração mínima capaz de interferir na proliferação do microrganismo alcance o foco da infecção.
A automedicação com antibióticos é um grave problema de saúde pública. Falaremos sobre isso posteriormente.
História dos antibióticos

O primeiro antibiótico descoberto foi a penicilina. A descoberta ocorreu em 1897 por Ernest Duchesne, na França. O cientista trabalhou com fungos do gênero Penicillium. No entanto, o seu trabalho não recebeu a atenção da comunidade científica.
Posteriormente, Alexander Fleming, um médico britânico, estava cultivando a bactéria Staphylococcus aureus em uma placa de ágar. A cultura foi acidentalmente contaminada por fungos.
Como resultado, ele notou que o meio de cultivo ao redor do mofo estava livre de bactérias. Embora não tenha conseguido purificar o material obtido, ele registrou a descoberta na literatura científica. Como o fungo era do gênero Penicillium, a substância que interferia na proliferação bacteriana se chamaria penicilina.
A descoberta dos antibióticos, assim como outras descobertas importantes como a da anestesia ou a da adoção de práticas higiênicas, revolucionou a medicina e se tornou um dos grandes avanços na história em matéria de saúde.
A seguir, veremos os seguintes pontos sobre os antibióticos:
- Tipos de antibióticos
- Classificação
- Resistência aos antibióticos
Tipos de antibióticos

As bactérias Gram + são caracterizadas por serem formadas por uma parede celular interna e uma parede de peptidoglicano. Trata-se de um exoesqueleto que dá consistência e a forma essencial para a replicação e a sobrevivência da bactéria.
Ao contrário das anteriores, as bactérias Gram – possuem uma parede celular mais complexa. Elas têm uma parede celular interna, uma parede de peptidoglicano e uma bicamada lipídica externa.
Para descobrir se uma bactéria é Gram + ou Gram –, realiza-se a coloração de Gram em laboratório. As bactérias de sinal positivo adquirem a coloração azul/roxa, enquanto aquelas com sinal negativo ficam vermelhas.
Nesse sentido, os antibióticos de espectro reduzido são eficazes contra apenas um tipo de bactéria, Gram + ou Gram –. Pelo contrário, os de amplo espectro são eficazes contra os dois tipos de bactérias.
Além desse tipo de antibiótico, é necessário diferenciar entre aqueles que são bacteriostáticos e os que são bactericidas. Os primeiros inibem o crescimento do microrganismo sem induzir a sua morte. Por outro lado, os bactericidas induzem a morte da bactéria.
Alguns antibióticos bacteriostáticos podem ser considerados bactericidas a partir de uma determinada concentração.
Classificação
A classificação desses fármacos é estabelecida de acordo com o mecanismo de ação que desencadeiam. Assim, podemos encontrar os seguintes fármacos:
1. Inibidores da síntese da parede celular
As bactérias dos gêneros Mycloplasma, Chlamydia e Riketsia não possuem parede celular, por isso são resistentes a esse tipo de antibiótico. Dentro desse grupo, diferenciamos entre beta-lactâmicos, glicopeptídeos e bacitracina A.
a) Beta-lactâmicos

São fármacos de espectro reduzido, pois são eficazes apenas contra bactérias Gram +. Além disso, são bactericidas.
Esses medicamentos são administrados por via oral e parenteral. Além disso, são medicamentos muito seguros, uma vez que as possíveis reações adversas se limitam a possíveis reações alérgicas. Eles podem atravessar a placenta, mas, apesar disso, são medicamentos de escolha durante a gravidez.
São fármacos usados para infecções de todos os tipos. Entre os mais utilizados, encontramos:
- Penicilinas
- Cefalosporinas
- Monobactamas (ativo contra bactérias Gram)
- Carbapenêmicos
Pode te interessar: Minoxidil
b) Glicopeptídeos
Esses antibióticos inibem a síntese da parede celular pelo lado de fora. Também são bactericidas. Sua principal característica é a de reduzir a resistência que as bactérias podem desenvolver para que outros antibióticos sejam eficazes.
Eles facilitam a diminuição da rede de peptidoglicanos das bactérias Gram –. Assim, favorecem a ação dos fármacos específicos contra essas bactérias. No entanto, os glicopeptídeos são eficazes contra bactérias Gram +.
Uma associação farmacológica típica é a administração de aminoglicosídeos, que inibem a síntese proteica, com a vancomicina, de modo que esta favoreça a ação dos aminoglicosídeos.
A vancomicina, o fármaco mais representativo desse grupo, é administrada por via intravenosa. É preciso tomar precauções, pois é um fármaco de alta toxicidade e, se a infusão for rápida, o paciente pode sofrer de síndrome do pescoço vermelho.
Também pode ser administrada por via oral, mas apenas para o tratamento da colite pseudomembranosa. Se administrada por via intravenosa, a principal indicação é para o tratamento de infecções resistentes a penicilinas e cefalosporinas ou para pessoas alérgicas a estas.
c) Bacitracina A
Esse fármaco inibe a regeneração do lipídio transportador de peptidoglicano. É de espectro reduzido, uma vez que só é eficaz contra infecções por bactérias Gram +.
É administrada topicamente, pois a via intramuscular é muito dolorosa e a intravenosa apresenta grande toxicidade. Por esse motivo, é utilizada em infecções oculares, cutâneas e de garganta.
2. Interferência no funcionamento da membrana

Podemos distinguir dois grupos de fármacos: polimixinas e colistimetato de Na.
As polimixinas são bactericidas. São detergentes catiônicos ou surfactantes que interagem com os fosfolipídios de membrana e quebram a sua integridade. Assim, os componentes da célula saem e ocorre a lise celular.
São eficazes contra bactérias Gram – e são administradas topicamente. Frequentemente estão associadas à bacitracina A ou neomicina.
Quanto ao colistimetato de Na, seu uso é limitado ao ambiente hospitalar. Sua indicação são as infecções respiratórias e a fibrose cística.
3. Inibidores da síntese de proteínas

Entre eles, também podemos diferenciar entre:
- Aminoglicosídeos
- Estreptograminas
- Macrolídeos
- Lincosamidas
- Tetraciclinas
- Anfenicóis
a) Aminoglicosídeos
A gentamicina é o mais usado. Esses antibióticos entram na célula por transporte ativo. Ao chegar ao citoplasma, eles se ligam irreversivelmente à subunidade 30S dos ribossomos. Dessa forma, diminuem a síntese de proteínas ou fazem com que proteínas sintetizadas sejam proteínas defeituosas.
São ativos contra bactérias Gram –. Devido à sua baixa biodisponibilidade, seu uso é limitado à administração intravenosa no âmbito hospitalar. No entanto, também podem ser administrados por via intramuscular em ambiente ambulatorial.
As reações adversas mais graves são a ototoxicidade e a nefrotoxicidade. Isso ocorre porque essas estruturas são semelhantes à membrana celular e os aminoglicosídeos se ligam e se acumulam. Portanto, o uso contínuo em altas doses pode causar surdez e problemas renais.
O regime de administração desses antibióticos consiste em uma perfusão rápida e em um curto período de tempo para que não se acumule, reduzindo assim as reações adversas . Suas principais indicações são as infecções graves por enterobactérias e Pseudomonas aeruginosa.
b) Estreptograminas

c) Macrolídeos
Esses antibióticos se ligam à subunidade 50S, inibindo a translocação. São bacteriostáticos, embora existam alguns com ação bactericida. São de amplo espectro, mas são mais eficazes contra bactérias Gram +. Além disso, são uma boa alternativa às penicilinas.
A eritromicina é o medicamento de escolha contra a coqueluche. Também são eficazes no tratamento de infecções respiratórias e pneumonias não hospitalares.
d) Lincosamidas
Também são semelhantes aos macrolídeos. São fármacos agressivos por via sistêmica porque causam colite pseudomembranosa. Por esse motivo, o seu uso limita-se à via tópica.
c) Tetraciclinas

Como podemos ver, as tetraciclinas têm um duplo mecanismo de ação. Elas inibem a síntese de proteínas e interrompem alguns processos metabólicos necessários para a sobrevivência das células.
Entram na célula por difusão passiva porque são muito solúveis em gordura. Também podem usar transporte ativo acoplado a algum transportador alterável.
Por outro lado, a absorção oral é regular e diminui com a ingestão de alimentos (não devem ser ingeridas com leite ou laticínios) e com cátions divalentes porque podem formar complexos.
São amplamente distribuídas pelo corpo e têm uma grande afinidade com os ossos e os dentes em desenvolvimento, podendo chegar a manchá-los de amarelo ou marrom, especialmente em crianças. Vale ressaltar que as reações adversas mais características desses fármacos afetam o sistema digestivo.
Esses antibióticos são contraindicados no período de gestação, durante a lactação e em crianças menores de 8 anos.
d) Anfenicóis
O antibiótico mais poderoso desse grupo é o cloranfenicol. Seu mecanismo de ação consiste na entrada do fármaco na célula por difusão facilitada para se ligar à subunidade 50S de seus ribossomos.
Inibem a fixação do aminoacil tRNA e, como consequência, inibem a síntese de proteínas e, portanto, a proliferação bacteriana. Dessa forma, são bacteriostáticos.
Se esse processo ocorrer em células eucarióticas do organismo, é produzida toxicidade, especialmente no nível da medula óssea.
Nos países desenvolvidos, o seu uso é evitado e são utilizados outros medicamentos mais caros e seguros. Sua administração é reduzida como alternativa em pessoas alérgicas a cefalosporinas na meningite bacteriana e a tetraciclinas nos casos de tifo.
Nos países em desenvolvimento, o benefício é maior do que o risco, por isso são usados principalmente para tratar a febre entérica.
4. Inibição da síntese de DNA
Podemos distinguir entre dois grupos:
Quinolonas e fluoroquinolonas
As primeiras são de espectro reduzido, enquanto as fluoroquinolonas são de amplo espectro. Ambas diminuem a atividade da DNA-girase.
Em concentrações elevadas, também diminuem a atividade da topoisomerase II, tanto a bacteriana quanto a humana, podendo ter alguma ação antineoplásica. São usadas em infecções de todos os tipos, como profiláticos em pessoas imunossuprimidas e em pessoas com resistência à tuberculose.
Nitroimidazólicos
São antibacterianos, antifúngicos e antiparasitários. Sua atividade requer a redução de 5′-nitro por enzimas chamadas nitroredutases.
Os produtos intermediários são citotóxicos, reduzindo assim a síntese de DNA. São bactericidas de ação reduzida porque as enzimas necessárias para que esses antibióticos tenham efeito não são encontradas em todas as bactérias. É válido mencionar que o metronidazol é mutagênico.
5. Inibidores da síntese de RNA
Esse grupo é representado pelas rifampicinas. São eficazes contra micobactérias, bactérias Gram + e algumas bactérias Gram –. São usados no tratamento da tuberculose.
Inibem a síntese de RNA ao bloquear a RNA-polimerase. Dependendo da concentração administrada, são antibióticos bactericidas ou bacteriostáticos. Podemos destacar 3 medicamentos desse grupo:
- Rifampicina: é a mais utilizada para a tuberculose e para a hanseníase. Produz hepatotoxicidade.
- Rifaximina: é um anti-infeccioso intestinal.
- Rifabutina: previne infecções por Mycobacterium avium-intracellulare e é eficaz em infecções difíceis de tratar. Especialmente em pacientes imunossuprimidos.
6. Inibição da síntese de ácido fólico

a) Sulfamidas
A sulfadiazina é o fármaco de referência nesse grupo. Inibe a enzima DHFS. Tem as alergias como reação adversa e é administrada por via tópica e sistêmica.
As bactérias podem desenvolver resistência a esses fármacos se eles diminuírem a permeabilidade da membrana celular.
b) Sulfonas
O fármaco mais utilizado nessa família é a dapsona, que é eficaz contra a bactéria Mycobacterium leprae. É, portanto, um anti-leproso.
7. Inibidores da DHPR
Dentro desse grupo, podemos citar:
- Trimetoprima: é um bacteriostático. Pode ser administrada sozinha ou com sulfamidas. É o medicamento de escolha para infecções urinárias agudas e crônicas. Também é usada para infecções respiratórias, pneumonia e gastroenterite.
- Pirimetamina: um antiparasitário. Usada para o tratamento da malária.
- Trimetrexato: inibe a DHFR em humanos. Assim, inibe a proliferação das células eucarióticas, neoplásicas e imunológicas. Portanto, tem efeito antineoplásico semelhante ao do metotrexato.
8. Drogas antituberculose e anti-hanseníase
O tratamento tenta controlar e eliminar rapidamente os bacilos causadores da doença e também prevenir ou diminuir o número de recaídas. São tratamentos muito longos com mais de um princípio ativo.
O problema desse tipo de tratamento é o número de resistências que são desenvolvidas devido ao abandono dos tratamentos. Em pacientes com AIDS, há maior facilidade para o estabelecimento dos bacilos.
O tratamento de primeira linha geralmente consiste na administração de isoniazida juntamente com a rifampicina. É uma associação muito eficaz. Afeta as áreas dentro das próprias lesões caseosas.
A segunda linha de tratamento é a rifampicina e a pirazinamida. Elas erradicam as formas silenciosas ou latentes que permanecem nas áreas mais íntimas e mais caseosas.

- Etambutol: inibe a síntese do RNA. É bacteriostático, mas tem atividade antituberculosa eficaz. Como efeitos adversos, apresenta hipersensibilidade e neurite retrobulbar.
- Isoniazida: inibe a síntese de ácido micólico, um constituinte lipídico das micobactérias, e assim a célula morre. Produz reações adversas hepáticas e neurológicas. Para revertê-las, é administrada a piridoxina, porque o efeito tóxico se deve à sua depleção. É o medicamento de escolha no tratamento e na profilaxia da tuberculose.
- Pirazinamida: seu mecanismo de ação exato não é conhecido. É bactericida contra a M. tuberculosis apenas em meio ácido. Além disso, é mais eficaz contra os bacilos intracelulares e também em lesões com pouco oxigênio. É administrada por via oral em combinação com a isoniazida e a rifampicina. A principal reação adversa é a alta hepatotoxicidade que causa.
Outros antibacterianos
Outros antibióticos comumente usados são:
- Nitrofurantoína: é um antisséptico urinário contra bactérias Gram –. Trata-se de metabólitos instáveis que quebram o DNA bacteriano.
- Mupirocina: é de administração tópica. Impede a incorporação da isoleucina nas paredes celulares. Está associada a cicatrizantes para promover a cicatrização.
- Fosfomicina: inibe a parede celular. É de amplo espectro e é usada no tratamento de idosos com problemas respiratórios.
- Oxazolidinonas: em particular, a linezolida inibe a síntese de proteínas, ligando-se à subunidade 50S dos ribossomos. É usada em pacientes com pneumonia, mas é necessário ter cuidado com problemas cardíacos.
Resistência aos antibióticos

Falar que as cepas são resistentes a antibióticos significa, basicamente, que esse antibiótico deixou de ser eficaz contra determinada bactéria. E como isso pode acontecer? São vários os mecanismos que esses microrganismos desenvolvem para se defender do efeito do fármaco.
Por outro lado, podemos pensar que, se esse fármaco deixou de ser eficaz contra aquela bactéria, podemos usar outro e acabar com o problema.
Sim, esta é a solução que temos atualmente, mas o problema é que abusamos do uso de antibióticos e as bactérias que estão sendo tratadas com o outro antibiótico também podem se tornar resistentes a ele.
Portanto, há cada vez menos antibióticos que temos como arsenal contra as bactérias patogênicas e poderíamos ficar sem curas.
O desenvolvimento de novos fármacos é um processo complexo, longo e muito caro. Por essa razão, é extremamente importante não se automedicar e sempre seguir as recomendações do médico.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.