O que é embolia pulmonar?
Quando um coágulo sanguíneo aparece em uma das principais artérias do pulmão, é denominado embolia pulmonar. Esta doença afeta cerca de 1 em 1.000 pessoas, de acordo com um relatório dos Centros de Controle e Prevenção de Doenças dos Estados Unidos.
Essa patologia é considerada uma doença cardiovascular. Pode reduzir os níveis de oxigênio no sangue e, se não for tratada a tempo, causa danos permanentes aos pulmões e até a morte.
Sintomas de embolia pulmonar

A embolia pulmonar impede que o pulmão receba sangue, que deve ser reabastecido com oxigênio e bombeado para o coração, que, por sua vez, é responsável por distribuir oxigênio para o resto do corpo. Portanto, não são apenas os pulmões que estão envolvidos na embolia pulmonar, pois o coração e outros órgãos vitais podem ser afetados.
Alguns dos sinais de embolia pulmonar são os seguintes:
- Falta de ar que pode ser repentina.
- Dor no peito, que pode piorar quando se produza inalação.
- Frequência cardíaca elevada.
- Respiração acelerada.
- Tontura.
- Tosse, que geralmente é seca e pode causar sangramento.
- Respiração ofegante.
- Lábios e dedos azulados (cianose).
Quando a doença se torna grave, pode causar choque, parada cardíaca, perda de consciência ou morte. A gravidade da doença é medida pelo volume da embolia pulmonar.
Porém, se o volume da embolia pulmonar for pequeno, ainda é considerada uma emergência, pois pode causar um infarto pulmonar.
Causas de embolia pulmonar
Embora os coágulos sanguíneos possam ser causados por uma variedade de razões, eles são mais frequentemente causados por trombose venosa profunda, uma condição de formação de coágulos em veias profundas do corpo. Geralmente começa nas pernas ou na pelve e segue até os vasos sanguíneos dos pulmões.
Os coágulos sanguíneos podem ser gerados por várias causas, algumas delas podem ser as seguintes:
- Lesão ou dano: Quando um músculo é lesado ou rompido, ou um osso fraturado, existe o risco de danificar os vasos sanguíneos e causar coágulos.
- Condições médicas: Algumas condições médicas ou tratamentos podem causar coágulos sanguíneos. Por exemplo, a quimioterapia torna uma pessoa propensa a eles.
- Inatividade: Quando uma pessoa passa longos períodos de inatividade, ela pode desenvolver coágulos sanguíneos, esteja ela na cama se recuperando de uma doença ou passando muitas horas sentada.
Por outro lado, um estudo publicado no Journal of Anaesthesiology Clinical Pharmacology revelou que, em raras ocasiões, uma partícula que entra na corrente sanguínea causa uma embolia pulmonar.
Fatores de risco
Os fatores de risco podem incluir o seguinte:
- Ser um paciente com câncer.
- Estar acima do peso ou ser obeso.
- Ser uma pessoa sedentária.
- Ter mais de 60 anos.
- Tendo sofrido uma fratura na perna ou no quadril.
- Ter um ataque cardíaco ou derrame como histórico pessoal.
- Usar testosterona ou estrogênio.
- Sofrer de um distúrbio genético de coagulação do sangue.
- Ter doença inflamatória intestinal.
- Ter histórico de um familiar que sofreu embolia pulmonar.
Diagnóstico
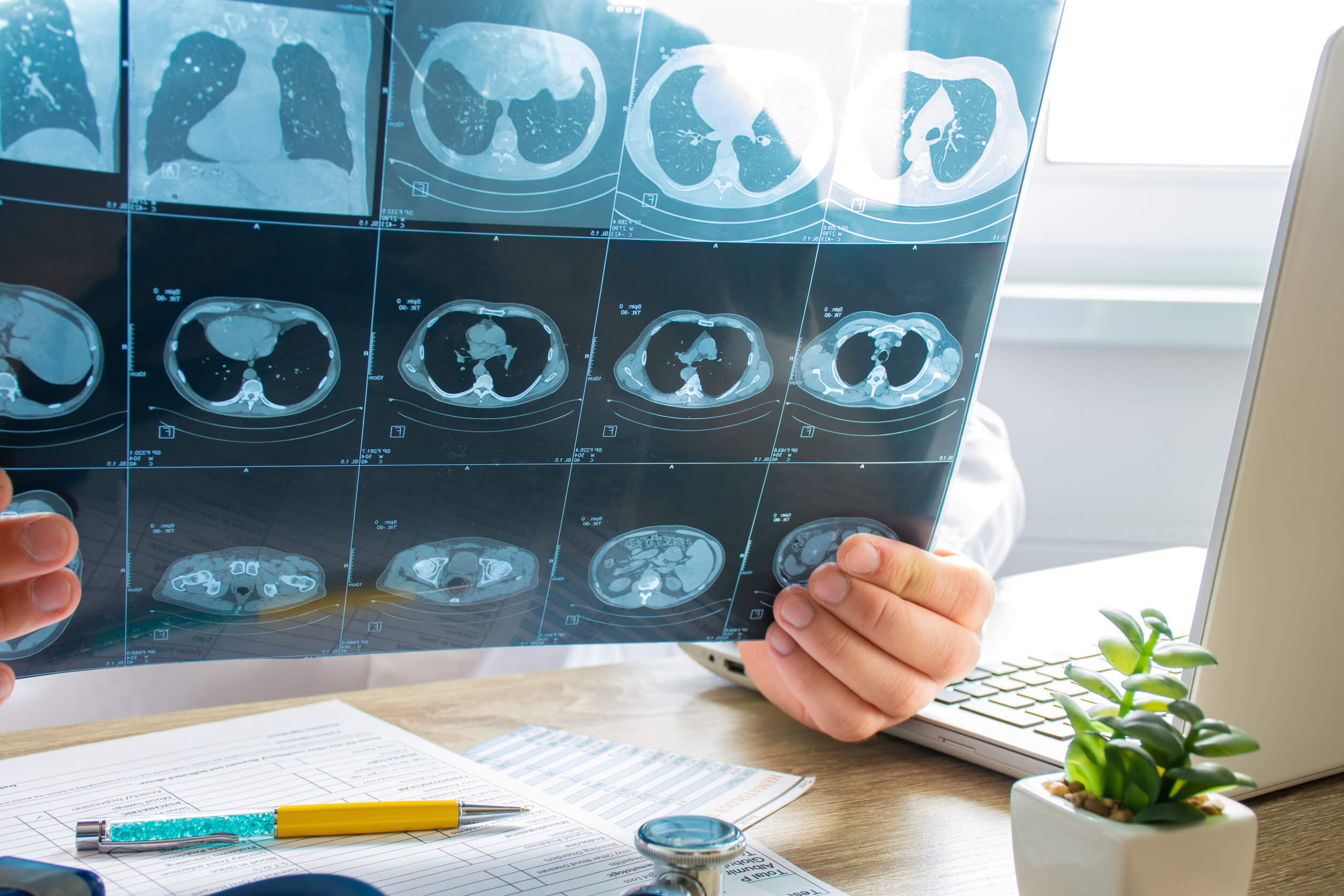
Se você tem doença cardíaca, hipertensão ou enfisema, pode ser difícil diagnosticar a embolia pulmonar. Em geral, o médico fará algumas perguntas simples, como o que você sentiu ou se algum membro da família sofreu de embolia pulmonar, entre outras. Em seguida, ele irá realizar alguns exames médicos, como:
- Raio-x do tórax. O médico poderá examinar mais de perto os pulmões e o coração e verificar se há alguma anormalidade.
- Ressonância magnética.
- Eletrocardiógrama.
- Angiografia pulmonar. Consiste na injeção de um corante especial para verificar se há coágulo sanguíneo por meio de um raio-X.
- Tomografia computadorizada.
- O Duplex Scan Venoso. Ele usa ondas de rádio para descartar coágulos sanguíneos nas pernas, provavelmente relacionados à embolia pulmonar.
- Venografia ou venograma. Este é um raio-X das veias das pernas.
- Teste de dímero D.
Tratamento de embolia pulmonar
O tratamento vai depender do tamanho e da localização da embolia pulmonar, se for detectada precocemente, o médico pode prescrever alguns destes medicamentos:
- Anticoagulantes: como heparina, varfarina ou arixtra, “anticoagulantes” que impedem a formação de coágulos.
- Trombolíticos: sua função é dissolver rapidamente um coágulo sanguíneo. Lembre-se de que esses medicamentos são usados apenas para emergências, pois seus efeitos colaterais podem ser perigosos.
Outra forma de remover coágulos sanguíneos é por meio de cirurgia. Entre os procedimentos cirúrgicos estão os seguintes:
- Colocação do filtro na veia cava: Esta cirurgia é realizada para evitar que o coágulo de sangue viaje da perna para o pulmão, então uma pequena incisão será feita para inserir um filtro na veia cava inferior.
- Cirurgia aberta: este tipo de cirurgia só é utilizada se a pessoa estiver em choque ou se esgotarem os recursos para dissolver o coágulo.
- Extração de coágulo: envolve a inserção de um cateter para sugar o coágulo de sangue que se aloja na artéria. É um método difícil de realizar, por isso alguns médicos preferem outro tipo de tratamento.
Cuidados e acompanhamento
Depois que seu médico tratar sua embolia pulmonar, ele pode prescrever alguns medicamentos para tratar o sangue para prevenir novas formações. Por outro lado, ele também pode recomendar o uso de meia de compressão para evitar a coagulação do sangue nas pernas.
Se a embolia pulmonar ocorrer com freqüência, uma condição mais grave, como a hipertensão pulmonar, pode se desenvolver.
Quando um coágulo sanguíneo aparece em uma das principais artérias do pulmão, é denominado embolia pulmonar. Esta doença afeta cerca de 1 em 1.000 pessoas, de acordo com um relatório dos Centros de Controle e Prevenção de Doenças dos Estados Unidos.
Essa patologia é considerada uma doença cardiovascular. Pode reduzir os níveis de oxigênio no sangue e, se não for tratada a tempo, causa danos permanentes aos pulmões e até a morte.
Sintomas de embolia pulmonar

A embolia pulmonar impede que o pulmão receba sangue, que deve ser reabastecido com oxigênio e bombeado para o coração, que, por sua vez, é responsável por distribuir oxigênio para o resto do corpo. Portanto, não são apenas os pulmões que estão envolvidos na embolia pulmonar, pois o coração e outros órgãos vitais podem ser afetados.
Alguns dos sinais de embolia pulmonar são os seguintes:
- Falta de ar que pode ser repentina.
- Dor no peito, que pode piorar quando se produza inalação.
- Frequência cardíaca elevada.
- Respiração acelerada.
- Tontura.
- Tosse, que geralmente é seca e pode causar sangramento.
- Respiração ofegante.
- Lábios e dedos azulados (cianose).
Quando a doença se torna grave, pode causar choque, parada cardíaca, perda de consciência ou morte. A gravidade da doença é medida pelo volume da embolia pulmonar.
Porém, se o volume da embolia pulmonar for pequeno, ainda é considerada uma emergência, pois pode causar um infarto pulmonar.
Causas de embolia pulmonar
Embora os coágulos sanguíneos possam ser causados por uma variedade de razões, eles são mais frequentemente causados por trombose venosa profunda, uma condição de formação de coágulos em veias profundas do corpo. Geralmente começa nas pernas ou na pelve e segue até os vasos sanguíneos dos pulmões.
Os coágulos sanguíneos podem ser gerados por várias causas, algumas delas podem ser as seguintes:
- Lesão ou dano: Quando um músculo é lesado ou rompido, ou um osso fraturado, existe o risco de danificar os vasos sanguíneos e causar coágulos.
- Condições médicas: Algumas condições médicas ou tratamentos podem causar coágulos sanguíneos. Por exemplo, a quimioterapia torna uma pessoa propensa a eles.
- Inatividade: Quando uma pessoa passa longos períodos de inatividade, ela pode desenvolver coágulos sanguíneos, esteja ela na cama se recuperando de uma doença ou passando muitas horas sentada.
Por outro lado, um estudo publicado no Journal of Anaesthesiology Clinical Pharmacology revelou que, em raras ocasiões, uma partícula que entra na corrente sanguínea causa uma embolia pulmonar.
Fatores de risco
Os fatores de risco podem incluir o seguinte:
- Ser um paciente com câncer.
- Estar acima do peso ou ser obeso.
- Ser uma pessoa sedentária.
- Ter mais de 60 anos.
- Tendo sofrido uma fratura na perna ou no quadril.
- Ter um ataque cardíaco ou derrame como histórico pessoal.
- Usar testosterona ou estrogênio.
- Sofrer de um distúrbio genético de coagulação do sangue.
- Ter doença inflamatória intestinal.
- Ter histórico de um familiar que sofreu embolia pulmonar.
Diagnóstico

Se você tem doença cardíaca, hipertensão ou enfisema, pode ser difícil diagnosticar a embolia pulmonar. Em geral, o médico fará algumas perguntas simples, como o que você sentiu ou se algum membro da família sofreu de embolia pulmonar, entre outras. Em seguida, ele irá realizar alguns exames médicos, como:
- Raio-x do tórax. O médico poderá examinar mais de perto os pulmões e o coração e verificar se há alguma anormalidade.
- Ressonância magnética.
- Eletrocardiógrama.
- Angiografia pulmonar. Consiste na injeção de um corante especial para verificar se há coágulo sanguíneo por meio de um raio-X.
- Tomografia computadorizada.
- O Duplex Scan Venoso. Ele usa ondas de rádio para descartar coágulos sanguíneos nas pernas, provavelmente relacionados à embolia pulmonar.
- Venografia ou venograma. Este é um raio-X das veias das pernas.
- Teste de dímero D.
Tratamento de embolia pulmonar
O tratamento vai depender do tamanho e da localização da embolia pulmonar, se for detectada precocemente, o médico pode prescrever alguns destes medicamentos:
- Anticoagulantes: como heparina, varfarina ou arixtra, “anticoagulantes” que impedem a formação de coágulos.
- Trombolíticos: sua função é dissolver rapidamente um coágulo sanguíneo. Lembre-se de que esses medicamentos são usados apenas para emergências, pois seus efeitos colaterais podem ser perigosos.
Outra forma de remover coágulos sanguíneos é por meio de cirurgia. Entre os procedimentos cirúrgicos estão os seguintes:
- Colocação do filtro na veia cava: Esta cirurgia é realizada para evitar que o coágulo de sangue viaje da perna para o pulmão, então uma pequena incisão será feita para inserir um filtro na veia cava inferior.
- Cirurgia aberta: este tipo de cirurgia só é utilizada se a pessoa estiver em choque ou se esgotarem os recursos para dissolver o coágulo.
- Extração de coágulo: envolve a inserção de um cateter para sugar o coágulo de sangue que se aloja na artéria. É um método difícil de realizar, por isso alguns médicos preferem outro tipo de tratamento.
Cuidados e acompanhamento
Depois que seu médico tratar sua embolia pulmonar, ele pode prescrever alguns medicamentos para tratar o sangue para prevenir novas formações. Por outro lado, ele também pode recomendar o uso de meia de compressão para evitar a coagulação do sangue nas pernas.
Se a embolia pulmonar ocorrer com freqüência, uma condição mais grave, como a hipertensão pulmonar, pode se desenvolver.
- Centers for Disease Control and Prevention [Updated 2020 Feb 07]. Venous Thromboembolism (Blood Clots) – Data & Statistics. Available from: https://www.cdc.gov/ncbddd/dvt/data.html
- Centers for Disease Control and Prevention [Updated 2020 Feb 07]. Venous Thromboembolism (Blood Clots) – What is VTE?. Available from: https://www.cdc.gov/ncbddd/dvt/facts.html
- National Heart, Lung, and Blood Institute. Venous Thromboembolism. Available from: https://www.nhlbi.nih.gov/health-topics/venous-thromboembolism
- Kaur, K., Bhardwaj, M., Kumar, P., Singhal, S., Singh, T., & Hooda, S. (2016). Amniotic fluid embolism. Journal of anaesthesiology, clinical pharmacology, 32(2), 153–159. https://doi.org/10.4103/0970-9185.173356
- Scoville, E. A., Konijeti, G. G., Nguyen, D. D., Sauk, J., Yajnik, V., & Ananthakrishnan, A. N. (2014). Venous thromboembolism in patients with inflammatory bowel diseases: a case-control study of risk factors. Inflammatory bowel diseases, 20(4), 631–636. https://doi.org/10.1097/MIB.0000000000000007
- Sekhri, V., Mehta, N., Rawat, N., Lehrman, S. G., & Aronow, W. S. (2012). Management of massive and nonmassive pulmonary embolism. Archives of medical science : AMS, 8(6), 957–969. https://doi.org/10.5114/aoms.2012.32402
- Ucar E. Y. (2019). Update on Thrombolytic Therapy in Acute Pulmonary Thromboembolism. The Eurasian journal of medicine, 51(2), 186–190. https://doi.org/10.5152/eurasianjmed.2019.19291
- Chung, J., & Owen, R. J. (2008). Using inferior vena cava filters to prevent pulmonary embolism. Canadian family physician Medecin de famille canadien, 54(1), 49–55.
- Bĕlohlávek, J., Dytrych, V., & Linhart, A. (2013). Pulmonary embolism, part I: Epidemiology, risk factors and risk stratification, pathophysiology, clinical presentation, diagnosis and nonthrombotic pulmonary embolism. Experimental and clinical cardiology, 18(2), 129–138.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.