Psoríase
A psoríase é uma doença inflamatória crônica não contagiosa caracterizada pela ativação persistente do sistema imunológico. Manifesta-se com o aparecimento de placas escamosas eritematosas, geralmente bem definidas e com distribuição geralmente simétrica que podem acometer pele, membranas semimucosas, couro cabeludo e unhas.
A psoríase é considerada uma doença com predisposição genética e mediada por mecanismos imunológicos. A influência de múltiplos fatores ambientais pode desencadear ou agravar sua evolução.
A fisiopatologia que se manifesta nessa doença é a proliferação anormal de células da epiderme. Ou seja, consiste na aceleração da divisão celular, o que faz com que o processo de descamação da pele ocorra a cada 4 ou 5 dias, ao invés de a cada 20 ou 30 dias.
De acordo com a idade em que a condição começa, podemos distinguir:
- Psoríase tipo I: início precoce, antes dos 40 anos. Esses pacientes geralmente têm histórico familiar. Tende a ser generalizada, grave e resistente ao tratamento.
- Psoríase tipo II: início tardio, por volta dos 60 anos. Os pacientes raramente têm histórico familiar e o curso da doença geralmente é favorável.
Gatilhos para psoríase
Fator genético
O estudo da frequência de aparecimento da psoríase em gêmeos monozigóticos obteve uma concordância em torno de 70%, o que indica que se trata de uma doença de origem genética, mas condicionada por fatores externos ou ambientais.

Fator imunológico
A psoríase é considerada uma doença antígeno-dependente, uma vez que se observou que certos auto ou aloantígenos atraem células apresentadoras de antígenos, causando uma cascata de fenômenos imunológicos que dão origem ao quadro clínico da doença.
Fator infeccioso
Há uma associação significativa entre os indivíduos que apresentam psoríase pela primeira vez e uma infecção estreptocócica beta-hemolítica recente.
Fator psicológico
O estresse pode agravar as manifestações desta doença. Para explicar isso, hipotetiza-se que há um aumento na liberação da substância P (neuropeptídeo sensível) na pele, o que induz a liberação de mediadores inflamatórios.
Fatores físicos
Em locais expostos a traumas ou abrasões, as lesões típicas da doença aparecem com maior intensidade. Isso se deve à liberação de fatores que estimulam o crescimento dos queratinócitos.
Fatores bioquímicos
Níveis elevados de ácido araquidônico e alguns de seus metabólitos foram encontrados em placas de pacientes, bem como prostaglandinas, leucotrienos e eicosanóides que induzem a proliferação de queratinócitos e a formação de microabscessos na pele.
Tipos de psoríase
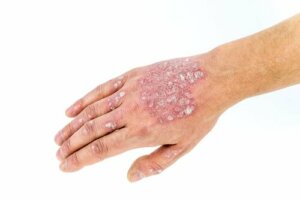
- Psoríase vulgar ou em placa: É a forma mais comum da doença e se manifesta pelo aparecimento de uma placa escamosa, elevada, vermelha e bem demarcada. Os locais onde aparece com mais frequência são os joelhos, cotovelos, couro cabeludo e parte inferior das costas, embora possa aparecer em qualquer parte do corpo.
- Psoríase gota ou gutata: é comum em crianças, adolescentes e adultos jovens. Geralmente aparece após uma infecção respiratória superior. Manifesta-se com pequenas lesões que aparecem espalhadas por todo o corpo. Geralmente desaparece em alguns meses.
- Psoríase flexural ou invertida: manifesta-se na forma de placas eritematosas que se localizam em locais onde há dobras, como as axilas, sob as mamas ou nas dobras anogenitais. A descamação dificilmente ocorre por ser inibida pelo suor, de modo que seu diagnóstico é complicado, sendo frequente a confusão com uma infecção fúngica.
- Psoríase eritrodérmica: afeta toda a superfície da pele. Descamação superficial começa a ocorrer e a pele fica intensamente vermelha. Às vezes, requer internação do paciente, pois a pele perde funcionalidade e pode-se iniciar um processo de perda de líquidos e temperatura corporal.
- Psoríase pustulosa: neste tipo, diferenciamos dois outros subtipos.
- Generalizada, que aparece muito raramente e é muito grave.
- Palmo-plantar, que é incapacitante, mas menos grave, já que as pústulas estão localizadas nas mãos e nos pés.
Tratamento da psoríase

Tratamentos tópicos
- Emolientes e hidratantes auxiliam no controle das formas leves sem apresentar efeitos adversos. Reduzem o ressecamento, promovem a hidratação e reforçam o efeito de tratamentos mais agressivos.
- Calcipotriol é um derivado da vitamina D que atua reduzindo o crescimento das células epidérmicas e a inflamação. Isso pode ser irritante.
- Antralina: irrita, inflama e mancha. Só é usado em placas mais grossas e começa a fazer efeito após três semanas.
- Esteroides tópicos: alcançam um rápido efeito anti-inflamatório sem irritar ou manchar a pele, por isso são os mais utilizados. Seu uso continuado pode causar tolerância.
- Alcatrão: dificilmente utilizado devido ao seu forte odor e também porque mancha. Ele deve sua ação à capacidade de reduzir a proliferação de células da epiderme.
- Retinóides tópicos: são derivados da vitamina A. Eles são eficazes, mas causam irritação.
Tratamentos sistêmicos
- Retinóides orais: são medicamentos sob controle médico especial, pois são teratogênicos e podem causar hepatotoxicidade.
- Metotrexato: retarda a replicação celular rapidamente. É usado em casos graves de psoríase e requer controle médico rigoroso devido aos efeitos colaterais que pode causar.
- Ciclosporina: ajuda a eliminar as placas inibindo a resposta inflamatória. É usado apenas em casos graves, pois pode causar efeitos colaterais graves.
A psoríase é uma doença inflamatória crônica não contagiosa caracterizada pela ativação persistente do sistema imunológico. Manifesta-se com o aparecimento de placas escamosas eritematosas, geralmente bem definidas e com distribuição geralmente simétrica que podem acometer pele, membranas semimucosas, couro cabeludo e unhas.
A psoríase é considerada uma doença com predisposição genética e mediada por mecanismos imunológicos. A influência de múltiplos fatores ambientais pode desencadear ou agravar sua evolução.
A fisiopatologia que se manifesta nessa doença é a proliferação anormal de células da epiderme. Ou seja, consiste na aceleração da divisão celular, o que faz com que o processo de descamação da pele ocorra a cada 4 ou 5 dias, ao invés de a cada 20 ou 30 dias.
De acordo com a idade em que a condição começa, podemos distinguir:
- Psoríase tipo I: início precoce, antes dos 40 anos. Esses pacientes geralmente têm histórico familiar. Tende a ser generalizada, grave e resistente ao tratamento.
- Psoríase tipo II: início tardio, por volta dos 60 anos. Os pacientes raramente têm histórico familiar e o curso da doença geralmente é favorável.
Gatilhos para psoríase
Fator genético
O estudo da frequência de aparecimento da psoríase em gêmeos monozigóticos obteve uma concordância em torno de 70%, o que indica que se trata de uma doença de origem genética, mas condicionada por fatores externos ou ambientais.

Fator imunológico
A psoríase é considerada uma doença antígeno-dependente, uma vez que se observou que certos auto ou aloantígenos atraem células apresentadoras de antígenos, causando uma cascata de fenômenos imunológicos que dão origem ao quadro clínico da doença.
Fator infeccioso
Há uma associação significativa entre os indivíduos que apresentam psoríase pela primeira vez e uma infecção estreptocócica beta-hemolítica recente.
Fator psicológico
O estresse pode agravar as manifestações desta doença. Para explicar isso, hipotetiza-se que há um aumento na liberação da substância P (neuropeptídeo sensível) na pele, o que induz a liberação de mediadores inflamatórios.
Fatores físicos
Em locais expostos a traumas ou abrasões, as lesões típicas da doença aparecem com maior intensidade. Isso se deve à liberação de fatores que estimulam o crescimento dos queratinócitos.
Fatores bioquímicos
Níveis elevados de ácido araquidônico e alguns de seus metabólitos foram encontrados em placas de pacientes, bem como prostaglandinas, leucotrienos e eicosanóides que induzem a proliferação de queratinócitos e a formação de microabscessos na pele.
Tipos de psoríase
- Psoríase vulgar ou em placa: É a forma mais comum da doença e se manifesta pelo aparecimento de uma placa escamosa, elevada, vermelha e bem demarcada. Os locais onde aparece com mais frequência são os joelhos, cotovelos, couro cabeludo e parte inferior das costas, embora possa aparecer em qualquer parte do corpo.
- Psoríase gota ou gutata: é comum em crianças, adolescentes e adultos jovens. Geralmente aparece após uma infecção respiratória superior. Manifesta-se com pequenas lesões que aparecem espalhadas por todo o corpo. Geralmente desaparece em alguns meses.
- Psoríase flexural ou invertida: manifesta-se na forma de placas eritematosas que se localizam em locais onde há dobras, como as axilas, sob as mamas ou nas dobras anogenitais. A descamação dificilmente ocorre por ser inibida pelo suor, de modo que seu diagnóstico é complicado, sendo frequente a confusão com uma infecção fúngica.
- Psoríase eritrodérmica: afeta toda a superfície da pele. Descamação superficial começa a ocorrer e a pele fica intensamente vermelha. Às vezes, requer internação do paciente, pois a pele perde funcionalidade e pode-se iniciar um processo de perda de líquidos e temperatura corporal.
- Psoríase pustulosa: neste tipo, diferenciamos dois outros subtipos.
- Generalizada, que aparece muito raramente e é muito grave.
- Palmo-plantar, que é incapacitante, mas menos grave, já que as pústulas estão localizadas nas mãos e nos pés.
Tratamento da psoríase

Tratamentos tópicos
- Emolientes e hidratantes auxiliam no controle das formas leves sem apresentar efeitos adversos. Reduzem o ressecamento, promovem a hidratação e reforçam o efeito de tratamentos mais agressivos.
- Calcipotriol é um derivado da vitamina D que atua reduzindo o crescimento das células epidérmicas e a inflamação. Isso pode ser irritante.
- Antralina: irrita, inflama e mancha. Só é usado em placas mais grossas e começa a fazer efeito após três semanas.
- Esteroides tópicos: alcançam um rápido efeito anti-inflamatório sem irritar ou manchar a pele, por isso são os mais utilizados. Seu uso continuado pode causar tolerância.
- Alcatrão: dificilmente utilizado devido ao seu forte odor e também porque mancha. Ele deve sua ação à capacidade de reduzir a proliferação de células da epiderme.
- Retinóides tópicos: são derivados da vitamina A. Eles são eficazes, mas causam irritação.
Tratamentos sistêmicos
- Retinóides orais: são medicamentos sob controle médico especial, pois são teratogênicos e podem causar hepatotoxicidade.
- Metotrexato: retarda a replicação celular rapidamente. É usado em casos graves de psoríase e requer controle médico rigoroso devido aos efeitos colaterais que pode causar.
- Ciclosporina: ajuda a eliminar as placas inibindo a resposta inflamatória. É usado apenas em casos graves, pois pode causar efeitos colaterais graves.
- Valdivia-Blondet L. Patogenia de la psoriasis
- Vizcaya Moreno M.F., Solano Ruiz M.C., Dominguez Santamaría J.M., Espejo Luna E. Psoriasis. Tipología, tratamientos y cuidados de enfermería.
- Alfonso Trujillo I., Díaz García M.A., Sagaró Delgado B., Alfonso Trujillo Y. Patogenia de la psoriasis a la luz de los conocimientos actuales.
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.