As 4 doenças mais comuns da língua

Escrito y verificado por la odontóloga Vanesa Evangelina Buffa
As doenças mais comuns da língua podem parecer triviais ou sem importância, mas é preciso prestar muita atenção a elas. São quadros que costumam ser benignos, mas que também podem esconder sintomas de patologias mais graves.
Às vezes, a primeira consulta antes dos sinais evidentes é indicada com um clínico geral. Porém, o mais indicado seria fazer uma consulta odontológica. Os profissionais de saúde bucal são treinados para identificar, diagnosticar e tratar as condições da língua.
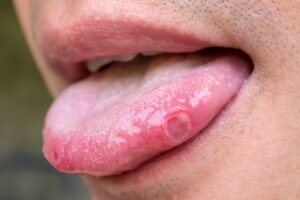
Possivelmente, as aftas são as que encabeçam a lista das doenças mais comuns da língua. Mas também falaremos sobre líquen plano oral, traumas e infecções.
1. Aftas
As aftas na língua são muito dolorosas. Quem já teve sabe do que estamos falando. Eles se incomodam em comer e falar, e até engolir saliva.
Chamamos de “candidíase” pequenas ulcerações de aparência arredondada que podem aparecer em qualquer tecido mole da boca. Portanto, somos suscetíveis a desenvolver na língua.
Elas podem ter uma cor amarelada no início, e depois evoluir para o branco. Elas são cercados por um intenso halo inflamatório vermelho.
Às vezes, há uma única afta na língua (quando mordemos enquanto mastigamos). Outras vezes, desenvolve-se um grupo que pode ou não estar próximo, além de se unir.
As causas das aftas são discutidas no meio científico. Embora se saiba que traumas podem causar seu aparecimento, não há certeza sobre quais substâncias estão ligadas ao distúrbio. Existem pessoas que são mais suscetíveis a um alimento ou ingrediente, por exemplo. O estresse também deve ser considerado como um gatilho para eles.
As aftas não requerem tratamento porque desaparecem sozinhas em uma semana. Sim, é possível que um profissional de saúde lhe prescreva analgésicos ou anestésicos locais para ajudá-lo a lidar com o desconforto.
Aftas maiores
Existe uma situação especial que são as aftas grandes, ou seja, aquelas que têm mais de 1 centímetro de diâmetro e tendem a cicatrizar em uma semana. Estima-se uma incidência de cerca de 20% desses casos entre todos os que sofrem de candidíase.
O tempo de cicatrização é prolongado nesses pacientes e pode chegar a 4 semanas, o que complica a cicatrização e aumenta a possibilidade de deixar uma marca dentro da boca.
Portanto, em pessoas que apresentam recorrência dessa condição, é preferível uma abordagem de tratamento mais intensiva, com medicação tópica e anti-inflamatórios sistêmicos, se o dentista considerar.
Duas formas clínicas especiais de aftas são as seguintes:
- Aftose bipolar de Newman: ulcerações aparecem simultaneamente na boca e na região genital.
- Doença de Sutton: A candidíase está localizada perto de uma glândula salivar menor.
Diagnóstico diferencial de aftas
Embora pareça ser uma das doenças mais comuns da língua e não apresentaria grandes complicações para o diagnóstico, deve-se entender que pode ser confundida com outras doenças. De fato, é aconselhável realizar uma anamnese clara e concisa para não ignorar detalhes.
Devem ser afastados processos oncológicos e manifestações de doenças sistêmicas que possam dar alguma manifestação na língua. Um desses problemas é a doença inflamatória intestinal.
Por outro lado, vários relatos indicaram que a infecção por COVID-19 gerou sintomas orais. Entre eles, as aftas ocuparam o primeiro lugar nas estatísticas de prevalência.
2. Líquen plano oral na língua

O líquen plano oral é uma patologia das membranas mucosas e da pele. É crônica e pode afetar os tecidos moles da boca, incluindo a língua. Em geral, evolui em episódios agudos ou surtos.
Sua origem é autoimune. Por engano, as defesas do corpo atacam as células epiteliais. Isso leva às lesões características da doença.
Devido à sua natureza autoimune, não é incomum que apareça em pessoas que apresentam outros distúrbios do sistema de defesa. Uma ligação também foi encontrada com pacientes com hepatite C.
O líquen plano oral não é contagioso, portanto não é transmitido entre humanos. Além disso, seu curso é crônico, de modo que os afetados precisam encontrar maneiras de lidar com os sintomas quando ocorrem surtos.
Na linguagem, as manifestações mais frequentes são as seguintes:
- Manchas esbranquiçadas elevadas.
- Feridas ou úlceras.
- Lesões avermelhadas que são dolorosas.
A mera presença de sintomas pode não ser suficiente para um diagnóstico definitivo de líquen plano na língua. O dentista pode solicitar uma biópsia das lesões para atestar sua suspeita. Além disso, análises imunológicas podem ser feitas na amostra para determinar algumas proteínas típicas da doença, o que aumenta a segurança do diagnóstico.
De acordo com o histórico do paciente e a avaliação feita pelo profissional no contexto, será pertinente ou não solicitar exames de sangue. Isso é feito para rastrear doenças que podem estar associadas e que são mais graves. Por esse motivo, geralmente são indicados exames para hepatite C e patologias autoimunes, como lúpus eritematoso sistêmico.
O líquen plano oral pode se tornar maligno?
Existem elementos científicos suficientes para estabelecer que o líquen plano oral tem potencial maligno. Segundo as estatísticas, cerca de 1% dos pacientes com a doença evoluem para câncer na boca. E de forma particular, isso acontece quando as lesões se instalam na língua.
Existem outros fatores de risco que aumentam o risco de malignidade:
- Ser do sexo feminino.
- Fumaça.
- Beber álcool.
- Ter infecções pelo fungo Candida spp. na boca em repetição.
- Estar infectado com o HIV ou o vírus da hepatite C.
Existe tratamento?
Não há tratamento curativo para o líquen plano oral. O que está indicado são medicamentos e medidas de higiene alimentar que amenizem o desconforto.
Os antiinflamatórios são os medicamentos de escolha e podem ser administrados por via oral, tópica ou injetável. Existem também ingredientes ativos que estimulam a função imunológica, como o tacrolimo, com resultados aceitáveis.
3. Trauma na língua
O trauma lingual é uma das doenças mais comuns deste órgão e a maioria de nós pode atestar isso com a nossa experiência. É muito provável que já tenhamos nos mordido enquanto comíamos ou nos queimado com comida muito quente.
Essas lesões geralmente não acontecem em adultos. Às vezes, há um pequeno sangramento que para quase imediatamente, enquanto outras vezes há hipersensibilidade ou candidíase na área, como os que já explicamos.
No entanto, existem casos crônicos de trauma na língua. Isso é frequente em pessoas com má oclusão dentária, que devido ao mau posicionamento dos dentes, inconscientemente causam lesões na língua.
Em alguns casos, o trauma leva a úlceras crônicas que parecem não cicatrizar e sangram com frequência. Claro, o tratamento se concentra em resolver a má oclusão para que a língua resolva as lesões por conta própria.
Traumas na língua também podem ser causados pela presença de próteses dentárias ou aparelhos ortodônticos mal adaptados, principalmente quando os braquetes são usados na face lingual dos dentes. Esfregar constantemente com bordas afiadas ou pontos irregulares causa lesões na língua.
Outra situação especial é a prática de certos esportes que aumentam o risco de traumatismo lingual. Dentre eles, vale destacar os seguintes :
- Karatê.
- Handebol.
- Basquete.
- Esqui.
Trauma de língua e câncer oral
Tal como acontece com o líquen plano oral, foi encontrada uma associação entre irritação crônica da mucosa oral e o desenvolvimento de uma patologia neoplásica. Em particular, parece que o câncer na borda da língua é suscetível ao início após traumas repetidos nessa área.
Por isso, é de extrema importância identificar os fatores que machucam a língua. Uma resolução rápida pode prevenir uma neoplasia no futuro.
4. Infecção por Candida ou candidíase na língua

Finalmente, a última das doenças mais comuns da língua é a candidíase. É uma infecção que pode se desenvolver dentro da boca devido à colonização pelo fungo Candida albicans.
Bebês, idosos, pessoas que usam dentaduras e pacientes com patologias autoimunes são mais suscetíveis a esse fungo. Em geral, se for uma pessoa saudável, é muito raro que haja sintomas devido à presença do microrganismo.
O sinal característico é uma saburra esbranquiçada que se forma na língua. Também pode se espalhar para outras regiões orais. Nas áreas em que não há cobertura branca, nota-se uma inflamação dos tecidos com coloração avermelhada e pequenos sangramentos.
Não é uma doença grave da língua, a menos que o paciente tenha um sistema imunológico muito comprometido. Nessa situação, há maior risco de complicações: o fungo pode se espalhar para o esôfago e atingir um comprometimento sistêmico.
Na maioria das vezes o diagnóstico é feito apenas olhando as lesões. Outras vezes será necessário colher uma amostra da camada esbranquiçada para visualizá-la com cuidado ao microscópio.
Uma vez confirmado o fungo, o tratamento é feito à base de nistatina. Existem outros antifúngicos que podem ser usados, como o fluconazol.
Preste atenção às doenças mais comuns da língua
Além dessas 4 doenças que são as mais comuns da língua, existem outras condições e sintomas da boca que você não deve ignorar. Em caso de dúvidas, marque uma consulta com seu dentista de confiança. Um diagnóstico a tempo pode evitar complicações e melhorar sua qualidade de vida.
As doenças mais comuns da língua podem parecer triviais ou sem importância, mas é preciso prestar muita atenção a elas. São quadros que costumam ser benignos, mas que também podem esconder sintomas de patologias mais graves.
Às vezes, a primeira consulta antes dos sinais evidentes é indicada com um clínico geral. Porém, o mais indicado seria fazer uma consulta odontológica. Os profissionais de saúde bucal são treinados para identificar, diagnosticar e tratar as condições da língua.
Possivelmente, as aftas são as que encabeçam a lista das doenças mais comuns da língua. Mas também falaremos sobre líquen plano oral, traumas e infecções.
1. Aftas
As aftas na língua são muito dolorosas. Quem já teve sabe do que estamos falando. Eles se incomodam em comer e falar, e até engolir saliva.
Chamamos de “candidíase” pequenas ulcerações de aparência arredondada que podem aparecer em qualquer tecido mole da boca. Portanto, somos suscetíveis a desenvolver na língua.
Elas podem ter uma cor amarelada no início, e depois evoluir para o branco. Elas são cercados por um intenso halo inflamatório vermelho.
Às vezes, há uma única afta na língua (quando mordemos enquanto mastigamos). Outras vezes, desenvolve-se um grupo que pode ou não estar próximo, além de se unir.
As causas das aftas são discutidas no meio científico. Embora se saiba que traumas podem causar seu aparecimento, não há certeza sobre quais substâncias estão ligadas ao distúrbio. Existem pessoas que são mais suscetíveis a um alimento ou ingrediente, por exemplo. O estresse também deve ser considerado como um gatilho para eles.
As aftas não requerem tratamento porque desaparecem sozinhas em uma semana. Sim, é possível que um profissional de saúde lhe prescreva analgésicos ou anestésicos locais para ajudá-lo a lidar com o desconforto.
Aftas maiores
Existe uma situação especial que são as aftas grandes, ou seja, aquelas que têm mais de 1 centímetro de diâmetro e tendem a cicatrizar em uma semana. Estima-se uma incidência de cerca de 20% desses casos entre todos os que sofrem de candidíase.
O tempo de cicatrização é prolongado nesses pacientes e pode chegar a 4 semanas, o que complica a cicatrização e aumenta a possibilidade de deixar uma marca dentro da boca.
Portanto, em pessoas que apresentam recorrência dessa condição, é preferível uma abordagem de tratamento mais intensiva, com medicação tópica e anti-inflamatórios sistêmicos, se o dentista considerar.
Duas formas clínicas especiais de aftas são as seguintes:
- Aftose bipolar de Newman: ulcerações aparecem simultaneamente na boca e na região genital.
- Doença de Sutton: A candidíase está localizada perto de uma glândula salivar menor.
Diagnóstico diferencial de aftas
Embora pareça ser uma das doenças mais comuns da língua e não apresentaria grandes complicações para o diagnóstico, deve-se entender que pode ser confundida com outras doenças. De fato, é aconselhável realizar uma anamnese clara e concisa para não ignorar detalhes.
Devem ser afastados processos oncológicos e manifestações de doenças sistêmicas que possam dar alguma manifestação na língua. Um desses problemas é a doença inflamatória intestinal.
Por outro lado, vários relatos indicaram que a infecção por COVID-19 gerou sintomas orais. Entre eles, as aftas ocuparam o primeiro lugar nas estatísticas de prevalência.
2. Líquen plano oral na língua

O líquen plano oral é uma patologia das membranas mucosas e da pele. É crônica e pode afetar os tecidos moles da boca, incluindo a língua. Em geral, evolui em episódios agudos ou surtos.
Sua origem é autoimune. Por engano, as defesas do corpo atacam as células epiteliais. Isso leva às lesões características da doença.
Devido à sua natureza autoimune, não é incomum que apareça em pessoas que apresentam outros distúrbios do sistema de defesa. Uma ligação também foi encontrada com pacientes com hepatite C.
O líquen plano oral não é contagioso, portanto não é transmitido entre humanos. Além disso, seu curso é crônico, de modo que os afetados precisam encontrar maneiras de lidar com os sintomas quando ocorrem surtos.
Na linguagem, as manifestações mais frequentes são as seguintes:
- Manchas esbranquiçadas elevadas.
- Feridas ou úlceras.
- Lesões avermelhadas que são dolorosas.
A mera presença de sintomas pode não ser suficiente para um diagnóstico definitivo de líquen plano na língua. O dentista pode solicitar uma biópsia das lesões para atestar sua suspeita. Além disso, análises imunológicas podem ser feitas na amostra para determinar algumas proteínas típicas da doença, o que aumenta a segurança do diagnóstico.
De acordo com o histórico do paciente e a avaliação feita pelo profissional no contexto, será pertinente ou não solicitar exames de sangue. Isso é feito para rastrear doenças que podem estar associadas e que são mais graves. Por esse motivo, geralmente são indicados exames para hepatite C e patologias autoimunes, como lúpus eritematoso sistêmico.
O líquen plano oral pode se tornar maligno?
Existem elementos científicos suficientes para estabelecer que o líquen plano oral tem potencial maligno. Segundo as estatísticas, cerca de 1% dos pacientes com a doença evoluem para câncer na boca. E de forma particular, isso acontece quando as lesões se instalam na língua.
Existem outros fatores de risco que aumentam o risco de malignidade:
- Ser do sexo feminino.
- Fumaça.
- Beber álcool.
- Ter infecções pelo fungo Candida spp. na boca em repetição.
- Estar infectado com o HIV ou o vírus da hepatite C.
Existe tratamento?
Não há tratamento curativo para o líquen plano oral. O que está indicado são medicamentos e medidas de higiene alimentar que amenizem o desconforto.
Os antiinflamatórios são os medicamentos de escolha e podem ser administrados por via oral, tópica ou injetável. Existem também ingredientes ativos que estimulam a função imunológica, como o tacrolimo, com resultados aceitáveis.
3. Trauma na língua
O trauma lingual é uma das doenças mais comuns deste órgão e a maioria de nós pode atestar isso com a nossa experiência. É muito provável que já tenhamos nos mordido enquanto comíamos ou nos queimado com comida muito quente.
Essas lesões geralmente não acontecem em adultos. Às vezes, há um pequeno sangramento que para quase imediatamente, enquanto outras vezes há hipersensibilidade ou candidíase na área, como os que já explicamos.
No entanto, existem casos crônicos de trauma na língua. Isso é frequente em pessoas com má oclusão dentária, que devido ao mau posicionamento dos dentes, inconscientemente causam lesões na língua.
Em alguns casos, o trauma leva a úlceras crônicas que parecem não cicatrizar e sangram com frequência. Claro, o tratamento se concentra em resolver a má oclusão para que a língua resolva as lesões por conta própria.
Traumas na língua também podem ser causados pela presença de próteses dentárias ou aparelhos ortodônticos mal adaptados, principalmente quando os braquetes são usados na face lingual dos dentes. Esfregar constantemente com bordas afiadas ou pontos irregulares causa lesões na língua.
Outra situação especial é a prática de certos esportes que aumentam o risco de traumatismo lingual. Dentre eles, vale destacar os seguintes :
- Karatê.
- Handebol.
- Basquete.
- Esqui.
Trauma de língua e câncer oral
Tal como acontece com o líquen plano oral, foi encontrada uma associação entre irritação crônica da mucosa oral e o desenvolvimento de uma patologia neoplásica. Em particular, parece que o câncer na borda da língua é suscetível ao início após traumas repetidos nessa área.
Por isso, é de extrema importância identificar os fatores que machucam a língua. Uma resolução rápida pode prevenir uma neoplasia no futuro.
4. Infecção por Candida ou candidíase na língua

Finalmente, a última das doenças mais comuns da língua é a candidíase. É uma infecção que pode se desenvolver dentro da boca devido à colonização pelo fungo Candida albicans.
Bebês, idosos, pessoas que usam dentaduras e pacientes com patologias autoimunes são mais suscetíveis a esse fungo. Em geral, se for uma pessoa saudável, é muito raro que haja sintomas devido à presença do microrganismo.
O sinal característico é uma saburra esbranquiçada que se forma na língua. Também pode se espalhar para outras regiões orais. Nas áreas em que não há cobertura branca, nota-se uma inflamação dos tecidos com coloração avermelhada e pequenos sangramentos.
Não é uma doença grave da língua, a menos que o paciente tenha um sistema imunológico muito comprometido. Nessa situação, há maior risco de complicações: o fungo pode se espalhar para o esôfago e atingir um comprometimento sistêmico.
Na maioria das vezes o diagnóstico é feito apenas olhando as lesões. Outras vezes será necessário colher uma amostra da camada esbranquiçada para visualizá-la com cuidado ao microscópio.
Uma vez confirmado o fungo, o tratamento é feito à base de nistatina. Existem outros antifúngicos que podem ser usados, como o fluconazol.
Preste atenção às doenças mais comuns da língua
Além dessas 4 doenças que são as mais comuns da língua, existem outras condições e sintomas da boca que você não deve ignorar. Em caso de dúvidas, marque uma consulta com seu dentista de confiança. Um diagnóstico a tempo pode evitar complicações e melhorar sua qualidade de vida.
- Alaizari, N. A., et al. “Hepatitis C virus infections in oral lichen planus: a systematic review and meta‐analysis.” Australian dental journal 61.3 (2016): 282-287.
- Asensi Anta, E., et al. “Factores asociados a la malignización del liquen plano oral. Revisión de la literatura.” Avances en Odontoestomatología 35.3 (2019): 131-137.
- Bombeccari, G., et al. “Large oral ulcer of tongue related to dental trauma.” (2017): 51-54.
- Egg-Merino, Antonella, Vanessa Ortega-Pachas, and Manuel Antonio Mattos-Vela. “¿ Qué repercusiones tiene la infección por COVID-19 en la cavidad bucal?.” Revista Estomatológica Herediana 32.2 (2022): 203-204.
- Gómez, Alexis Siré, Carlos Albornoz López del Castillo, and Yanelys Cabrera Villalobos. “Síndrome de sutton.” Archivo Médico Camagüey 6.5 (2015).
- Ineichen, Jasmin, et al. “Dental trauma and tongue injuries in professional alpine ski racing—A worldwide survey.” Dental traumatology 37.3 (2021): 414-418.
- Jajam Maturana, M., and S. Niklander Ebensperger. “Liquen plano oral: recomendaciones para su diagnóstico y tratamiento.” Avances en Odontoestomatología 38.1 (2022): 30-39.
- Lyu, Xin, et al. “Efficacy of nystatin for the treatment of oral candidiasis: a systematic review and meta-analysis.” Drug design, development and therapy 10 (2016): 1161.
- Millsop, Jillian W., and Nasim Fazel. “Oral candidiasis.” Clinics in dermatology 34.4 (2016): 487-494.
- Otero Rey, E., et al. “Candidiasis oral en el paciente mayor.” Avances en odontoestomatología 31.3 (2015): 135-148.
- Rojas, Maria Elena Pereda, Yamily González Cardona, and Luis Wilfrido Torres Herrera. “Actualización sobre liquen plano bucal.” Correo Científico Médico de Holguín 20.3 (2016): 539-555.
- Singhvi, Hitesh Rajendra, Akshat Malik, and Pankaj Chaturvedi. “The role of chronic mucosal trauma in oral cancer: A review of literature.” Indian Journal of Medical and Paediatric Oncology 38.01 (2017): 44-50.
- Tomaz, Aline, et al. “Potencial de transformación maligna del liquen plano oral: estudio retrospectivo.” International journal of odontostomatology 9.3 (2015): 511-517.
- Vaillant, L., M. Samimi, and D. Parent. “Aftas, aftosis, enfermedad de Behçet.” EMC-Dermatología 50.2 (2016): 1-14.
- Weber, P., and F. Pascal. “Aftas y aftosis.” EMC-Tratado de Medicina 21.4 (2017): 1-7.
- Ybarra, Patricia María, Dematología Médica Homeópata, and Adjunta Fundación Médica Homeopática Vitalis. “ESTOMATITIS y AFTAS: Actualización Clínica y Revisión de Rúbricas Repertoriales.”
Este texto se ofrece únicamente con propósitos informativos y no reemplaza la consulta con un profesional. Ante dudas, consulta a tu especialista.